|
|||||
|
 |
პალიატიური მზრუნველობის ქვეშ მყოფ პაციენტთა და აივ ინფექცია/შიდსით დაავადებულთა სოციალური, სამედიცინო და სამართლებრივი მდგომარეობის სოციოლოგიური შესწავლა |
|
|
| საბიბლიოთეკო ჩანაწერი: |
| თემატური კატალოგი ადამიანის უფლებები |
| საავტორო უფლებები: © ახალგაზრდა იურისტთა ასოციაცია |
| თარიღი: 2011 |
| კოლექციის შემქმნელი: სამოქალაქო განათლების განყოფილება |
| აღწერა: ავტორების მიერ წინამდებარე კვლევაში გამოთქმული მოსაზრება არ გამოხატავს ფონდის „ღია საზოგადოება-საქართველოს“ პოზიციას, შესაბამისად ფონდი არ არის პასუხისმგებელი მასალის შინაარსზე. (2011 წელი) |
 |
1 თავი 1 |
▲ზევით დაბრუნება |
 |
1.1 შესავალი |
▲ზევით დაბრუნება |
პალიატიური მზრუნველობა თანამედროვე მედიცინის განუყოფელი ნაწილია. მისი მიზანია ტკივილისა და მტანჯველი სიმპტომების მოხსნა და ცხოვრების ხარისხის გაუმჯობესება.
ხანგრძლივი პერიოდის მანძილზე საქართველოში არ არსებობდა სტრუქტურული მიდგომა პალიატიური მზრუნველობის საჭიროების მქონე პირების მკურნალობისათვის. პალიატიური მზრუნველობის პირველი კლინიკა (ფერისცვალების დედათა მონასტერთან არსებული სასნეულო სახლი) გაიხსნა 2003 წელს, ხოლო შემდეგ 2005 წელს (ონკოპრევენციის ცენტრის პალიატიური მზრუნველობის განყოფილება). არსებობს პალიატიური მზრუნველობის 2-2 საწოლი ქუთაისში, ბათუმსა და ზუგდიდში. აღნიშნულ განყოფილებებში პალიატიური მზრუნველობა მოქალაქეებისათვის ხელმისაწვდომია სახელმწიფო პროგრამის ფარგლებში (ონკოლოგიურ დაავადებათა დიაგნოსტიკისა და მკურნალობის სახელმწიფო პროგრამა).
ბინაზე პალიატიური მზრუნველობა გრანტით დაფინანსებული პროგრამის ფარგლებში ხელმისაწვდომი გახდა 2004 წლიდან. 2005-2006 წლებიდან ბინაზე პალიატიური მზრუნველობა დაფინანსდა სახელმწიფოს მიერ. თბილისში ბინაზე პალიატიურ ზრუნვას ახორციელებს სპეციალურად მომზადებული ორი მობილური ბრიგადა, რომელთაც ერთდროულად 70 პაციენტზე ზრუნვა შეუძლია. მომსახურებას სრულად აფინანსებს სახელმწიფო.1
გარდა სამედიცინო მხარისა, პალიატიური მზრუნველობის საჭიროების მქონე პირების მიმართ სამართლებრივი საკითხები და მათი უფლებების დაცვა ასევე მნიშვნელოვანი საკითხია.
პალიატიური მზრუნველობის მქონე პირების უფლებების განხილვა შესაძლებელია ორ ჭრილში: პალიატიური მზრუნველობის საჭიროების მქონე პირების უფლებების გააზრება თანასწორობის და არა-დისკრიმინაციის ჭრილში2 და მათი როგორც სპეციფიკური მზრუნველობის საჭიროების მქონე პაციენტების უფლებების ჭრილში. პალიატიური მზრუნველობის საჭიროების მქონე პირთა უფლებები განმარტებულია „ჯანმრთელობის დაცვის შესახებ კანონში“. პალიატიური მზრუნველობის საჭიროების მქონე პირებთან მიმართებაში შეიძლება ხშირად გაჩნდეს ეთიკური და სამართლებრივი დილემა. შესაბამისად მედპერსონალი კარგად უნდა იყოს ინფორმირებული მათი უფლებების შესახებ, რათა
დაუდევრობით ან სხვა მიზეზით არ მოხდეს პაციენტების უფლებების დარღვევა. ვინაიდან პალიატიური მზრუნველობის სფერო ახლა იკიდებს ფეხს საქართველოში, პაციენტთა უფლებების ადეკვატურად დაცვის საკითხი კითხვის ნიშნის ქვეშ დგას, მით უფრო რომ ხშირად თავად პაციენტებს არ აქვთ სრულყოფილი ინფორმაცია თავიანთი უფლებების შესახებ ან ცდილობენ ლიბერალური განწყობა შეინარჩუნონ მკურნალების მიმართ.
წარმოდგენილი სოციოლოგიური კვლევის მიზანია პალიატიური მზრუნველობის საჭიროების მქონე პირების უფლებების მდგომარეობის შესწავლა. კვლევა, შინაარსობრივი თვალსაზრისით, მოიცავს სხვადასხვა კომპონენტებს: ა) პალიატიური პაციენტების (ან მათი მეურვეების) ინფორმირებულობა პალიატიური ზრუნვის სპეციფიკის, მათი უფლებებისა და სხვადასხვა სახის შეღავათების შესახებ; ბ) პაციენტის უფლებრივი მდგომარეობა სამედიცინო დაწესებულებებთან და მედპერსონალთან მიმართებაში; გ) პალიატიური პაციენტების მდგომარეობა ზოგადად საზოგადოებაში (საზოგადოების დამოკიდებულება, სხვადასხვა რესურსის ხელმისაწვდომობა, სხვ.)
_________________
1. ინკურაბელურ პაციენტთა ბინაზე პალიატიური მზრუნველობის კომპონენტი ფინანსდება პირველადი ჯანდაცვის სახელმწიფო პროგრამის ფარგლებში.
2. ეს საკითხი გამოყოფილია ცალკე, რადგან პალიატიური მზრუნველობის საჭიროების მქონე გარკვეულ ჯგუფებთან (მაგალითად აივ ინფიცირებულებთან და შიდსით დაავადებულებთან) შეიძლება უფრო მწვავედ იდგეს დისკრიმინაციის საკითხი; პაციენტთა სექსუალური ორიანტაცია, ცხოვრების წესი, დაავადება შეიძლება მედპერსონალის მხრიდან (რომლისათვისაც ინფორმაცია ხელმისაწვდომია) უგულისყურო, შეურაცხმყოფელი და მჩაგვრელი დამოკიდებულების მიზეზი გახდეს.
 |
1.2 ხელმისაწვდომობა ტკივილის საწინააღმდეგო მკურნალობაზე როგორც ადამიანის უფლება |
▲ზევით დაბრუნება |
უფლება ჯანმრთელობაზე ადამიანის ფუნდამენტური უფლებაა, რომელიც გარანტირებულია როგორც საერთაშორისო,1 ასევე ეროვნული კანონმდებლობით2. იმის გამო, რომ სახელმწიფოებს საკუთარი მოქალაქეებისადმი ჯანდაცვის სერვისების მიწოდების ხარისხის და სხვა სტანდარტების უზრუნველსაყოფად განსხვავებული შესაძლებლობები აქვთ, უფლება ჯანმრთელობაზე ითვლება უფლებად, რომელსაც „პროგრესული რეალიზაცია“ ახასიათებს. ეს ნიშნავს, რომ სახელმწიფოებმა პოლიტიკის დაგეგმვის და განხორციელების პროცესში უნდა შეინარჩუნონ ამ უფლების რეალიზების მუდმივად განვითარებადი, პროგრესული ტენდენცია. ვინაიდან საქართველოს რატიფიცირებული აქვს აღნიშნული კონვენცია (1994 წლის 3 მაისი), შესაბამისად გააჩნია ვალდებულებაც უზრუნველყოს ამ უფლების განხორციელებისთვის აუცილებელი პირობები.
აღსანიშნავია, რომ ეკონომიკური, სოციალური და კულტურული უფლებების კომიტეტი3 ამ უფლებაზე (უფლება ჯანმრთელობაზე) მსჯელობისას გამოყოფს სახელმწიფოების ძირითად ვალდებულებებს, რომელთა შეუსრულებლობა და შეზღუდვა ვერ იქნება გამართლებული რესურსების სიმწირით. ეს ვალდებულებებია:
ჯანმრთელობის დაცვის დაწესებულებებზე, პროდუქტებზე და სერვისებზე ხელმისაწვდომობა ყოველგვარი დისკრიმინაციის გარეშე, განსაკუთრებით მოწყვლადი და მარგინალიზებული ჯგუფებისთვის;
ძირითადი მედიკამენტების უზრუნველყოფა (რომელთა ჩამონათვალსაც განსაზღვრავს ჟანგო-WHO თავის სამოქმედო გეგმაში ძირითად მედიკამენტებზე);
ჯანმრთელობის დაცვის დაწესებულებების, პროდუქტებისა და სერვისების სამართლიანი განაწილების უზრუნველყოფა;
მთავრობამ ეპიდემიოლოგიურ მონაცემებზე, საზოგადოების ჯანდაცვის საჭიროებების შესაბამისად მიიღოს და განახორციელოს ეროვნული საზოგადოებრივი ჯანდაცვის სტრატეგია და სამოქმედო გეგმა;
ვინაიდან, მორფინი და კოდეინი (როგორც ტკივილგამაყუჩებელი საშუალებები) სწორედ მსოფლიო ჯანდაცვის ორგანიზაციის ძირითადი მედიკამენტების ნუსხაში შედის, სახელმწიფო ვალდებულია ჯანმრთელობაზე უფლების ფარგლებში უზრუნველყოს ამ მედიკამენტებზე ხელმისაწვდომობა, რაც გულისხმობს ფიზიკურ და ფინანსურ ხელმისაწვდომობას.
ამისათვის, მთავრობამ უნდა შექმნას ტკივილგამაყუჩებლების შესყიდვის და მიწოდების ეფექტური სისტემა, მიიღოს და განახორციელოს პალიატიური მზრუნველობის სერვისების განვითარების სტრატეგია და განსაკუთრებული ყურადღება მიაქციოს ამ სიკეთეებით სარგებლობისას დისკრიმინაციის დაუშვებლობას საზოგადოების მოწყვლად და მარგინალიზებულ ჯგუფებთან მიმართებაში (როგორიცაა მაგ.: აივ ინფიცირებული პირები).
ეკონომიკური, სოციალური და კულტურული უფლებების კომიტეტი სახელმწიფოებს მოუწოდებს პრიორიტეტი მიანიჭონ პალიატიური სერვისების განვითარებას.
ტკივილგამაყუჩებელ საშუალებებზე ხელმისაწვდომობა შეიძლება განხილულ იქნას წამების და არაადამიანური ან დამამცირებელი მოპყრობისგან თავისუფლებასთან მიმართებაშიც.
გარდა იმისა, რომ ხელისმომწერ4 სახლემწიფოებს აქვთ ვალდებულება საკუთარი იურისდიქციის ფაგლებში აღკვეთონ წამება, არაადამიანური ან დამამცირებელი მოპყრობა და დასჯა, აღნიშნული უფლება სახელმწიფოსთვის წარმოშობს ვალდებულებას დაიცვას პირი ტკივილისგან, რომელიც მის ჯანმრთელობას უკავშირდება.
გაეროს სპეციალური მომხსენებელი წამების და არაადამიანური ან დამამცირებელი მოპყრობის და დასჯის საკითხებზე თავის წერილში, რომელიც ჯანმრთელობის უფლებაზე გაეროს სპეციალურ მომხსენებელთან ერთად გამოაქვეყნა (2008 წლის დეკემბერი) მთავრობებს მოუწოდებს მიიღონ ქმედითი ზომები წამების და არაადამიანური ან დამამცირებელი მოპყრობის აღმოსაფხვრელად, რადგან ტკივილგამაყუჩებელ საშუალებებზე ხელმისაწვდომობის შეზღუდვა ტოვებს მილიონობით ადამიანს ძლიერი და ხანგრძლივი ტკივილის ზემოქმედების ქვეშ, რაც კითხვის ნიშნის ქვეშ აყენებს სახელმწიფოების მხრიდან წამების და არაადამიანური ან დამამცირებელი მოპყრობისგან თავისუფლების დაცვას.
ტკივილგამაყუჩებელ საშუალებებზე ხელმისაწვდომობის შეზღუდვად ითვლება შემდგომი ბარიერების არსებობა:
როდესაც მთავრობა ვერ უზრუნველყოფს ტკივილგამაყუჩებლების მიწოდების ეფექტური სისტემის შექმნას;
როდესაც მთავრობა ვერ უზრუნველყოფს ტკივილის გაყუჩების და პალიატიური
მზრუნველობისთვის სათანადო პოლიტიკის შემუშავებას და განხორციელებას (მათ შორის ინფორმაციის მიწოდებას საზოგადოებისთვის);
როდესაც ტკივილგამაყუჩებლების ბრუნვის და მიწოდების რეგულაციები ზედმეტად შემზღუდავია;
როდესაც პერსონალი, რომელიც პასუხისმგებელია ტკივილგამაყუჩებლების დანიშვნასა და მიწოდებაზე ამის გამო განიცდის შიშს;
როდესაც სამედიცინო პროფესიონალები არასათანადოდ არიან მომზადებულნი;
როდესაც ტკივილგამაყუჩებლების ღირებულება გაუმართლებლად მაღალია;
წინამდებარე კვლევის მიზანია მოახდინოს აღნიშნული ბარიერების და მათდამი დამოკიდებულებების იდენტიფიცირება.
__________
1 „საერთაშორისო პაქტი ეკონომიკურ, სოციალურ და კულტურულ უფლებათა შესახებ“; „ბავშვის უფლებათა კონვენცია“;
2. საქართველოს კონსტიტუცია; ჯანდაცვის კანონმდებლობა
3. The Committee on Economic, Social and Cultural Rights (CESCR) is the body of independent experts that monitors implementation of the International Covenant on Economic, Social and Cultural Rights by its States parties. The Committee was established under ECOSOC Resolution 1985/17 of 28 May 1985 to carry out the monitoring functions assigned to the United Nations Economic and Social Council (ECOSOC) in Part IV of the Covenant.
4. „წამებისა და არაადამიანური ან დამამცირებელი მოპყრობის ან დასჯის აღკვეთის ევროპული კონვენცია“ და მისი დამატებითი ოქმი
 |
1.3 ძირითადი შედეგები |
▲ზევით დაბრუნება |
კვლევის შედეგების მიხედვით, პალიატიურ მზრუნველობის ქვეშ მყოფი პაციენტები ძირითადად საშუალო ასაკის მოსახლებას შეადგენენ. მართალია, პაციენტის საქმიანობა ერთმნიშვნელოვნად არ წარმოადგენს უკურნებელი დაავადების განმაპირობებელ ფაქტორს, თუმცა გარკვეულ კორელაციაშია მასთან (პაციენტებს შორის მრავლად იყვნენ ჯანმრთელობისთვის არახელსაყრელ გარემოში მომუშავე პირები).
პალიატიური მზრუნველობა ამჟამად იკიდებს ფეხს საქართველოში, აქედან გამომდინარე:
უკურნებელი სენით შეპყრობილი პაციენტებისათვის პალიატიური მზრუნველობის განხორციელება გასული წლების ინერციით ძირითადად ბინაზე ხორციელდება (46.1% მხოლოდ ბინაზე იღებდა აღნიშნულ მომსახურებას; 40.2% როგორც სახლში, ასევე სხვა სამკურნალო დაწესებულებაში/ჰოსპისში).
სახეზეა პაციენტისა და მისი ოჯახის წევრების ინფორმირებულობის პრობლემა. აღნიშნულ საკითხს არ ეთმობა სათანადო ყურადღება არცერთ დონეზე (რაც გულისხმობს - თავად სამედიცინო პერსონალის მომზადებას, ასევე გულისხმობს მაგ: სატელევიზიო რგოლების დამზადებას, საინფორმაციო ბუკლეტების გამოცემას და ა.შ.).
უკურნებელი სენით შეპყრობილი ადამიანების მდგომარეობის გაუმჯობესებისათვის საჭიროა გათვალისწინებული იქნეს კორელაციაში მყოფი შემდეგი საკითხები:
I. რაც შეიძლება დროულად დადგეს უკურნებელი სენით შეპყრობილი პაციენტის პალიატიურ მზრუნველობაში ჩართვის საკითხი (თუმცა, იმ პერიოდიდან, როდესაც გადაწყდება პაციენტის პალიატიურ მზრუნველობაში ჩართვა, სერვისების მიღება ძირითადად დროულად ხდება).
II. პაციენტის დიაგნოზის შესახებ ინფორმირების პრობლემა. ამ თვალსაზრისით შესაძლებელია გამოიყოს შემდეგი მიმართულებები:
1. უშუალოდ პაციენტის ინფორმირება მისი დიაგნოზის შესახებ;
2. პალიატიური პაციენტის მეურვის ინფორმირება პაციენტის დიაგნოზის შესახებ;
3. ინფორმირებულობაზე ზემოქმედი ფაქტორები.
დროული ინფორმირებულობის პრობლემა: კანონმდებლობით მიჩნეულია, რომ სიმართლის თქმა პაციენტისთვის ერთ-ერთ მთავარი პრინციპია, რადგან არაინფორმირებულობის (ან დაგვიანებული ინფორმირებულობის) შემთხვევაში პაციენტი კარგავს სხვადასხვა სამკურნალო/მდგომარეობის შემამსუბუქებელი საშუალებების არჩევანს. მიუხედავად ამისა, ამავე კანონმდებლობით გათვალისწინებულია დიაგნოზის დაფარვის გამონაკლისი შემთხვევა, როდესაც ექიმს აქვს ვარაუდი და საფუძველი, რომ სიმართლის თქმა პაციენტის ჯანმრთელობას უფრო მეტ ზიანს მოუტანს. თუმცა, ზღვარი ამ ორ არჩევანს შორის საკმაოდ მყიფეა და ქართულ რეალობაში ხშირად სუბიექტურ ფაქტორებზეა დამოკიდებული, რაც ინფორმირებულობის „დამაბრკოლებელი“ ფაქტორი ხდება სამედიცინო პერსონალის მხრიდან. შესაბამისად:
პაცენტთა ყველაზე დიდი ნაწილი - 41.2%-ს - მცდარ ინფორმაციას ფლობს საკუთარი დიაგნოზის შესახებ.
65%-მა აღნიშნა, რომ პაციენტის დიაგნოზის შესახებ ინფორმაციას ძირითადად აწვდიან მხოლოდ მეურვეს, თითქმის მესამედი აღნიშნავს, რომ ინფორმაცია მიაწოდეს როგორც მას, ასევე მისი მეურვეობის ქვეშ მყოფ პაციენტს.
ამას გარდა, პაციენტების ნახევარზე მეტისთვის (58.3%) მიწოდებული ინფორმაცია ბუნდოვანია, განსხვავებით მეურვეებისგან: თითქმის ყველა მეურვისთვის ინფორმაცია იყო გასაგები.
როგორც გამოკითხვამ აჩვენა, დიაგნოზის შესახებ პაციენტთა ინფორმირებულობაზე ზეგავლენას ახდენს ორი ფაქტორი: 1. თუ სად იღებს პაციენტი პალიატიური მზრუნველობის სერვისებს - სახლში თუ ჰოსპისში და 2. განათლების დონე. ჰოსპისში სერვისების მიმღები და უმაღლესი განათლების მქონე პაციენტები უფრო ინფორმირებულნი აღმოჩნდნენ მათთან შედარებით, ვინც სახლში იღებდა პალიატიურ მომსახურებას და განათლების ნაკლები დონე ჰქონდა.
III. მხედველობიდან არ უნდა გამოგვრჩეს, რომ „პაციენტის უფლებების შესახებ“ კანონის მიხედვით, სამედიცინო პერსონალს არ აქვს უფლება ვინმეს გაუმჟღავნოს პაციენტის დიაგნოზი ან მის შესახებ სხვა ინფორმაცია, თუ არ იქნება ამ უკანასკნელის თანხმობა (გათვალისწინებული „პაციენტის უფლებების შესახებ“ კანონით, არსებობს გამონაკლისები). თუმცა, საქართველოში დამკვიდრებული ტრადიციიდან გამომდინარე, აღნიშნული მოთხოვნა ხშირად უგულებელყოფილია, როგორც სამედიცინო პერსონალის (პაციენტის დანდობის ან ოჯახის წევრთა დაჟინებული მოთხოვნის გამო), ასევე პაციენტის ახლობლების მიერ (პაციენტის თანხმობის გარეშე დიაგნოზის შესახებ ინფორმაციის მიწოდება ხდება ძირითადად მეურვისთვის - 78.3%). კვლევამ დაადასტურა, რომ რესპონდენტები აღნიშნულ ფაქტს კონფინდენციურობის დარღვევად არ აფასებენ.
ინფორმირებულობის პრობლემას კიდევ უფრო ამყარებს: 1. რესპონდენტთა გაუთვითცნობიერებლობა პალიატიური მზრუნველობის სერვისების ნიუანსებში. 2. მედპერსონალის არაინფორმირებულობა, რაც განპირობებულია ფაქტით, რომ პალიატიური მზრუნველობისა და ბაზისური მკურნალობის მკაფიო გამიჯვნის პროცესი ახალი დაწყებულია:
იმ რესპონდენტთა ხვედრითი წილი, ვინც აცხადებს, რომ არ აქვს არანაირი ინფორმაცია პალიატიური მზრუნველობის ამა თუ იმ კომპონენტის შესახებ, მერყეობს 40-იდან 60%-მდე.
ინფორმირებულობის თვალსაზრისით, გადამწყვეტი მნიშვნელობა არ აქვს, პაციენტი სახლში იმყოფება თუ სპეციალურ დაწესებულებაში/ჰოსპისში (იმ პაციენტების მეურვეთა დაახლოებით მეხუთედს, რომლებმაც ჰოსპისის მომსახურებით ისარგებლეს, საერთოდ არ აქვს ინფორმაცია არა მხოლოდ პალიატიური მზრუნველობის სხვადასხვა კომპონენტების შესახებ, არამედ თავად პალიატიური ზრუნვის ცენტრების (ჰოსპისების) შესახებ), თუმცა ჰოსპისში მყოფი პაცინტების მეურვეები ოდნავ მეტად არიან ინფორმირებულნი სახლში მყოფებთან შედარებით.
პალიატიური მზრუნველობის კომპონენტების შეფასებისას რესპონდენტებმა ყველაზე სწორად ის დებულება შეაფასეს, რომელიც ტკივილის მოხსნას - პალიატიური მზრუნველობის ყველაზე თვალსაჩინო ინდიკატორს - უკავშირდება. თუმცა, სხვა კომპონენტების მსგავსად, თავად ტკივილის მართვის დეტალებზე რესპონდენტებს ბუნდოვანი წარმოდგენა აქვთ (მათ შორის ჰოსპისში მყოფმა რესპონდენტებმა აღნიშნეს, რომ არაფერი სმენიათ ტკივილის შეფასების შესახებ), მიუხედავად იმისა, რომ პაციენტთა 89.8% აღენიშნებოდა ტკივილი და ტკივილის შეფასების გარეშე ისინი ოპიოიდებს ვერ მიიღებდნენ.
რესპონდენტებმა პალიატიური მზრუნველობისთვის შეუსაბამოდ მიიჩნიეს ისეთი მნიშვნელოვანი კომპონენტები, რომლის გარეშეც პალიატიური მზრუნველობა კარგავს შინაარსს - სოციალური და ფსიქოლოგიური ასპექტები.
აქედან გამომდინარე, საჭიროა მეურვეების გარდა სამედიცინო პერსონალის ინფორმირების გაძლიერება, განსაკუთრებით იმ ფონზე, როდესაც პაციენტთა მეურვეების მთავარ „ინფორმატორებად“, პალიატიური მზრუნველობის საკითხში, მედპერსონალი გვევლინება. მიუხედავად იმისა, რომ ტარდება ტრენინგები სამედიცინო პერსონალისთვის, საჭიროა აღნიშნული კომპონენტის დახვეწა და პასუხისმგებელი პირების შესაძლებლობათა განვითარება.
ტკივილის მართვის მნიშვნელოვანი კომპონენტი - მედიკამენტების მოპოვება - კვლევის სამიზნე ჯგუფისთვის მეტ-ნაკლებად მოგვარებულია. გარკვეული პრობლემები ამ კუთხით (მაგ: ტრანსპორტის თანხის არქონა კუთვნილი მედიკამენტის ასაღებად) მხოლოდ 6%-ს შეექმნა, ამ პრობლემებს შორის გამოიკვეთა ფინანსური მდგომარეობა.
გამოკითხვის შედეგები ცალსახად აჩვენებს პალიატიური მზრუნველობის საჭიროების მქონე პირთა/მეურვეთა ინდიფერენტულობას კანონმდებლობისადმი. ასეთი დამოკიდებულება ძალზე ართულებს, საჭიროების შემთხვევაში, პალიატიური მზრუნველობის მქონე პირთა უფლებების დაცვას. საკუთარი უფლებების არმცოდნე (არაინფორმირებული) პირის ტანჯვა ტერმინალურ სტადიაზე შესაძლოა გაძლიერდეს, რადგან მას არ აქვს ინფორმაცია, რა სახის მომსახურება ეკუთვნის და როგორ მოიპოვოს იგი. ამას გარდა, იმ მცირე ნაწილში, ვინც კანონმდებლობას მეტ-ნაკლებად იცნობს, გამოკვეთილია კანონის მოწონების ტენდენცია - 39.6% (ხოლო 28.3%-ს გაუჭირდა პასუხის გაცემა).
რესპონდენტების ინფორმირებულობის ხარისხი სხვადასხვა დაწესებულებების (ჯანდაცვის სამინისტრო, ონკოლოგიის ცენტრი, ჰემატოლოგიის ინსტიტუტი, კარდიოლოგიური ცენტრი და სხვ.) საქმიანობის მიმართ (რომლებიც პალიატიურ მზრუნველობასთან არიან დაკავშირებულნი) ძალზე დაბალია, ხოლო ინფორმირებულ რესპონდენტთა დამოკიდებულება - არცთუ პოზიტიური. ეს ფაქტი ავალდებულებს აღნიშნულ ორგანიზაციებს შესაბამისი ღონისძიებები გაატარონ სამიზნე ჯგუფის მიმართ. რესპონდენტები შედარებით ლოიალურად არიან განწყობილნი პალიატიურ მზრუნველობასთან დაკავშირებული არასამთავრობო ორგანიზაციების და ონკოლოგიის ნაციონალური ცენტრის მიმართ.
რესპონდენტები აღნიშნავდნენ, რომ მათი პაციენტებისთვის პალიატიური მზრუნველობის სერვისები ძირითადად ხელმისაწვდომი იყო (71%). თუ გავითვალისწინებთ რესპონდენტთა არაინფორმირებულობის ხარისხს, შეიძლება ვიფიქროთ რომ ხელმისაწვდომობის მაღალი ხვედრთი წილი გამოწვეულია შემდეგი ფაქტებით: 1. შერჩევაში მოხვედრილი პაციენტები სარგებლობენ სხვადასხვა შეღავათებით, პროგრამებით 2. რესპონდენტები (ტრადიციიდან გამომდინარე) ზოგჯერ ვერ აცნობიერებენ ამა თუ იმ სერვისის საჭიროებას (მაგ: ფსიქოლოგის - 72.6%). ის რესპონდენტები, რომელთა მეურვეობის ქვეშ მყოფი პაციენტებისთვის არ იყო ხელმისაწვდომი ერთი რომელიმე სერვისი მაინც (28.3%), ძირითად მიზეზად არასაკმარის ფინანსებს ასახელებენ.
არასაკმარის ფინანსებს უკავშირდება დაზღვევის საკითხი. რესპონდეტთა უმრავლესობა არ სარგებლობს დაზღვევით, ხოლო დაზღვეულთა წილი (34%) გაზრდილია უმწეოთა დაზღვევის ხარჯზე. ნაკლებად სავარუდოა, რომ სადაზღვევო პაკეტები მომავალში დააფინანსებს პალიატიური სერვისების მნიშვნელოვან ნაწილს (რადგან სადაზღვევო კომპანიებისთვის ამგვარი გადაწყვეტილება წამგებიანი იქნება), თუმცა პალიატიურ პაციენტებს დაზღვევა დაეხმარებოდა სხვადასხვა საჭიროებისას (აღნიშნულის დადასტურებაა: იმ პაციენტთა მეურვეები, რომლებიც დაზღვევით სარგებლობენ, ძირითადად კმაყოფილებას გამოთქვამენ სადაზღვევო პაკეტის პირობებით, თუმცა უკმაყოფილების მიზეზად სახელდება პალიატიური სერვისების დაუფინანსებლობა). აღნიშნული პრობლემის მოსაგვარებლად საჭიროა სახელმწიფოს როლის გაზრდა (სხვადასხვა შეღავათები, პროგრამების არეალის გაფართოება).
პალიატიური მზრუნველობის შესახებ ბუნდოვანი წარმოდგენიდან გამომდინარე, რესპონდენტებს ასეთივე წარმოდგენა აქვთ პალიატიური მზრუნველობის სიმპტომური მკურნალობისგან განმასხვავებელ მთავარ ფაქტორზე - მულტიდისციპლინურ მიდგომაზე. აღნიშნულ მიდგომად რესპონდენტები მიიჩნევენ მხოლოდ ექიმი/ექთანი/მეურვეს, ზოგჯერ კი თერაპევტის ჩართულობას (რაც განაპირობებულია სისტემური პრობლემით - პალიატიური და ბაზისური მკურნალობის არამკაფიო გამიჯვნით, „ტრადიციული მიდგომით“ და ინფორმირებულობის დაბალი ხარისხით).
სამედიცინო პერსონალის დამოკიდებულების, მათი კვალიფიკაციის და კლინიკაში არსებული პირობების შეფასება ძირითადად პოზიტიურია (თუმცა, გასათვალისწინებელია, რომ ამ შეფასებას რესპონდენტები პალიატიური ზრუნვის კონტექსტში ვერ განახორციელებენ, რადგან, როგორც ითქვა, ბუნდოვანი წარმოდგენა აქვთ პალიატიური ზრუნვის სპეციფიკის შესახებ). ყველაზე უარყოფითი შეფასება სახელმწიფო კლინიკას აქვს. ამავე კლინიკაში აღინიშნა ოფიციალური გადასახადის გარდა სხვა თანხის მოთხოვნის ყველაზე მეტი ფაქტი. ზემოაღნიშნული მიუთითებს სახელმწიფოს როლის გააქტიურების საჭიროებაზე სისტემური ცვლილების თვალსაზრისით.
პალიატიური მზრუნველობის საჭიროების მქონე პირთა ცხოვრების პირობები ზოგადად შეიძლება შეფასდეს როგორც საშუალოზე დაბალი (საყოფაცხოვრებო პირობებს მაღალი კოეფიციენტები აქვთ, „საზოგადოებრივ“ საკითხებთან შედარებით). ყველაზე დიდი პრობლემა დასაქმებაა - რომელიც ქმედუნარიანი პაციენტებისთვის იქნებოდა დადებითი ფსიქოლოგიური სტიმული. 82.2% უმუშევარია, მათგან 60%-ს არც მანამდე ჰქონდა სამუშაო.
დასაქმების გარდა, ერთ-ერთი მწვავე პრობლემა - მატერიალური პრობლემაა, რაც ართულებს საჭირო სერვისების დროულ და სათანადო დონეზე მიღებას.
პალიატიური პაციენტები ურთიერთობენ ძირითადად „პირველადი ჯგუფის“ წევრებთან (ოჯახის წევრები/ნათესავები) და სამედიცინო პერსონალთან. ურთიერთობები ძირითადად პოზიტიური ან ნეიტრალურია. თუმცა, ურთიერთობის ფორმის გამოვლენაზე ამა თუ იმ ჯგუფის მიმართ გავლენას ახდენს რელიგიური ფაქტორი - რაც მეტად „აქტიური“ მორწმუნეა პაციენტი, მით ნაკლებად ნეგატიური ურთიერთობები აქვს სხვადასხვა ჯგუფებთან.
რესპონდენტთა ძირითადი ნაწილი მიუთითებს საზოგადოების და მედპერსონალის „პასიურ კეთილგანწყობაზე“ პალიტიური მზრუნველობის საჭიროების მქონე პირთა მიმართ.
პალიატიური მზრუნველობის მიღების ძირითად დამფინანსებლად რჩება ოჯახი, რომელიც მატერიალური პრობლემების წინაშე დგას. სახელმწიფო შეღავათებით (გარდა ოპიოიდებისა) ყევლა პაციენტი ვერ სარგებლობს, ძირითადად არაინფორმირებულობის გამო, რაც კიდევ ერთხელ მიუთითებს სახელმწიფოს როლის გაზრდის აუცილებლობაზე.
და ბოლოს, რამდენადაა მიღწეული დღევანდელ პირობებში პალიატიური მზრუნველობის ძირითადი მიზანი - პაციენტის ტანჯვის შემსუბუქება და რა ფაქტორები განაპირობებს მას?
რესპონდენტების უმრავლესობა (68.2%) აღნიშნავს, რომ პალიატიური სერვისების მიღების შემდგომ პაციენტთა მდგომარეობა მეტ-ნაკლებად შემსუბუქდა. პალიატიურ პაციენტთა ცხოვრების ხარისხის გაუმჯობესებაზე გავლენას ახდენს ის გარემო, სადაც სერვისების მეტ-ნაკლებად სრულყოფილად მიღება ხდება - ასეთია ჰოსპისები.
მიღებული მონაცემები მოწმობს პალიატიური მზრუნველობის სერვისების დახვეწის, მასში
ყველა კომპონენტის, განსაკუთრებით ფსიქოლოგიური და სოციალური კომპონენტების, ჩართვის, პალიატიური მზრუნველობის არეალის გაფართოების (სერვისების ოჯახებში გატანა) და საინფორმაციო კამპანიის განვითარების აუცილებლობაზე, რასაც საფუძვლად უნდა დაედოს პალიატიური სერვისის გამიჯვნა - სამედიცინო პერსონალმა და შესაბამისად პაციენტებმაც მკაფიოდ უნდა იცოდნენ სად მთავრდება მკურნალობა და სად იწყება პალიატიური მზრუნველობა.
 |
1.4 კვლევის მეთოდოლოგია |
▲ზევით დაბრუნება |
გამოკვლევის ტიპი: რაოდენობრივი სოციოლოგიური გამოკვლევა.
მეთოდი: პირისპირ (face to face)ინტერვიუ:
პალიატიური მზრუნველობის ჰოსპისებში ვიზიტი;
პალიატიური მზრუნველობის საჭიროების ქვეშ მყოფ პაციენტთა ოჯახებში ვიზიტი.
გენერალური ერთობლიობა:
პალიატიური მზრუნველობის საჭიროების მქონე პირები.
შერჩევითი ერთობლიობის მოცულობა:
რეგიონი |
რაოდენობა |
% |
თბილისი |
473 |
70.2 |
ქუთაისი |
80 |
11.9 |
თელავი |
41 |
6.1 |
ბათუმი |
80 |
11.9 |
ჯამი |
674 |
100 |
საქართველოში პალიატიური მზრუნველობის ქვეშ მყოფი პაციენტები გაიგივებულნი არიან ონკოლოგიურ პაციენტებთან. კვლევაში მონაწილე რესპონდენტებს ძირითადად შეადგენდნენ ონკოლოგიური პაციენტების მეურვეები.
შერჩევა:
კვლევის სპეციფიკიდან გამომდინარე:
შეუძლებელი იყო შემთხვევითი შერჩევის მეთოდის გამოყენება. აქედან გამომდინარე, შერჩევის ბაზად გამოყენებულ იქნა პალიატიური მზრუნველობის ჰოსპისების მონაცემები და სოციალური მომსახურების სააგენტოს ბაზა (ოპიოიდების მიმღებთა მონაცემები);
რესპონდენტად შეირჩა პალიატიური მზრუნველობის საჭიროების მქონე პირის მეურვე, ვინაიდან ტერმინალურ სტადიაზე მყოფი პაციენტის გამოკითხვა თითქმის შეუძლებელი იყო მისი ფსიქოლოგიურ-ფიზიკური მდგომარეობის გამო.
იმ ფაქტიდან გამომდინარე, რომ ტერმინალურ სტადიაზე მყოფ პალიტიური მზრუნველობის საჭიროების მქონე პირთა რაოდენობა ხშირად იცვლება, შერჩევაში მოხვდნენ გარდაცვლილ პაციენტთა მეურვეებიც.
შერჩევის მთელი მოცულობა გადანაწილდა ისე, რომ ცდომილების მაქსიმალური სიდიდე 95%-იანი საიმედოობით არის - 3.7% გენერალური ერთობლიობისთვის1.
მონაცემთა კოდირება და კომპიუტერში შეტანა: განხორციელდა კითხვარში ჩართულ ღია შეკითხვებზე რესპონდენტთა მიერ გაცემული პასუხების დაჯგუფება და ფორმალიზაცია, მათთვის კოდების (რაოდენობრივი მაჩვენებლების) მინიჭების გზით. კოდირებული პასუხები შეტანილ იქნა ყოველი კონკრეტული გამოკითხვისთვის შექმნილ ცვლადების აღწერის კომპიუტერულ ბადეში.
მონაცემების დამუშავება და ანალიზი: გამოკითხვის მონაცემები დამუშავდა სოციალურ კვლევათა სტატისტიკური პროგრამის SPSS ბაზაზე, რომელიც უზრუნველყოფს სტატისტიკურ მონაცემებს ცხრილებისა და დიაგრამების სახით. სტატისტიკური მონაცემების ანალიზი განხორციელდა უნივარიაციული (სიხშირული განაწილებები, ცენტრალური ტენდენციის მაჩვენებლები) და ბივარიაციული (კროსტაბულაცია, კორელაცია) ანალიზის სხვადასხვა მეთოდის გამოყენებით.
___________________
1. ცდომილება დათვლილია ჯანდაცვის ეროვნული პროგრამის სტატისტიკური მონაცემებიდან გამომდინარე, სადაც აღნიშნულია, რომ ყოველწლიურად საქართველოში დაახლოებით 25000 ადამიანი საჭიროებს პალიატიურ მზრუნველობას.
 |
1.5 დემოგრაფია |
▲ზევით დაბრუნება |
კვლევამ აჩვენა, რომ:
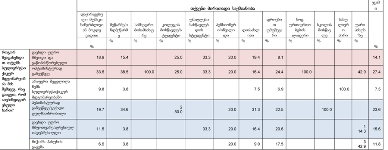
გამოკითხულ პალიატიური მზრუნველობის საჭიროების მქონე პაციენტები (ძირითადად ონკოლოგიური) სქესის მიხედვით თითქმის თანაბრად არიან განაწილებულნი.
ასაკობრივად, მოცემული შერჩევიდან, პალიტიურ პაციენტთა შემთხვევები ძირითადად 55 წელს ზევით ასაკის მქონე მოსახლეობაში არსებობს.
უკურნებელი სენით შეპყრობილთა შორის ჭარბობენ ისეთ სფეროში მოღვაწე პაციენტები, რომელთა საქმიანობა ძირითადად დაკავშირებულია ფიზიკურ შრომასთან (მაგ: ზეინკალი, დამლაგებელი, ხელოსანი, სტამბაში მომუშავე, მეეზოვე, ელექტრიკოსი, ფაბრიკის მუშა და ა.შ.) და რომელთაც შეხება აქვთ ჯანმრთელობისთვის არახელსაყრელ გარემოსთან.
მიუხედავად ამისა, ცალსახად ვერ ვიტყვით, რომ პიროვნების საქმიანობა მისი დაავადების პირდაპირპროპორციულია:
თანაბარი ხვედრითი წილი აქვთ (დაახლ. 16%) ინტელექტუალური სფეროს მოღვაწეებსა და სპორტსმენებს და იმ პაციენტებს რომლებიც დასაქმებულები არ იყვნენ (თუმცა გასათვალისწინებელია ის ფაქტი, რომ სპორტსმენებს ტრავმის და მისგან გამოწვეული დაავადებების მაღალი რისკ-ფაქტორი აქვთ).
ამას გარდა, გამოიკვეთა იმ რესპონდენტთა ხვედრითი წილი, რომელთა საქმიანობა უკავშირდება მშენებლობის სფეროს (12.3%)
 |
1.6 I. პალიატიურ მზრუნველობაში ჩართვა1 |
▲ზევით დაბრუნება |
როგორც გამოკითხვამ აჩვენა, ონკოლოგიური დაავადების გამოვლენა ხდება ძირითადად იმ პერიოდში, როდესაც პაციენტს არცთუ დიდი დრო რჩება ტერმინალურ სტადიამდე: ყოველი მეორე პალიატიური მზრუნველობის საჭიროების მქონე პირის დაავადების გამოვლენა მოხდა ბოლო 12 თვის მანძილზე. მხოლოდ 15%-ია იმ პაციენტების ხვედრითი წილი, ვისი დაავადებაც 4 წელზე ადრე გამოვლინდა, ხოლო 30% მეორე-მესამე წელს მიუთითებს.
როგორც აღმოჩნდა, პალიატიური მომსახურების მიღება ძირითადად ხდება ბინაზე: გამოკითხულთა მეურვეობის ქვეშ მყოფი პაციენტების ყველაზე დიდი ნაწილი (46.1% ) მხოლოდ სახლში იღებდა აღნიშნულ მომსახურებას; 40.2% როგორც სახლში, ასევე სხვა სამკურნალო დაწესებულებაში/ჰოსპისში, ხოლო 13.6% - მხოლოდ სამკურნალო დაწესებულებაში/ჰოსპისში.
მეურვეთა უმრავლესობის აზრით, მათთვისაც და მათი მეურვეობის ქვეშ მყოფი პაციენტებისთვისაც პალიატიური მზრუნველობის მისაღებად ყველაზე სასურველი ადგილი ძირითადად სახლია (როგორც მეურვეების, ასევე პაციენტების შემთხვევაში დაახლოებით 80%).
პაციენტთა აბსოლუტური უმრავლესობა (94.2%) პალიატიურ მომსახურებას იღებს/იღებდა ბოლო 12 თვის მანძილზე. მიღებული პალიატიური მომსახურება, როგორც წესი (88.1%), მუდმივია (არ არის წყვეტილი) .
პალიატიური მზრუნველობა ბოლო პერიოდში იკიდებს ფეხს საქართველოში. გასულ წლებში აღნიშნული სერვისი სრულად იყო „ჩანაცვლებული“ მხოლოდ მკურნალი ექიმის მომსახურებით და ოჯახის წევრების მეურვეობით. სწორედ ამით არის განპირობებული ის ფაქტი, რომ როგორც მეურვეთათვის, ასევე პაციენტებისთვის მკურნალობისთვის სასურველი და რეალური ადგილიც ძირითადად სახლია. ეს ფაქტორი, როგორც უკვე ითქვა, კორელაციაშია აგრეთვე ინფორმირებულობის პრობლემასთან.
პაციენტთა ჩართვა პალიატიურ მზრუნველობაში მოხდა სამედიცინო დაწესებულების მიერ პაციენტისა და მისი ოჯახის წევრების მდგომარეობის შეფასების შედეგად (87.5%). მხოლოდ 4.5% აღნიშნავს, რომ პალიატიურ მზრუნველობაში პაციენტის ჩასართველად არაფორმალური გზა გამოიყენა (ახლობლები).
პალიატიური მზრუნველობის საჭიროების მქონე პაციენტების და მისი ოჯახის მდგომარეობის შეფასება ძირითადად საავადმყოფოს მედპერსონალმა განახორციელა (იმ მეურვეებმა, ვინც შემფასებლად პოლიკლინიკის მედპერსონალი დაასახელეს, მეორე რიგში საავადმყოფოს მედპერსონალზე მიუთითეს).
უნდა აღინიშნოს, რომ თითქმის ყოველი მეორე პაციენტის შემთხვევაში, პალიატიურ მზრუნველობაში ჩართვა მოხდა ავადმყოფობის ბოლო სტადიაზე. თითქმის მეოთხედი პაციენტებისათვის - მას შემდეგ, რაც დაისვა დიაგნოზი უკურნებელი სენის შესახებ, ხოლო 14.2% პალიატიურ მზრუნველობაში ჩაერთო უშედეგო მკურნალობის შემდეგ.
თვისებრივმა კვლევამ აჩვენა, რომ:
სამედიცინო პერსონალის განცხადებით, პალიატიური სევისების შეთავაზება პაციენტთათვის სხვადასხვაგვარად ხდება სხვადასხვა სამედიცინო დაწესებულებებში. კერძოდ, ჰემატოლოგიის ინსტიტუტში ერთმანეთისგან არ არის გამოჯნული პალიატიური და სიმპტომური მკურნალობა, ტუბერკულოზის და ფილტვის დაავადებათა ეროვნულ ცენტრში პაციენტის სტაციონარში ან ბინაზე მოთავსება სიტუაციის მიხედვით ხდება, თუმცა ამ უკანასკნელ შემთხვევაში მეურვეებს მიეწოდებათ ინფორმაცია პალიატიური პაციენტის მივლის შესახებ. ონკოლოგიის ნაციონალური ცენტრსი პალიატიური მზრუნველობის განყოფილება იმ გამონაკლისს წარმოადგენს, სადაც ფსიქოლოგიც არის ჩართული პალიატიური მზრუნველობის პროცესში. შიდსისა და კილნიკური იმუნოლოგიის ცენტრში პალიატიური სერვისების შეთავაზებამხოლოდ მაშინ ხდება, თუ პაციენტის მდგომარეობა უკიდურესაც დამძიმდა. კარდიოლოგიურ ცენტრში (ალადაშვილის კლინიკა) პალიატიური მზრუნველობის შესახებ ინფორმაცია მიეწოდება პაციენტს ან მეურვეს.
მეურვეები აღნიშნავდნენ, რომ მათი მეურვეობის ქვეშ მყოფი პაციენტები ძირითადად სახლში მკურნალობდნენ. ფოკუს ჯგუფის მონაწილე მეურვეები ძირითადად არ იყვნენ ინფორმირებულნი პალიატიური მზრუნველობის შესახებ. „მხოლოდ პაციენტის მოვლის შესახებ მივიღე რეკომენდაციები, რასაც ჩემთვის დიდი მნიშვნელობა ჰქონდა, სხვა შემთხვევაში /იგულისხმება პალიატიური მზრუნველობის კომპონენტები/ ინფორმაცია არ მიმიღია“. განაცხადა ერთ-ერთმა მონაწილემ. |
როგორც გამოკითხვამ აჩვენა, პალიატიურ მზრუნველობაში ჩართვა მეტ-ნაკლებად დროულად ხდება: რესპონდენტთა 80.4% აღნიშნავს, რომ პალიატიური მზრუნველობის შეთავაზებიდან მზრუნველობაში ჩართვას მაქსიმუმ 1-3 კვირა დასჭირდა. მკურნალობა შედარებით დაუგვინადა დაახლოებით 13%-ს.
როგორც მოსალოდნელი იყო, თითქმის ყველა რესპონდენტი (97.3%) აღნიშნავს, რომ პაციენტის ოჯახის წევრები ჩართულნი არიან პალიატიური მზრუნველობის პროცესში.
შეიძლება დავასკვნათ, რომ:
პალიატიური მზრუნველობის საჭიროების მქონე პირების და მათი ოჯახების მდგომარეობის შეფასება, პაციენტთა პალიატიურ მზრუნველობაში ჩართვა და შესაბამისი მომსახურების მიწოდება ძირითად შემთხვევებში დადგენილ,
ოფიციალურ ფარგლებს არ სცილდება (თუმცა ეს ფაქტი შეიძლება კავშირში არ იყოს ინფორმირებულობის ხარისხთან);
გასული წლების გავლენით შეინიშნება გარკვეული ინერცია პალიატიურ მზრუნველობასთან მიმართებაში. კერძოდ, პალიატიური სერვისების მცირე არეალის, როგორც მოქალაქეთა, ასევე მედპერსონალის ნაკლებად ინფორმირებულობის გამო, ჯერ კიდევ დიდია ოჯახის როლი, რომელიც ხშირ შემთხვევაში ითავსებს აღნიშნული სერვისების ფუნქციას (როგორც ფიზიკური - ავადმყოფის მოვლის, ასევე სულიერ/ფსიქოლოგიური თვალსაზრისითაც);
ძირითადი პრობლემაა ის, რომ პალიატიურ მზრუნველობაში ჩართვა მოხდეს რაც შეიძლება დროულად - მაშინვე როდესაც აშკარა გახდება, რომ პაციენტის განკურნება შეუძლებელია.
 |
1.7 II. ინფორმირებულობის დონე |
▲ზევით დაბრუნება |
 |
1.7.1 2.1. პაციენტების ინფორმირებულობა საკუთარი დაავადების შესახებ1 |
▲ზევით დაბრუნება |
პაციენტების დაავადების შესახებ ინფორმირებულობასთან დაკავშირებით, შემდეგი სურათი გამოიკვეთა:
პაცენტთა მესამედზე მეტს (36.4%) სრული ინფორმაცია აქვს საკუთარი დაავადების შესახებ, 21.4%-ს - მიახლოებითი, ხოლო ყველაზე დიდი ნაწილი - 41.2%-ს - მცდარ ინფორმაციას ფლობს.
იმ პაციენტების მეურვეები, რომლებიც მხოლოდ სახლში იმყოფებოდნენ (ანუ, არ უსარგებლიათ ჰოსპისების მომსახურებით), შედარებით უფრო ნაკლებად ინფორმირებულნი აღმოჩნდნენ, ვიდრე ის რესპონდენტები, რომელთა მეურვეობის ქვეშ მყოფი პაციენტებიც სახლის გარდა სარგებლობდნენ სხვადასხვა სამკურნალო დაწესებულების/ჰოსპისის მომსახურებით;
მოცემულ შემთხვევაში გამონაკლისს წარმოადგენს ფერისცვალების დედათა მონასტერი, სადაც მოთავსებულ ყველა პაციენტს აქვთ სრული ინფორმაცია საკუთარი დაავადების შესახებ. მეტიც: ისინი დიაგნოზის გაგების შემდეგ მიმართავენ მონასტრის მიერ დაარსებულ ჰოსპისს.
ამრიგად, დაავადების შესახებ ინფორმირებულობაზე გადამწყვეტ ზემოქმედებას ახდენს ის ფაქტორი, თუ სად იღებს პაციენტი პალიატიური მზრუნველობის სერვისებს, თუმცა აღნიშნული ერთ-ერთი (და არა ერთადერთი) ზემოქმედების მომხდენი ფაქტორია.
საკუთარი დაავადების შესახებ ინფორმირებულობაზე გავლენას ახდენს, აგრეთვე, განათლების დონეც: როგორც გამოკითხვიდან ჩანს, უმაღლესი განათლების მქონე პაციენტები გაცილებით ინფორმირებულობები არიან საკუთარი დაავადების შესახებ, ვიდრე საშუალო (მით უფრო, დაუსრულებელი საშუალო) განათლების მქონენი.
კვლევის შედეგებიდან გამომდინარე აღმოჩნდა, რომ პაციენტის დიაგნოზის შესახებ ინფორმაციას ძირითადად აწვდიან მხოლოდ მეურვეს (65%), თუმცა, თითქმის მესამედი აღნიშნავს, რომ ინფორმაცია მიაწოდეს როგორც მას, ასევე მისი მეურვეობის ქვეშ მყოფ პაციენტს.
აღსანიშნავია, რომ დიაგნოზის შესახებ ინფორმაციის მიწოდებისას პაციენტის თანხმობა არ არის დამაბრკოლებელი ფაქტორი სამედიცინო პერსონალისთვის. პაციენტის თანხმობის გარეშე დიაგნოზის შესახებ ინფორმაციის მიწოდება ხდება ძირითადად მეურვისთვის - 78.3% (თუმცა ამ ფორმით დიაგნოზის შესახებ პაციენტთა ინფორმირებაც ხდება - გამოკითხულთა დაახლოებით მესამედ შემთხვევაში).
რამდენად სწორ ინფორმაციას აწვდიან პაციენტს ან მეურვეს პაციენტის დიაგნოზისა და მასთან დაკავშირებული პროგნოზის შესახებ?
პაციენტების ნახევარზე მეტისთვის (58.3%) ინფორმაცია ბუნდოვანია, განსხვავებით მეურვეებისგან: თითქმის ყველა მეურვისთვის ინფორმაცია იყო გასაგები და სწორი
ის რესპონდენტები, რომელთა მეურვეობის ქვეშ მყოფი პაციენტები იმყოფებოდნენ მხოლოდ სახლში, უფრო მეტად მიუთითებენ, რომ პაციენტების დიაგნოზი არასწორად მიაწოდეს (დაუმალეს). შედარებით დაბალია აღნიშული მაჩვენებელი იმ რესპონდენტებში, რომელთა მეურვეობის ქვეშ მყოფი პაციენტები სახლის გარდა სხვა სამკურნელო დაწესებულების/ჰოსპისის მომსახურებით სარგებლობენ.
იმ რესპონდენტთაგან, ვინც აღნიშნა, რომ პაციენტს მიეწოდა არასწორი ინფორმაცია დიაგნოზის შესახებ, ინფორმაციის დამალვის ძირითად მიზეზად ასახელებენ მეურვის თხოვნას და სურვილს რომ არ ენერვიულა პაციენტს (78.7%).
სულ 19-მა პაციენტმა თქვა უარი დიაგნოზის შესახებ ინფორმაციის მიღებაზე და ამ ქმედების ძირითადი მიზეზი იყო შიში - დიაგნოზი არ აღმოჩენილიყო სიცოცხლისათვის საშიში.
გამოკითხულთა აბსოლუტური უმრავლესობა - 90.4% აღნიშნავს, რომ ექიმმა დეტალურად გაარკვია მკურნალობის ნიუანსებში. ხოლო რესპონდენტთა ის მცირე რაოდენობა, რომელიც არ იყო კმაყოფილი ექიმის მიერ მიღებული განმარტებებით მკურნალობის პროცესის შესახებ, მიზეზად ექიმების არაკვალიფიციურობას და გულგრილ დამოკიდებულებას ასახელებს.
მიღებული შედეგი ლოგიკურია, თუ გავითვალისწინებთ იმ ფაქტს, რომ გამოკითხვა ჩატარდა მეურვეებთან, რომლებიც სრულად იყვნენ ინფორმირებულნი მათი მეურვეობის ქვეშ მყოფი პაციენტის დიაგნოზთან დაკავშირებით.
უნდა იყოს თუ არა უკურნებელი სენით შეპყრობილი ადამიანი თავიდანვე
ინფორმირებული დაავადების შესახებ?
ყოველი მეორე გამოკითხული ამ საკითხს პოზიტიურად უდგება: 22.7% თვლის, რომ პაციენტი ინფორმირებული უნდა იყოს დიაგნოზის შესახებ უკურნებელი სენის შემთხვევაში; 28%-ის აზრით კი, დიაგნოზის შესახებ ინფორმირებისას უნდა იქნეს გათვალისწინებული პიროვნების ფსიქოტიპი (უნდა აღინიშნოს, რომ ამ ჯგუფის რესპონდენტთა მეურვეობის ქვეშ მყოფი პაციენტების ნაწილი არ იყო ინფორმირებული დიაგნოზის შესახებ). 42.4% თვლის, რომ დაუშვებელია ადამიანისთვის მსგავსი ინფორმაციის მიწოდება, რადგან დაავადებულის ტანჯვა გაიზრდება (აღნიშნული ჯგუფის რესპონდენტთა ერთი ნაწილი - 15.3%, შესაძლოა, პირადი გამოცდილებიდან განიხილავს საკითხს, რადგან მათი მეურვეობის ქვეშ მყოფი პაციენტები ინფორმირებულნი იყვნენ დიაგნოზის შესახებ). ამ ასპექტში, ერთმანეთისგან არ განსხვავება იმ რესპონდენტთა მონაცემები, რომელთა მეურვეობის ქვეშ მყოფი პაციენტები ან მხოლოდ სახლში იღებდნენ პალიატიურ მზრუნველობას ან სახლის გარდა სხვა სამკურნალო დაწესებულებებში/ჰოსპისებში.
თვისებრივი კლევის მიმდინარეობისას ექსპერტთა ჯგუფის წარმომადგენლებმა აღნიშნეს, რომ ქვეყნის განვითარებასთან ერთად პალიატიური პრობლემა, დასავლეთის მსგავსად, სოციალური პრობლემა ხდება.
„დასავლეთში აღნიშნული საკითხი ეკონომიკსათან და ბიზნესთანა მიბმული - პაციენტს შესაძლოა გადასაწყვეტი ჰქონდეს მემკვიდრეობის და ა.შ. საკითხები...საქართველოში მსგავსი ტენდენციები უკვე შეინიშნება“. „დასავლეთში ექიმმა პაციენტს რომ დიაგნოზი დაუმალოს, პაციენტი და მისი ოჯახი იჩივლებს. აქ /საქართველოში/ ექიმი დიდი რისკის ქვეშ აყენებს თავს... ნათესავები მიუცვივდებიან თუ უთხრა... ეს არის პრობლემა... როგორ მიაწოდო ინფორმაცია...მენტალური ცვლილება უნდა მოხდეს ეთნოფსიქოლოგიის დონეზე, რომ სათანადოდ იქნეს ინფორმაცია აღქმული“. - აღნიშნავდნენ მონაწილეები. „იცოდეს თუ არა დიაგნოზი პაციენტმა - აქედან იწყება მთელი რიგი იურიდიული, ფინანსური და ა.შ. საითხვები. მთელ მსოფლიოში მედიცინის მიზანია, რომ პაციენტი იყოს კარგად, ჩვენთან კი მიზანია - პაციენტი იყოს...“ |
პაციენტის ინფორმირება მისი დიაგნოზის შესახებ (მით უფრო, დროული) პალიატიური მზრუნველობის ამოსავალი წერტილია და განსაზღვრავს ყველა სხვა მნიშვნელოვან ფაქტორს - მაგ: პალიატიური პაციენტის კანონით მინიჭებული უფლებების დაცვას, სამკურნალო დაწესებულების, მკურნალი ექიმის, სამკურნალო საშუალებების არჩევის უფლებას/საშუალებას, ტანჯვის შემცირებას, ცხოვრების ხარისხის გაუმჯობესებას (სიცოცხლის გახანგრძლივების ჩათვლით) და ა.შ.
შესაბამისად, მიღებული მონაცემებიდან ჩანს, რომ:
პაციენტის ინფორმირებულობის დონე უკურნებელი სენით დაავადებასთან დაკავშირებით, დღევანდელი მონაცემებით, დაბალია, რაც ავტომატურად გულისხმობს, რომ პაციენტს ეკარგება/უმცირდება ყველა ზემოთჩამოთვლილი ფაქტორის გამოყენების საშუალება. პაციენტთა ინფორმირებულობაზე უარყოფით გავლენას ახდენს პალიატიური სერვისების სახლში მიღება და შედარებით დაბალი განათლების ცენზი.
ინფორმირებულობის „დამაბრკოლებელი“ ფაქტორია სამედიცინო პერსონალის დამოკიდებულება: პაციენტისადმი ჰუმანური დამოკიდებულების („დანდობის“) მიზნით, მისთვის კანონით მინიჭებული უფლების უგულებელყოფა - დიაგნოზის დამალვა და პაციენტის თანხმობის გარეშე მხოლოდ მისი მეურვის ინფორმირება.
_________________
1 ამ პარაგრაფისათვის დეტალური სტატისტიკური მონაცემები იხ. დანართში: დიაგრამები 2.1-2.5; ცხრილები 2.1-2.10
 |
1.7.2 2.2. ზოგადად პალიატიური მზრუნველობის შესახებ ინფორმირებულობის დონე1 |
▲ზევით დაბრუნება |
როგორც კვლევის შედეგებმა აჩვენა, იმ რესპონდენტთა წილი, ვინც აცხადებს, რომ არ აქვს არანაირი ინფორმაცია პალიატიური მზრუნველობის ამა თუ იმ კომპონენტის2 შესახებ, მერყეობს 40-იდან 60%-მდე. სხვა კომპონენტებთან შედარებით, რესპონდენტებმა უფრო ინფორმირებულად ჩათვალეს საკუთარი თავი პალიატიური ავადმყოფის მოვლის თავისებურებებთან დაკავშირებით (სრული ინფორმაცია ამ კომპონენტზე აქვს 17%-ს). ეს არ არის გასაკვირი, თუ გავითვალისწინებთ, რომ რესპონდენტები პაციენტთა მეურვეები იყვნენ, რომლებიც უშუალოდ უვლიან პაციენტს.
თუ შევადარებთ რესპონდენტთა ინფორმირებულობას (თვითშეფასებიდან გამომდინარე) მათი მეურვეობის ქვეშ მყოფი პაციენტის პალიატიური მზრუნველობის სერვისის მიღების ადგილსამყოფელის მიხედვით, შემდეგ სურათს მივიღებთ:
იმ რესპონდენტთა ინფორმირებულობის მაჩვენებელი, რომელთა მეურვეობის ქვეშ მყოფი პაცენტები პალიტიურ მზრუნველობას სახლში იღებდნენ უფრო დაბალია, სახლის გარდა სხვა სამკურნალო დაწესებულებაში/ჰოსპისში მომსახურების მიმღებებთან შედარებით.
იმ პაციენტების მეურვეთა დაახლოებით მეხუთედს, რომლებმაც ჰოსპისის მომსახურებით ისარგებლეს, საერთოდ არ აქვს ინფორმაცია არა მხოლოდ პალიატიური მზრუნველობის სხვადასხვა კომპონენტების შესახებ, არამედ თავად პალიატიური ზრუნვის ცენტრების (ჰოსპისების) შესახებ; (ჰოსპისის შესახებ სრულ ან მეტ-ნაკლებად სრულ ინფორმირებულობას მიუთითებს ჰოსპისით მოსარგებლე რესპონდეტთა 61.5%). შესაბამისად, დაბალია იმ პაციენტთა ინფორმირებულობის დონე პალიატიური ზრუნვის ცენტრების (ჰოსპისების) შესახებ, რომლებიც ჰოსპისში არ იმყოფებოდნენ.
რესპონდენტთა უმრავლესობისათვის პალიატიური მზრუნველობის შესახებ ინფორმაციის ძირითადი წყაროა პოლიკლინიკის/საავადმყოფოს სამედიცინო პერსონალი (ძირითადად საავადმყოფოს მედპერსონალი). ამას გარდა, ყოველი მეორე
რესპონდენტი (იმ ჯგუფიდან, რომლებსაც გარკვეული ინფორმაცია აქვთ პალიატიური მზრუნველობის შესახებ) ინფორმაციის ერთ წყაროს ასახელებს, ხოლო 6.1% - ინფორმაციის ორ წყაროს. მედპერსონალის გარდა დასახელდა არაფორმალური წრე - ახლობლები.
როგორც თვისებრივი კვლევისას აღნიშნეს სხვადასახვა სამედიცინო დაწესებულებების წარმომადგენლებმა: შიდსისა და ტუბერკულოზის შემთხვევაში ინფორმაციის მიწოდება სიტუაციურად ხდება, ძირითადად მხოლოდ პაციენტისთვის და მისი ოჯახის წევრებისთვის, რადგან დასაწყისში არავინ იცის როგორ განვითარდება მოვლენები. ონკოლოგიის ნაციონალური ცენტრის პალიატიური მზრუნველობის განყოფილების წარმომადგენლები საუბრობდნენ პაციენტთან სწორი კომუნიკაციის მნიშვნელობაზე: „პაციენტებისთვის ყველაზე დიდი მნიშვნელობა აქვს მათზე ზრუნვას, ეს იქნება კვებით, სიტყვიერად... მათი დაავადება ძირითადად დაკავშირებულია ტკივილთან და სხვა უსიამოვნო სიმპტომებთან და ჩვენთან მოსვლით ეს სიმპტომები უმსუბუქდებათ, იმედი ესახებათ... ამიტომ საჭიროა კომუნიკაცია“. |
პალიატიური მზრუნველობის შესახებ ინფორმირებულობის დონის უფრო ზუსტად (ობიექტურად) განსაზღვრისათვის რესპონდენტებს მიეცათ რამოდენიმე დებულება. მათ უნდა შეეფასებინათ, რამდენად აღწერდა აღნიშნული დებულებები პალიატიურ მზრუნველობას. ეს იყო რესპონდენტთა ერთგვარი ტესტირება (მოცემულ დებულებებს აფასებდა რესპონდენტთა ის ჯგუფი, რომელთაც აღნიშნეს, რომ გარკვეული სახის ინფორმაცია აქვთ პალიატიური მზრუნველობის შესახებ).
შესაფასებლად მიცემული დებულებები ასე ჩამოყალიბდა:
არის თუ არა პალიატიური მზრუნველობა ...
|
მიღებული მონაცემებით ირკვევა, რომ:
რესპონდენტებმა ცალსახად სწორად შეაფასეს ის დებულება, რომელიც პალიატიურ მზრუნველობას ტკივილის მოხსნას უკავშირებს;
ზოგადად, ამა თუ იმ დებულების სწორად შეფასების ხვედრითი წილი იმ რესპონდენტებში ჭარბობს, რომელთა მეურვეობის ქვეშ მყოფი პაციენტები სახლის გარდა სხვადასხვა სამკურნელო დაწესებულებებში/ჰოსპისში იღებდნენ პალიატიური მზრუნველობის სერვისებს (თუმცა, ამ რესპონდენტებშიც მნიშვნელოვანი ხარვეზები შეიმჩნევა);
საკმაოდ მნიშვნელოვანი ხვედრითი წილი აქვს იმ რესპონდენტებს, რომლებსაც გაუჭირდათ დებულებების შეფასება, განსაკუთრებით იმ გამოკითხულთა შემთხვევაში, რომელთა მეურვეობის ქვეშ მყოფი პაციენტებიც მხოლოდ სახლში იმყოფებოდნენ;
უკურნებელი სენით შეპყრობილთა სოციალური და ფსიქოლოგიური დახმარების ჩართულობას პალიატიურ მზრუნველობაში „შეუსაბამოდ“ აფასებს რესპონდენტთა მნიშვნელოვანი რაოდენობა (სახლში მომსახურების მიმღებთა 26.8% და სახლის გარდა სხვა დაწესებულებებში/ჰოსპისში მომსახურების მიმღებთა 45.6%)
საგულისხმოა, რომ რესპონდენტები პალიატიურ მზრუნველობას შეცდომით აიგივებენ ნებისმიერი მძიმედ დაავადებული ადამიანის მოვლასთან. ამ შემთხვევაში ორივე ჯგუფის რესპონდენტთა სწორი პასუხების ხვედრითი წილი თითქმის თანაბარია.
აღნიშნულმა მონაცემებმა კიდევ უფრო გაამყარა ადრე გაკეთებული დასკვნა: ინფორმირებულობის თვალსაზრისით გადამწყვეტი მნიშვნელობა არ აქვს პაციენტი სახლში იმკურნალებს თუ ჰოსპისში (თუმცა, გარკვეულ პოზიტიურ გავლენას ახდენს ჰოსპისში მკურალობა). იმ ფაქტის გათვალისწინებით, რომ რესპონდენტები ძირითად ინფორმაციას მედპერსონალისგან იღებენ, შეიძლება ვიმსჯელოთ თავად სამედიცინო პერსონალის გაუთვითცნობიერებლობაზე პალიატიური მზრუნველობის საკითხებში ან მათ ზერელე დამოკიდებულებაზე პალიატიური პაციენტების ინფორმირებულობის მიმართ.
პალიატიური მზრუნველობასა და საზოგადოების განვითარებას შორის მჭიდრო კავშირია. აქედან გამომდინარე, მწვავედ დგება მოსახლეობის არაინფორმირებულობის პრობლემა პალიატიურ მზრუნველობასთან დაკავშირებით. როგორც აღმოჩნდა, გამოკითხულთა უმრავლესობა პალიატიურ მზრუნველობას ძირითადად აიგივებს სიმპტომურ მკურნალობასთან და არაფერი იცის იმის შესახებ, რომ პალიატიური მზრუნველობა აუცილებლად უნდა მოიცავდეს სოციალურ და ფსიქოლოგიურ ასპექტებსაც. აღნიშნული ფაქტი მიუთითებს თავად ჯანდაცვის სისტემის ხარვეზზე, მით უფრო, რომ ბოლო დროს ხდება პალიატიური მზრუნველობისა და ბაზისური მკურნალობის მკაფიო გამიჯვნა სხვადასხვა სამკურნალო დაწესებულებებში.
____________________
1. ამ პარაგრაფისათვის დეტალური სტატისტიკური მონაცემები იხ. დანართში: დიაგრამები 2.6-2.9; ცხრილები 2.11-2.12.
2. კერძოდ, შეკითხვები დაისვა პალიატიური ზრუნვის ისეთი კომპონენტების შესახებ, როგორიცაა პალიატიური ავადმყოფის მოვლა, პალიატიური ზრუნვის ცენტრები (ჰოსპისები), სხვადასხვა დახმარებები და შეღავათები, კვების რეჟიმი პალიატიური ზრუნვის დროს და სხვ.
 |
1.8 III. იცნობენ თუ არა კანონმდებლობას პალიატიური მზრუნველობის შესახებ და მიუმართავთ თუ არა სასამართლოსთვის?1 |
▲ზევით დაბრუნება |
პალიატიური მზრუნველობის განხორციელება რეგულირდება საქართველოში მოქმედი შემდეგი კანონების შესაბამისად: „ჯანმრთელობის დაცვის შესახებ“, „პაციენტის უფლებების შესახებ“, „საექიმო საქმიანობის შესახებ“, „ნარკოტიკების, ფსიქოტროპული ნივთიერებების, პრეკურსორების და ნარკოლოგიური დახმარების შესახებ“, აგრეთვე სხვა კანონების და მათი დამატებითი ოქმების მიერ, რომლებიც ჯანდაცვის ამა თუ იმ სფეროს აწესრიგებენ. კანონები ითვალისწინებს ტერმინალურ სტადიაში მყოფი პაციენტების მოვლისა და მკურნალობის სხვადასხვა ასპექტებს, მათ შორის უკურნებელი სენის შესახებ ინფორმირებას და პალიატიური მზრუნველობის შეთავაზების საკითხებს, კონფინდენციალურობის დაცვას, სამედიცინო სტანდარტების დაცვასა და განხორციელებას, აგრეთვე ტკივილის შემსუბუქებას და ა.შ.
2008 წელს საქართველოს პარლამენტმა მიიღო ცვლილებები და დამატებები საქართველოს ოთხ ზემოაღნიშნულ კანონში, რომელთა ძირითადი მიზანია საქართველოში პალიატიური მზრუნველობის განვითარება და მისი ინტეგრაცია ეროვნული ჯანდაცვის სისტემაში. ამას გარდა, 2010 წლის 28 იანვრის №17/ნ, №18/ნ-№96 ერთობლივი და 2010 წლის 26 თებერვლის №55/ნ ბრძანებების შედეგად დამკვიდრდა ოპიოიდების დანიშვნისა და გამოწერის თანამედროვე, შედარებით ლიბერალიზებული წესები.
რაც შეეხება რესპონდენტებს (პალიატიური მზრუნველობის ქვეშ მყოფ პაციენტთა მეურვეებს): კანონებს პალიატიური მზრუნველობის შესახებ არ იცნობს გამოკითხულთა დიდი უმრავლესობა - 82.5% , ხოლო ცუდად იცნობს 9.1%. რესპონდენტთა იმ მცირე ჯგუფიდან, ვინც კარგად ან მეტ-ნაკლებად მაინც იცნობს კანონს პალიატიური მზრუნველობის შესახებ (7.8%), უმრავლესობა აღიარებს, რომ კანონი კარგია, თუმცა მათი ნაწილი აღნიშნავს, რომ იგი რეალურად არ სრულდება.
პაციენტის ოჯახის წევრების/ახლობლების მიერ პალიატიური მზრუნველობის ქვეშ მყოფი პაციენტის უფლებების დასაცავად ამა თუ იმ ინსტანციისადმი მიმართვის ფაქტები ძალზე უმნიშვნელო რაოდენობითაა:
სულ 13 რესპონდენტი ადასტურებს ამგვარ ფაქტს (არ მიუმართავს 97%-ს);
მიმართვის ძირითად მიზეზს წარმოადგენდა სერვისების დაგვიანებით ან საერთოდ არმიღება;
უმრავლეს შემთხვევაში პრობლემა, რის გამოც პაციენტის ოჯახის წევრებმა/ახლობლებმა მიმართეს ამა თუ იმ ინსტანციას, არ მოგვარებულა.
იმ ფაქტის ასახსნელად, თუ რატომ არ მიმართეს პალიატიური მზრუნველობის ქვეშ მყოფი პაციენტის ოჯახის წევრებმა/ახლობლებმა ამა თუ იმ ინსტანციას, რესპონდენტებმა შემდეგი მიზეზები დაასახელეს:
ძირითადი ნაწილი (70.8%) თვლის, რომ არ დამდგარა იმგვარი პრობლემა, რომლის გამოც რომელიმე ინსტანციის ჩარევა გახდებოდა საჭირო (უნდა აღინიშნოს, რომ აღნიშნული მაჩვენებლები შედარებულ იქნა ამავე რესპონდენტთა კმაყოფილების მაჩვენებლებთან სხვადასხვა სამედიცინო მომსახურების და მედპერსონალის მიმართ. შედეგად, არსებითი დისბალანსი არ გამოვლენილა);
დაახლოებით 11%-ს არ ჰქონდა იმედი, რომ მათი უფლებები იქნებოდა დაცული;
9%-მა, სურვილის მიუხედავად, არ იცოდა, ვისთვის მიემართა.
კანონმდებლობასთან დაკავშირებით ინფორმირებულობის დაბალი ხარისხი გამოიკვეთა თვისებრივი ანალიზის დროსაც პალიატიური მზრუნველობის ქვეშ მყოფი პაციენტების მეურვეთა ჯგუფში. „არ ვიცით რისი უფლება გვაქვს და რა უნდა მოვითხოვოთ... როდესაც ეს ცნობილია, იმას მოვითხოვ, რაც მჭირდება...“ აღნიშნავდა ერთ-ერთი მონაწილე. |
სახეზეა პალიატიური მზუნველობის სერვისების მიმღებთა არაინფორმირებულობა პალიატიური მზრუნველობის საჭიროების მქონე პაციენტთა კანონით განსაზღვრული უფლებების შესახებ, რაც თავის მხრივ იწვევს:
რესპონდენტის მიერ უფლებრივი მდგომარეობის, პაციენტის უფლების დარღვევის არასწორ აღქმას/შეფასებას. კერძოდ, პირი შესაძლოა არ ფლობდეს ინფორმაციას, რომ ესა თუ ის მომხდარი ფაქტი პაციენტის უფლების დარღვევაა და შესაბამისად, არ შეაფასოს აღნიშნული ფაქტი როგორც დარღვევა.
აქედან გამომდინარეობს უფლებების დასაცავად ამა თუ იმ ინსტანციისადმი დაბალი მიმართვიანობის ფაქტი.
______________
1. ამ თავისათვის დეტალური სტატისტიკური მონაცემები იხ. დანართში: დიაგრამები 3.1-3.6.
 |
1.9 IV. ტკივილის მართვა |
▲ზევით დაბრუნება |
 |
1.9.1 4.1. ტკივილის ინტენსივობის შეფასება1 |
▲ზევით დაბრუნება |
გამოკითხვის შედეგებიდან ირკვევა, რომ:
პაციენტთა აბსოლუტურ უმრავლესობას (89.8%) აღენიშნებოდა ტანჯვის გამომწვევი ტკივილი;
მიუხედავად ამისა, ამ ჯგუფის პაციენტების მეურვეთა მხოლოდ დაახლოებით მესამედს (35%) სმენია ტკივილის ინტენსივობის შეფასების შესახებ;
26% მიუთითებს, რომ ტკივილის ინტენსივობის შეფასება განხორციელდა, ხოლო აღნიშნული ჯგუფიდან თითქმის ყოველი მეორე რესპონდენტი მიუთითებს, რომ შეფასება რამოდენიმეჯერ განხორციელდა.
ამ მიმართებაში განსხვავება არ გამოვლინდა იმ პაციენტებს შორის, რომლებიც მხოლოდ სახლში ან სახლის გარდა სხვა სამკურნალო დაწესებულებაში/ჰოსპისში იღებდნენ პალიატიურ მზრუნველობას.
რესპონდენტთა ძალზე მცირე რაოდენობამ იცის, თუ რა ნიშნულს აღწევდა მათი მეურვეობის ქვეშ მყოფი პაციენტის ტკივილის მაჩვენებელი ტკივილის შკალაზე (საშუალო მაჩვენებელია 3.33)
რესპონდენტთა იმ მცირე რაოდენობას, ვისაც ზოგადად სმენია ტკივლის შეფასების შესახებ, მაგრამ აღნიშნავს, რომ არ მომხდარა მათი მეურვეობის ქვეშ მყოფი პაციენტის ტკივილის ინტენსივობის შეფასება (ასეთია სულ 12 რესპონდენტი), ძირითადად გაუჭირდათ მიზეზების დასახელება, ხოლო ნაწილმა ხაზი გაუსვა არაინფორმირებულობას („არაფერი ვიცოდით ტკივილის შეფასების შესაძლებლობის შესახებ და, შესაბამისად, არც მოგვითხოვია“, „ახალი შემოსულები ვართ“).
გამომდინარე იმ ფაქტიდან, რომ ტკივილის შეფასების გარეშე არ ხდება ტკივილის შემამსუბუქებელი მედიკამენტების დანიშვნა, შეიძლება ითქვას, რომ პალიატიური მზრუნველობის სერვისების მიმღებთა ძირითად პრობლემას წარმოადგენს ინფორმაციის ნაკლებობა. აღნიშნულ გარემოებას ერთვის სამედიცინო პერსონალის გულგრილი დამოკიდებულება პაციენტის და მისი ოჯახის წევრების ტკივილის და მართვის შესახებ ინფორმირების საკითხთან დაკავშირებით.
__________________
1. ამ პარაგრაფისათვის დეტალური სტატისტიკური მონაცემები იხ. დანართში: დიაგრამები 4.1-4.4
 |
1.9.2 4.2. მედიკამენტების გამოყენება და მოპოვება1 |
▲ზევით დაბრუნება |
ტკივილის მართვის თვალსაზრისით დიდი მნიშვნელობა აქვს მედიკამენტების დროულ მოპოვებასა და მათ ხელმისაწვდომობას.
ყველა პაციენტი, რომელებსაც ტანჯვის გამომწვევი ტკივილი აღენიშნებათ (გამოკითხულთა საერთო რაოდენობის 90%), იღებდა ტკივლის შემამსუბუქებელ საშუალებებს. მათგან მოხმარების ყველაზე დიდი ხვედრითი წილი ოპიოიდებზე მოდის.
ტკივილის შემამსუბუქებელი საშუალებების მიმღებ პაციენტთა აბსოლუტურმა უმრავლესობამ (93.3%) მოიპოვა ყველა საჭირო მედიკამენტი. მხოლოდ 6% აღნიშნავს, რომ ზოგიერთი მედიკამენტი ვერ მოიპოვა, რაშიც ხელს ძირითადად ფინანსური მდგომარეობა უშლით (მედიკამენტის ასაღებად მისასვლელი სატრანსპორტო ხარჯები). ბიუროკრატიულ ბარიერებს და არაინფორმირებულობას უმნიშვნელო რაოდენობა ასახელებს.
სწორედ ამ ფაქტის შესახებ მიუთითებდა ფოკუს ჯგუფის მონაწილე პალიატიური მზრუნველობის საჭიროების მქონე პაციენტის ერთ-ერთი მეურვე. იგი უკმაყოფილო იყო მედიკამენტების დაფინანსების წილით, რომელიც ჩამორჩებოდა თვითღირებულებას. სამედიცინო პერსონალის ერთ-ერთი წარმომადგენელმა აღნიშნა, რომ ზოგიერთ პაციენტს იმის შესახებაც კი არ აქვს ინფორმაცია, რომ ოპოიოდების მიწოდებას სახელმწიფო აფინანსებს. |
დაახლოებით იგივე მაჩვენებლები გამოვლინდა მედიკამენტების დროულად მოპოვებასთან დაკავშირებით: აბსოლუტურმა უმრავლესობამ მედიკამენტები დროულად მოიპოვა, ხოლო მათ, ვისაც გარკვეული შეფერხება ჰქონდათ მედიკამენტების მოპოვების თვალსაზრისით, ძირითად მიზეზად ფინანსები დაასახელეს (მოცემულ ასპექტში პრინციპული განსხვავება არ არის იმ პაციენტებს შორის, რომლებიც პალიატიურ მზრუნველობას სახლში იღებენ და რომლებიც სახლის გარდა სხვა სამკურნალო დაწესებულებების/ჰოსპისების მომსახურებით სარგებლობენ. სახლში მყოფ პაციენტებთან ოდნავ აღემატება მაჩვენებელი ზოგიერთი მედიკამენტის ექიმთან შეთანხმების გარეშე მიღების შესახებ).
გამოკითხულთა შორის ძალზე მცირეა იმ რესპონდენტთა რაოდენობა, რომლებიც აღნიშნავენ, რომ ექიმი თავს იკავებდა ტკივილგამაყუჩებელი საშუალებების გამოწერისგან (5.5%). ამის ძირითად მიზეზებად ასახელებენ ექიმების გულგრილობას და სიფრთხილეს პაციენტის ჯანმრთელობის მდგომარეობის გამო.
ტკივილის შემამსუბუქებელი მედიკამენტების მიმღებ პაციენტთა 82% ტკივილის შემამსუბუქებელ მედიკამენტებს და დოზებს ექიმთან შეთანხმებით იღებდა. მცირეა იმ რესპონდენტთა ხვედრითი წილი, რომლებიც აღნიშნავენ, რომ ზოგიერთი მედიკამენტი და დოზა არ არის ექიმთან შეთანხმებული.
შემსუბუქდა თუ არა პაციენტთა ტანჯვა მას შემდეგ, რაც ისინი ჩაერთნენ პალიატიურ მზრუნველობაში?
მეურვეთა გამოკვეთილი უმრავლესობა (68.2%) აღნიშნავს, რომ პაციენტების უმრავლესობისთვის პალიატიურმა მზრუნველობამ ტანჯვა ძალზე ან მეტ-ნაკლებად შეამსუბუქა. მეხუთედზე ოდნავ ნაკლები მიუთითებს, რომ ტანჯვის ხარისხი იგივე დარჩა (საინტერესოა, რომ ამ თვალსაზრისით მნიშვნელოვანი განსხვავება არ არის პაციენტი პალიატიურ მზრუნველობას მხოლოდ სახლში იღებდა თუ სხვა სამკურნალო დაწესებულებაში/ჰოსპისში).
პალიატიური მზრუნველობის ეფექტურობის ერთ-ერთი ძირითადი განმსაზღვრელი კომპონენტია ტკივილის შემსუბუქება. აქედან გამომდინარე:
დასახვეწია ტკივილის შეფასების პრაქტიკაში გამოყენების მექანიზმი: ხშირად არ ხდება პალიატიური სერვისის მიმღებთა ინფორმირება ტკივილის შეფასებასთან დაკავშირებით, რაც შესაძლოა სისტემის ნაკლოვანებაზე მიუთითებს;
იმ ფაქტიდან გამომდინარე, რომ შერჩევაში ძირითადად ის რესპონდენტები მოხვდნენ, ვისი მეურვეობის ქვეშ მყოფი პაციენტებიც იღებდნენ ტკივილდამაყუჩებელ საშუალებებს, ვერ ვისაუბრებთ საკითხზე - თუ რამდენად შეიცვალა სიტუაცია 2006-2007 წწ. შემდგომ ოპიოიდების დანიშვნისა და გამოწერის შედარებით ლიბერალიზებული წესის დამკვიდრების შედეგად.3 მიუხედავად ამისა, არსებობს რესპონდენტთა მცირე ნაწილი, ვინც, ყველა პირობის შექმნის მიუხედავად, ვერ მოიპოვა (ან დროულად ვერ მოიპოვა) ყველა საჭირო მედიკამენტი, რაც მათი დაბალი ფინანსური შესაძლებლობითაა განპირობებული.
არსებობს პალიატიური მხრუნველობის მიმღებთა გარკვეული ჯგუფი (გამოკითხვის შედეგად - 18 %), რომლებიც მედიკამენტს/მედიკამენტის დოზას ექიმთან შეთანხმების გარეშე იღებენ. აღნიშნული ფაქტი, ერთი მხრივ, შეიძლება გამოწვეული იყოს მედპერსონალის მიმართ უნდობლობით, მეორე მხრივ კი, ექიმის მიერ ნაკლები დოზის გამოწერის ფაქტით, კანონის შიშის გამო.3
პალიატიური მზრუნველობის სერვისების განვითარების აუცილებლობაზე მიუთითებს რესპონდენტთა უმრავლესობის მოსაზრება, რომ ამ მომსახურებაში ჩართვის შედეგად პაციენტის ტანჯვა ან შემსუბუქდა, ან, უკიდურეს შემთხვევაში, არ გაუარესებულა.
__________________
1. ამ პარაგრაფისათვის დეტალური სტატისტიკური მონაცემები იხ. დანართში: დიაგრამები 4.5-4.13
2. ჯანდაცვის მინისტრის 2008 წლის 10 ივლისის №157/ნ ბრძანება; 2010 წლის 28 იანვრის №17/ნ, №18/ნ-№96 ერთობლივი და 2010 წლის 26 თებერვლის №55/ნ ბრაძანებები.
3. კანონის მიხედვით ექიმს უფლება აქვს გამოწეროს განსაზღვრული რაოდენობის ოპიოიდი. თუ პაციენტი საჭიროებს დამატებით დოზას, წარმოიქმნება დილემა: ერთის მხრივ, ექიმმა იცის, რომ არსებული დოზა პაციენტის ტანჯვის შესამსუბუქებლად არ არის საკმარისი, მას კი ვალდებულება აქვს დაეხმაროს პალიატიურ პაციენტს, მაგრამ მეორეს მხრივ, ზედმეტი დოზის გამოწერა კანონთან უქმნის პრობლემას. მიუხედავად იმისა, რომ 2008-10 წლებში შევიდა ცვლილებები კანონში (რაც კანონს ამ მიმართებით შედარებით ლიბერალურს ხდის), აღნიშნული პრობლემა ამ ეტაპზე მაინც არსებობს.
 |
1.10 V. სხვადასხვა დაწესებულებების საქმიანობის შეფასება1 |
▲ზევით დაბრუნება |
რესპონდენტებმა შეაფასეს სხვადასხვა დაწესებულების საქმიანობა პალიატიური ზრუნვის უზრუნველყოფასთან დაკავშირებით. ეს დაწესებულებებია:
საქართველოს შრომის, ჯანმრთელობისა და სოციალური დაცვის სამინისტრო;
ონკოლოგიის ნაციონალური ცენტრი;
შიდსის ცენტრი;
ტუბერკულოზის და ფილტვის დაავადებათა ცენტრი;
ჩვილ ბავშვთა სახლი;
კარდიოლოგიური ცენტრი;
ჰემატოლოგიის ინსტიტუტი;
პალიატიურ მზრუნველობასთან დაკავშირებული არასამთავრობო ორგანიზაციები.
შეფასება განხორციელდა 5 ბალიან სკალაზე (-2-დან +2-მდე), სადაც „+2“ აღნიშნავდა „ძალზე დადებითს“, ხოლო „-2“ - „ძალზე უარყოფითს“. სკალის ნეიტრალური პუნქტია 0. მონაცემები 0-ზე ზემოთ შეესაბამება დადებითი შეფასების ველს, ხოლო 0-ზე ქვემოთ უარყოფითი შეფასების ველს.
აღმოჩნდა, რომ რესპონდენტთა დიდი ნაწილი არ არის ინფორმირებული ამა თუ იმ დაწესებულების საქმიანობის შესახებ პალიატიურ მზრუნველობასთან მიმართებაში. ყველაზე მეტად ინფორმირებულნი არიან და, შესაბამისად, ყველაზე მეტი ადამიანი აფასებს საქართველოს შრომის, ჯანმრთელობისა და სოციალური დაცვის სამინისტროს და ონკოლოგიის ნაციონალურ ცენტრს;
პალიატიურ მზრუნველობასთან დაკავშირებული არასამთავრობო ორგანიზაციების და ონკოლოგიის ნაციონალური ცენტრის გარდა, ყველა მაჩვენებელი მოექცა ნეიტრალურზე დაბალი, ეი. უარყოფითი შეფასების ველში (თუმცა, აღნიშნული ორი დაწესებულება ახლოსაა სკალის ნეიტრალურ პუნქტთან);
სახელმწიფოს როლის, აგრევე საზოგადოებრივი სექტორის გააქტიურების საჭიროებაზე მიუთითებს რესპონდენტთა ცალსახად უარყოფითი დამოკიდებულება პალიატიურ მზრუნველობასთან დაკავშირებული სხვადასხვა ინსტიტუტების/დაწესებულებების მიმართ, ან მათი საქმიანობის შესახებ სრული არაინფორმირებულობა.
_____________________
1. ამ თავისათვის დეტალური სტატისტიკური მონაცემები იხ. დანართში: დიაგრამა 5.1.
 |
1.11 VI. ხელმისაწვდომობა პალიატიური მზრუნველობის კომპონენტებზე; დაზღვევა და სხვადასხვა დახმარებები |
▲ზევით დაბრუნება |
 |
1.11.1 6.1. ხელმისაწვდომობა პალიატიური მზრუნველობის კომპონენტებზე1 |
▲ზევით დაბრუნება |
რესპონდენტებს დაესვათ შეკითხვა, რამდენად ხელმისაწვდომი იყო მათი მეურვეობის ქვეშ მყოფი პაციენტებისათვის შემდეგი სერვისები:
ამბულატორიული გამოკვლევები;
ქიმიოთერაპია;
სხივური თერაპია;
სტაციონარში მკურნალობა;
ტკივილის მართვა;
მედიკამენტები;
სამედიცინო პერსონალი, რომელიც ბინაზე განახორციელებს მზრუნველობას;
თერაპევტის მომსახურება;
ფსიქოლოგის მომსახურება;
მოხუცებულთა სახლი.
რესპონდენტთა უმრავლესობა (71.7%) აღნიშნავს, რომ მათი მეურვეობის ქვეშ მყოფი პაციენტებისათვის ძირითადად ხელმისაწვდომი იყო პალიატიური მზრუნველობის მათთვის საჭირო სერვისები:
საერთო ჯამში, იმ რესპონდენტთა ხვედრითი წილი, რომელთა მეურვეობის ქვეშ მყოფი პაციენტებისათვის, საჭიროების შემთხვევაში, ხელმისაწვდომი არ იყო პალიატიური მზრუნველობის ერთი რომელიმე კომპონენტი მაინც, შეადგენს 28.3%-ს.
აღსანიშნავია ის ფაქტი, რომ რესპონდენტთა უმრავლესობას (72.6%) არასოდეს გამოუყენებია პაციენტისთვის ფსიქოლოგის მომსახურება, ხოლო ნაწილს ხელი არ მიუწვდება აღნიშნულ სერვისზე;
რესპონდენტთა უმრავლესობას (70%) არასოდეს დასჭირვებია აგრეთვე თერაპევტის მომსახურება და სამედიცინო პერსონალი, რომელიც ბინაზე განახორციელებს პალიატიურ მზრუნველობას. უკანასკნელ შემთხვევაში შესაძლოა მოქმედებს „ტრადიციის“ ფაქტორი - მეურვე თვლის, რომ თავად პაციენტის ოჯახი წარმოადგენს პალიატიური მზრუნველობის ძირითად აქტორს.
რესპონდენტთა იმ ჯგუფის წევრები, ვისთვისაც ჩამოთვლილთაგან ერთი მომსახურება მაინც არ არის ხელმისაწვდომი ძირითად მიზეზად (ნებისმიერი სერვისის შემთხვევაში) ასახელებენ არასაკმარისი ფინანსების პრობლემას. განსხვავება მხოლოდ ფსიქოლოგის მომსახურების შემთხვევაში გამოვლინდა, სადაც ძირითად მიზეზად არაინფორმირებულობა დასახელდა.
არასაკმარის ფინანსებთან დაკავშირებით თვისებრივი კვლევის შედეგად სხვადასხვა სამიზნე ჯგუფებთან (ექსპერტები, ექიმები, მეურვეები), გამოვლინდა შემდეგი:
ექსპერტებმა აღნიშნეს, რომ პალიატიური მზრუნველობა ზოგადად მნიშვნელოვან ფინანსურ ხარჯებს უკავშირდება. თუ შევადარებთ დასავლეთის ქვეყნებსა და საქართველოს, საზღვარგარეთ პალიატიური მზრუნველობა ძირითადად საქველმოქმედო და რელიგიურ ორგანიზაციებს აქვთ საკუთარ თავზე აღებული საქართველოსგან განსხვავებით, ამიტომ ჩვენს ქვეყანაში სახელმწიფოს როლის მნიშვნელოვნება იზრდება. ამას გარდა მნიშვნელოვანია, გაფართოვდეს პალიატიური მზრუნველობის არეალი და არ მოიცავდეს მხოლოდ ონკოლოგიურ დაავადებებს.
ექიმების თქმით, პაციენტი საკმაოდ გრძელ გზას გადის, სანამ ძლიერი ტკივილები დაეწყება (უბრალო ანალიზებით დაწყებული, ქიმიოთერაპიით და კვებით დამთავრებული) და ხშირად ტერმინალურ სტადიაზე მათი ფინანსები აღარ იძლევა იმის საშუალებას, რომ ადამიანმა ტკივილი შეიმსუბუქოს. ასევე ხშირია შემთხვევები, როდესაც პაციენტი არასაკმარისი ფინანსების გამო პოლიკლინიკის ექიმთანაც ვერ მიდის და დიაგნოზის დროული დასმა არ ხერხდება.
„ადამიანი მაქსიმალურად ცდილობს ბოლომდე დაიტანჯოს და აღარ შეაწუხოს არავინ, აღარ მოვიდეს პალიატიურ განყოფილებამდე, რომ კიდევ ზედმეტი ხარჯი არ დააკისროს ოჯახს. ზოგჯერ ისეთ მდგომარეობაში მოდიან, რომ კორიდორში ვუკეთებთ დამაყუჩებელს, პალატამდეც ვერ მოდიან“ - აღნიშნავს ონკოლოგიის ნაციონალური ცენტრის პალიატიური მზრუნველობის განყოფილების წარმომადგენელი.
მეურვეების ნაწილმა კმაყოფილება გამოთქვა არსებული სერვისებით, „ევროპული დონის“ სამკურნალო დაწესებულებითა და მომსახურებით. უკმაყოფილოთა ნაწილი მიუთითებდა ფასების სიძვირეზემ არაოფიციალურ გადასახადზე, ცუდ პირობებზე და ექიმების უყურადღებობაზე.
37 რაც შეეხება პაციენტთათვის იმ საჭირო მომსახურებებით კმაყოფილებას, რომლებიც რესპონდენტთა უმრავლესობისთვის ხელმისაწვდომი იყო, საშუალო მაჩვენებელების მიხედვით, შემდეგი სურათი მივიღეთ:
მომსახურების ყველა ჩამოთვლილი კომპონენტი (მოხუცებულთა სახლის გარდა) აღმოჩნდა სკალის დადებით ველში;
მაჩვენებლების უმეტესობა ახლოსაა ნიშნულთან „+1“
შეფასება განხორციელდა 5 ბალიან სკალაზე (-2-დან +2-მდე), სადაც „+2“ აღნიშნავდა „კმაყოფილს“, ხოლო „-2“ - „უკმაყოფილოს“. სკალის ნეიტრალური პუნქტია 0. მონაცემები 0-ზე ზემოთ შეესაბამება კმაყოფილების ველს, ხოლო 0-ზე ქვემოთ - უკმაყოფილების ველს. |
იმ ფაქტიდან გამომდინარე, რომ მოცემულ ეტაპზე პალიატიური მზრუნველობა მხოლოდ ონკოლოგიას ფარავს:
ამ ჯგუფის პაციენტებზე მოქმედებს სახელმწიფო პროგრამები, შეღავათები. აქედან გამომდინარე, ხელმისაწვდომობის პრობლემა მეტ-ნაკლებად მოხსნილია, განსაკუთრებით მედიკამენტებთან (ოპიოიდებთან) მიმართებაში;
პაციენტის მომსახურების მხრივ დადებითი ძვრები გამოიკვეთა, რაზეც ზემოქმედება უდავოდ მოახდინა პალიტიური მზრუნველობის დანერგვის ფაქტორმა;
აღნიშნული მონაცემები კიდევ ერთხელ ცხადყოფს პალიატიურ მზრუნველობაში სოციალურ-ფსიქოლოგიური ფატორის გაძლიერების და აღნიშნული სერვისის მიმღებთათვის მისი მნიშვნელობის შესახებ ინფორმირების აუცილებლობას.
_______________
1. ამ პარაგრაფისათვის დეტალური სტატისტიკური მონაცემები იხ. დანართში: დიაგრამები 6.1-6.4.
 |
1.11.2 6.2. დაზღვევა და სხვადასხვა დახმარებები1 |
▲ზევით დაბრუნება |
საერთო ჯამში, დაზღვეულია პალიატიური მზრუნველობის ქვეშ მყოფ პაციენტთა 34.1%. დაზღვეულთა თითქმის ნახევარი სარგებლობს უმწეოთა სამედიცინო პოლისით, ხოლო დანარჩენი - სამედიცინო (კორპორატიული ან ინდივიდუალური) დაზღვევით.
კვლევის შედეგების მიხედვით, პალიატიური მზრუნველობის ქვეშ მყოფ პაციენტთა ოჯახების 24.5% უმწეოთა (ანუ, სიღარიბის ზღვარს ქვემოთ მყოფთა) ბაზაშია დარეგისტრირებული. ეს ნიშნავს, რომ მათ მიმართეს სახელმწიფოს (კერძოდ, სოციალური მომსახურების სააგენტოს) უმწეოთა დახმარებების მისაღებად.
ის ოჯახები, რომლებიც დარეგისტრირებულია უმწეოთა ბაზაში, სოციალური მომსახურების სააგენტოს მიერ განხორციელებული შეფასების საფუძველზე შემდეგ დახმარებებს იღებენ: 52.7% ფულად დახმარებას (57000 სარეიტინგო ქულაზე ნაკლები), ხოლო 65.5% - სამედიცინო დაზღვევას (პოლისი/ვაუჩერი); პაციენტთა 18.2%-ს დანიშნული აქვს პენსია. აღსანიშნავია, რომ დარეგისტრირებულთა 12% დახმარებებს არ/ვერ იღებს.
სამედიცინო დაზღვევით მოსარგებლე პაციენტების მეურვეთა დიდი უმრავლესობა (83%) აცხადებს, რომ კმაყოფილია/მეტ-ნაკლებად კმაყოფილია სამედიცინო სადაზღვევო პაკეტის პირობებით.
დაზღვეულთა 33% აღნიშნავს, რომ პალიატიური მზრუნველობა ნაწილობრივ დაზღვევამ დაუფინანსა. სწორედ ამ ჯგუფის აბსოლუტური უმრავლესობა, კმაყოფილია/მეტ-ნაკლებად კმაყოფილია სამედიცინო სადაზღვევო პაკეტის პირობებით.
სამედიცინო სადაზღვევო პაკეტით უკმაყოფილოთა მცირე რაოდენობა (13%) ძირითად მიზეზად ისეთ ფაქტორებს ასახელებენ, რომლებიც მჭიდრო კორელაციაშია პაციენტთა ფინანსურ მდგომარეობასთან: სადაზღვევო პაკეტები არ მოიცავს იმ ძირითად სერვისებს, რაც პალიატიურ პაციენტებს ჭირდებათ. ბიუროკრატიული ბარიერების არსებობას სულ 11 რესპონდენტი მიუთითებს.
პალიატიური მზრუნველობის სერვისებთან მიმართებაში, თვისებრივი კვლევისას აღმოჩნდა დაზღვევასთან დაკავშირებული შემდეგი სახის ბარიერები (ფოკუს ჯგუფი - ექიმები): როდესაც დაზღვევით გათვალისწინებულია ამა თუ იმ სერვისის სრულად ან ნაწილობრის დაფინანსება და დაზღვეულს უწევს თანხის სრულად გადახდა, რომელსაც შემდგომ მზღვეველი აუნაზღაურებს. სადაზღვევო სისტემაში არსებული ბიუროკრატიული ბარიერების გამო (ექიმთან ვიზიტი, რომელმაც ფორმა 100 უნდა გასცეს, შევსებული ფორმის სადაზღვევო კომპანიაში წარდგენა, სადაზღვევოდან ანგარიშფაქურის წამოღება, ადმინისტრაციისთვის ჩაბარება, რომელიც შემდგომ კალკულაციას აკეთებს და ა.შ.) პაციენტები სადაზღვევო კომპანიაში დაუსრულებელ ვიზიტებს, ამჯობინებენ თანხის სრულად გადახდას. მითუმეტეს, როდესაც საქმე ურგენტულ შემთხვევებს ეხება და სადაზღვევო პაკეტის მოთხოვნაა, რომ პაციენტმა ჯერ უნდა გადაიხადოს სრული თანხა და შემდეგ ანაზღაურდება. ოჯახის წევრს რეალურად არ რჩება იმის დრო, რომ კანონზე და უფლებების დაცვაზე ისაუბროს. ონკოლოგიური ცენტრის წარმომადგენელმა აღნიშნა, რომ „ეს იმდენად უაზრო გზაა, რომ მე-4 სტადიაში მყოფ ავადმყოფი კი არა, მე რომელიც ჯანმრთელი ვარ, მე ვერ მივდივარ...სანამ სადაზღვევოდან ანგარიშფაქტურას მოიტანდა, ერთ-ერთი პაციენტი გარდაიცვალა, მძღოლიც ემსახურებოდა მაგრამ...“. „პარლამენტშიც რომ მუშაობს და ყველგან გზა ხსნილი აქვს, მათაც ძალიან უჭირთ ამის გაკეთება“ (ტუბდისპანსერის წარმომადგენელი). ყოველივე ამის შედეგად, გარდა იმისა, რომ ჩნდება ეჭვი კვალიფიციური მომსახურების მიღებაზე, პაციენტებს ეკარგებათ ნდობა ექიმების მიმართ. |
შეიძლება ითქვას, რომ:
დაზღვევით მოსარგებლე პაციენტები ცოტაა, მათი რაოდენობა უმწეოთა ოჯახებისთვის განკუთვნილი სამედიცინო სადაზღვევო პოლისის ხარჯზეა გაზრდილი;
სადაზღვევო პაკეტებში ნაკლებადაა ასახული პალიატიური მზრუნველობის კომპონენტები. დაზღვევით მოსარგებლეთა ის კატეგორია, რომლებიც მიუთითებენ, რომ სადაზღვევო პაკეტით ნაწილობრივ დაფინანსდა პალიატიური სერვისები, კმაყოფილებას გამოთქვამს. თუმცა, გასათვალისწინებელია, რომ, ერთი მხრივ, რესპონდენტთა კმაყოფილების კოეფიციენტში ხშირ შემთხვევაში არ არის ჩართული პალიატიური მზრუნველობის ესა თუ ის კომპონენტი, ხოლო, მეორე მხრივ, უკმაყოფილების ძირითადი მიზეზი სწორედ აღნიშნული ფაქტია: პალიატიური სერვისების უმრავლესობის დაუფინანსებლობა.
ვინ ფარავს პალიატიური მზრუნველობის ღირებულებას?
როგორც გამოკითხვამ აჩვენა:
დაფინანსების წყაროები ძირითადად გადანაწილებულია ოჯახს და სახელმწიფოს შორის („ოჯახი ნაწილობრივ“ - 83%; „სახელმწიფო პროგრამა ნაწილობრივ“ - 72%); გარკვეული ხვედრითი წილი აქვს სამედიცინო დაზღვევასაც (33%).
ძალზე უმნიშვნელოა იმ პაციენტთა რაოდენობა, რომლებსაც ოჯახი სრულად აფინანსებს (5%);
პაციენტები სარგებლობენ სახელმწიფო შეღავათებით, რომლებიც ძირითადად ოპიოიდების გამოყენებას უკავშირდება. უნდა აღინიშნოს, რომ იმ რესპონდენტთა ნახევარზე მეტი, რომლებმაც დაფინანსების წყაროში ნაწილობრივ სახელმწიფო პროგრამა მიუთითეს, არაინფორმირებულია სხვადასხვა ბენეფიტების შესახებ, რომელსაც სახელმწიფო უზრუნველყოფს.
როგორც ჩანს, მოცემულ ეტაპზე, პალიატიური მზრუნველობის ქვეშ მყოფი პაციენტი მაინც დამოკიდებულია ოჯახის ფინანსურ სტაბილურობაზე. სახელმწიფოს დახმარების ხარისხი და ჩართულობა პალიატიური მზრუნველობის პროცესში უფრო მაღალი იქნება თუ დაკმაყოფილდება ორი პირობა:
ერთი მხრივ, მნიშვნელოვნად გაუმჯობესდება პალიატიური მზრუნველობის სერვისების მიმღებთა ინფორმირებულობის საკითხი.
მეორე მხრივ, პალიატიური მზრუნველობის სისტემის მდგრადობისათვის საჭიროა სახელმწიფოს როლის გააქტიურება სხვადასხვა პროგრამების/ბენეფიტების სახით, რომელიც არ იქნება შემოფარგლული პაციენტთათვის მხოლოდ ოპიოიდების მიწოდების დარეგულირებით (გასათვალისწინებელია, რომ სადაზღვევო კომპანიების როლის გაზრდა პალიტიური მზრუნველობის დაფინანსებაში ნაკლებად სავარაუდოა, აღნიშნული სერვისების მაღალი ღირებულების გამო).
_______________
19. ამ პარაგრაფისათვის დეტალური სტატისტიკური მონაცემები იხ. დანართში: დიაგრამები 6.5-6.11.
 |
1.12 VII. სამედიცინო დაწესებულებების და მედპერსონალის საქმიანობის შეფასება პალიატიურ პაციენტებთან მიმართებაში |
▲ზევით დაბრუნება |
 |
1.12.1 7.1. მულტიდისციპლინური თუ ინდივიდუალური მიდგომა?1 |
▲ზევით დაბრუნება |
გამოკითხულთა ნახევარზე მეტი (55.2%) აღნიშნავს, რომ პალიატიურ მზრუნველობას ახორცილებდა მხოლოდ ერთი ექიმი. თუმცა, რესპონდენტთა მნიშვნელოვანი რაოდენობა (38%) მიუთითებს მულტიდისციპლინურ მიდგომაზე. მულტიდისციპლინური გუნდის მომსახურებას სამკურნალო დაწესებულებაში/ჰოსპისებში მომსახურების მიმღებ რესპონდნტთა ორჯერ მეტი რაოდენობა მიუთითებს სერვისების მხოლოდ სახლში მიმღებებთან შედარებით. პაციენტთა იმ ჯგუფში, ვინც სახლის გარდა მიიღო პალიატიური მომსახურება, მულტიდისციპლინური გუნდის და ცალკეული ექიმის თანამონაწილეობას დაახლოებით თანაბარი ხვედრითი წილი აქვს. აღნიშნული შედეგი სავარაუდოდ განპირობებულია თავად სამკურნალო დაწესებულების ფაქტორით - სამედიცინო პერსონალის გარემოცვაში ყოფნა აღიქმება მულტიდისციპლინურ მიდგომად.
აღნიშნულ მოსაზრებას ამყარებს შემდეგი შეკითხვის ანალიზი, თუ კონკრეტულად ვინ არიან ჩართულნი პალიატიურ მზრუნველობაში:
ძირითადად სახელდება ექიმი, ექთანი, მეურვე. ზოგჯერ - ფიზიკური თერაპევტი. დანარჩენ ჩამოთვლილ კონტინგენტს უმნიშვნელო ხვედრითი წილი აქვს. საინტერესოა, რომ ამ მხრივ მნიშვნელოვანი განსხვავება არ გამოვლინდა იმ პაციენტებს შორის რომლებიც პალიატიურ მომსახურებას იღებდნენ სახლში ან სახლის გარდა სხვა სამკურნალო დაწესებულებაში/ჰოსპისში;
მეურვეთათვის მულტიდისციპლინური მიდგომა ძირითადად ასოცირდება ექიმი/ექთანი/თერაპევტი/მეურვის მომსახურებასთან. რესპონდენტები (რომელთაც მულტიდისციპლინური მიდგომა დაასახელეს) ძირითადად პაციენტის პალიატიურ მზრუნველობაში ჩართულ მაქსიმუმ 4 კონკრეტულ პირზე მიუთითებენ;
თითქმის არ ფიგურირებს მულტიდისციპლინური მიდგომის სოციალურ-ფსიქოლოგიური კომპონენტი.
როგორც ვხედავთ, პალიატიური მზრუნველობის საჭიროების მქონე პაციენტების მომსახურებისას კვლავ სისტემური მიდგომის პრობლემა დგას:
მულტიდისციპლინური მიდგომის არსი რესპონდენტთა მიერ, ხშირ შემთხვევაში, მცდარად არის აღქმული.
ტრადიციიდან გამომდინარე - პაციენტის ოჯახი კვლავ სრულად ითავსებს მულტიდისციპლინური გუნდის ფუნქციას.
აშკარაა სოციალურ-ფსიქოლოგიური ფაქტორის (ფსიქოლოგი, დიეტოლოგი, მოხალისე, სასულიერო პირი და ა.შ.) არასაკმარისი ჩართულობა მულტიდისციპლინური მიდგომის განსახორციელებლად.
თვისებრივი კვლევისას მეურვეებთან დასმული იქნა შეკითხვა, თუ როგორ წარმოუდგენიათ მათ „იდეალური“ პალიატიური მომსახურება და ვინ უნდა იყოს ჩართული მასში? დაფიქსირდა შემდეგი მოსაზრებები: 1. პალიატიური პაციენტი „ჩვენი ტრადიციებიდან გამომდინარე“ სიცოცხლის უკანასკნელ დღეებს უნდა ატარებდეს ოჯახში, ოჯახის წევრების მზრუნველ გარემოში. გარდა ამისა, მომაკვდავი ადამიანის სტაციონარში მოთავსება მთელ რიგ ხარჯებთანაა დაკავშირებული, რომლის საშუალებაც ხშირად ოჯახს არ აქვს, მითუმეტეს, როდესაც ამ ყველაფერს წინ უძღვის პალიატიური პაციენტის ასევე დიდ ხარჯებთან დაკავშირებული მკურნალობისა და მოვლის პროცესი; 2. უნდა არსებობდეს გარკვეული ცენტრი, რომელიც მეურვეებს გაუწევს დახმარებას მითუმეტეს როდესაც მეურვე დასაქმებულია და დროში ძალზე შეზღუდული. 3. მოხალისეები, როლებიც უსასყიდლოდ დაეხმარებიან პალიატიური პაციენტის მოვლაში, რადგან ბევრ ოჯახს არ აქვს საშუალება თუნდაც პალიატიური ცენტრების არსებობის შემთხვევაში მათ მომსახურებაში თანხა გადაიხადოს; (ერთ-ერთ მონაწილე აღნიშნავს, რომ არსებობენ ადამიანები, ვისაც სურს ან სარწმუნოება ავალდებულებს მოუარონ სხვა ადამიანებს. ამისათვის საჭიროა მოხდეს მათი ორგანიზება) 4. ფსიქოლოგის და ფსიქოლოგიური დახმარების არსებობა; 5. მეურვეების სწავლების საჭიროება და ინფორმირება პალიატიური პაციენტის მოვლის საკითხში. 6. პანსიონის არსებობა, სადაც პალიატიურ პაციენტებს მოუვლიან. 7. სასურველია თუ იარსებებს პალიატიური მზრუნველობის ფაკულტეტი რომელიც კონკრეტულად ამ სფეროში იქნება სპეციალიზებული, ან პროფესიული სწავლების დონეზე მაინც იყოს გათვალისწინებული. მოხალისეების ინსტიტუტის განვითარებაზე მიუთითეს ექსპერტებმა: პალიატიური მზრუნველობის ერთ-ერთი კომპონენტია საზოგადოების ჩართულობა - მოხალისეები. თუმცა აღნიშნეს, რომ მათთვის რთული წარმოსადგენია როგორ განვითარდება მოხალისეთა ინსტიტუტი. შესაძლებელია მათთვის ჩატარდეს სპეციალური სასწავლო კურსი, სადაც გათვალისწინებული იქნება მზრუნველობის როგორც სამედიცინო, ისე ფსიქოემოციური და სოციალური ასპექტები. ვინაიდან პალიატიური მზრუნველობა ფინანსებთანაა დაკავშირებული, აღნიშნული კომპონენტის ჩართვით შესაძლებელია იმგვარი შედეგის მიღწევა, როდესაც ოჯახის წევრები ნაკლები სტრესით იცხოვრებენ და შეძლებენ დროის გამოთავისუფლებას, მუშაობას (ოჯახის ფინანსური მდგომარეობის გაუმჯობესება კი ისევ პაციენტს წაადგება). როგორც ვხედავთ, რაოდენობრივი კვლევის შედეგად დადასტურდა თვისებრივი კვლევის მონაცემები: 1. ინფორმაციის ნაკლებობა ამა თუ იმ სერვისების არსებობის და მათი გამოყენების შესაძლებლობის შესახებ; 2. პაცინეტთა ოჯახების დაბალი ფინანსური შესაძლებლობა. |
_________________
1. ამ პარაგრაფისათვის დეტალური სტატისტიკური მონაცემები იხ. დანართში: დიაგრამები 7.1-7.4.
 |
1.12.2 7.2. პალიატიური მომსახურების გამოყენება და შეფასება1 |
▲ზევით დაბრუნება |
პალიატიური მზრუნველობის ქვეშ მყოფ იმ პაციენტთა ხვედრითი წილი, ვინც არ ჩაიტარა მისთვის საჭირო ერთი რომელიმე პროცედურა2 მაინც, 12.6%-ია. საჭირო მკურნალობის ჩაუტარებლობის ძირითადი მიზეზია ფინანსური პრობლემები. ამას გარდა, დასახელდა მედიკამენტების/მკურნალობის თანმხლები აუტანელი გვერდით მოვლენები და ინფორმაციის არქონა ამა თუ იმ მკურნალობის ფორმის აუცილებლობის შესახებ.
გაუმჯობესდა თუ არა, რესპონდენტების თვალსაზრისით, პაციენტების ცხოვრების ხარისხი პალიატიური მზრუნველობის შედეგად ამა თუ ადგილას, სადაც პაციენტი პალიატიურ მზრუნველობას იღებს?
რესპონდენტებს უნდა შეეფასებინათ პალიატიური მზრუნველობის შემდეგი ლოკაციები: სახლი, კერძო კლინიკა, მოხუცებულთა სახლი, სახელმწიფო კლინიკა, ჰოსპისი, მონასტერი (ეს ის ადგილებია, სადაც პაციენტებს უწევენ პალიატიურ მომსახურებას).
შეფასება განხორციელდა 5 ბალიან სკალაზე (-2-დან +2-მდე), სადაც „+2“ აღნიშნავდა „ძალზე გაუმჯობესდა“, ხოლო „-2“ - „ძალზე გაუარესდა“. სკალის ნეიტრალური პუნქტია 0. მონაცემები 0-ზე ზემოთ შეესაბამება გაუმჯობესების ველს, ხოლო 0-ზე ქვემოთ - გაუარესების ველს. |
როგორც აღმოჩნდა, ნეიტრალურზე დაბალი შეფასების (ანუ, გაუარესების) ველში მოხვდა სახლი და მოხუცებულთა სახლი. ყველაზე მაღალი კოეფიციენტი აქვს ჰოსპისს (+0.5), ხოლო ყველაზე დაბალი - სახლს (-0.37). რაც კიდევ ერთხელ ადასტურებს, რომ პალიატიური მზრუნველობის სერვისების ყველაზე სრულყოფილად მიღება ამ ეტაპზე ჰოსპისშია შესაძლებელი, სადაც მეტ-ნაკლებად ხორციელდება მულტიდისციპლინური მიდგომა.
რესპონდენტებს უნდა შეეფასებინათ იმ სამედიცინო პერსონალის დამოკიდებულება პაციენტისადმი, რომლებმაც ამა თუ იმ ადგილას სხვადასხვა პალიატიური მომსახურება გაუწიეს პაციენტს.
შეფასება განხორციელდა 4 ბალიან სკალაზე: 1. „კეთილგანწყობილი“; 2. „ნეიტრალური“; 3. „გულგრილი“; 4. „უხეში“. რესპონდენტებს შეეძლოთ დაეფიქსირებინათ „მიჭირს პასუხის გაცემა“ |
როგორც ირკვევა:
ჩამოთვლილი პალიატიური მომსახურების მიმღები დაწესებულებებიდან ყველაში იკვეთება პაციენტისადმი კეთილგანწყობილი დამოკიდებულება;
ერთმნიშვნელოვნად დადებითი შეფასება (100%) მონასტრის მომსახურებას აქვს; მას ოდნავ ჩამორჩება ჰოსპისი;
შედარებით უარესი მაჩვენებელი სახელმწიფო კლინიკას აქვს; ამ შემთხვევაში ყოველი მეხუთე რესპონდენტი სამედიცინო პერსონალის „ნეიტრალურ“ დამოკიდებულებაზე მიუთითებს, ხოლო „გულგრილ“ და „უხეშ“ დამოკიდებულებას დაახლოებით 10% აღნიშნავს.
რესპონდებტებმა, აგრეთვე, გამოხატეს საკუთარი კმაყოფილება პალიატიური მზრუნველობის ადგილებში მედპერსონალის კვალიფიკაციისა და სხვადასხვა სამკურნალო დაწესებულებებში (ჰოსპისი, კერძო კლინიკა, სახელმწიფო კლინიკა, მონასტერი) არსებული საყოფაცხოვრებო პირობების შესახებ.
შეფასება განხორციელდა 5 ბალიან სკალაზე (-2-დან +2-მდე), სადაც „+2“ აღნიშნავდა „კმაყოფილს“, ხოლო „-2“ - „უკმაყოფილოს“. სკალის ნეიტრალური პუნქტია 0. მონაცემები 0-ზე ზემოთ შეესაბამება კმაყოფილების ველს, ხოლო 0-ზე ქვემოთ - უკმაყოფილების ველს. |
გამოკითხვა აჩვენებს, რომ:
ყველა შეფასება, როგორც მედპერსონალის კვალიფიკაციის, ისე სამკურნალო დაწესებულებებში არსებული საყოფაცხოვრებო პირობების შესახებ მოქცეულია სკალის ნეიტრალური პუნქტის ზემოთ - დადებით ველში;
ერთადერთი შემთხვევა, სადაც მაჩვენებელი სკალის ნეიტრალურ პუნქტს მეტ-ნაკლებად უახლოვდება (+0.7), სახელმწიფო კლინიკის საყოფაცხოვრებო პირობებია;
პაციენტებისადმი მედპერსონალის დამოკიდებულების შეფასება ოდნავ უფრო უკეთესად გამოიყურება, ვიდრე - ამა თუ იმ დაწესებულებაში არსებული პირობების.
იმ ფაქტიდან გამომდინარე, რომ ცხოვრების ხარისხის გაუმჯობესება კორელაციაშია ტკივილის შემსუბუქებასთან, ხოლო, კვლევიდან გამომდინარე, პალიატიური მზრუნველობას პოზიტიური გავლენა აღმოაჩნდა ტკივილის შემსუბუქებაზე, მიღებული შედეგი სრულიად ლოგიკურია.
რესპონდენტთა უმრავლესობამ აღნიშნა, რომ როგორც სახლში, ასევე სხვადასხვა სამკურნალო დაწესებულებებში მათთვის ოფიციალური გადასახადის გარდა სხვა თანხა არ მოუთხოვიათ. მონასტერში არ აღმოჩნდა არც ერთი ამგვარი შემთხვევა; კერძო კლინიკასა და ჰოსპისში სულ ორ-ორმა ადამიანმა აღნიშნა მსგავსი ფაქტი, სახლში 9-მ, ხოლო რაც შეეხება სახელმწიფო კლინიკას - აქ 26 შემთხვევაა, თუმცა ეს მაჩვენებელი საერთო რაოდენობის მხოლოდ 3.9%-სშეადგენს.
ამას გარდა, რესპონდეტების დიდი უმრავლეობა (88%) აღნიშნავს, რომ ექიმების მხრიდან პალიატიური მზრუნველობის აღმოჩენისას ადგილი არ ჰქონია პაციენტის კონფინდენციალურობის დარღვევას. მიუხედავად ამისა, ამ ჯგუფის რესპონდენტთა ნახევარზე მეტმა აღნიშნა, რომ დიაგნოზის შესახებ პაცინეტის ინფორმირება მოხდა პაციენტის თანხმობის გარეშე და უმეტეს შემთხვევაში ინფორმაცია მხოლოდ მეურვეს მიეწოდა. საგულისხმოა, რომ 11.1%-ს გაუჭირდა პასუხის გაცემა.
იმ ფაქტიდან გამომდინარე, რომ შერჩევაში არ მოხვდნენ ის პაციენტები, რომელთაც საერთოდ არ მიუღიათ პალიატიური მომსახურების არც ერთი კომპონენტი, სავსებით რეალურია მიღებული შედეგი, კერძოდ:
მცირეა იმ პაციენტთა რაოდენობა, რომელთაც საჭიროების მიუხედავად არ ისარგებლეს პალიატიური მზრუნველობის რომელიმე კომპონენტით (არასაკმარისი ფინანსების გამო);
მომსახურების ხარისხის მიხედვით განსხვავებაა კერძო და სახელმწიფო დაწესებულებებს შორის. რესპონდენტთა პოზიტიური განწყობა კი კერძო და სპეციალიზებული დაწესებულებისკენაა (ჰოსპისები) მიმართული.
აშკარაა, რომ რესპონდენტთა უმრავლესობამ არაფერი იცის პაციენტთა უფლებების შესახებ, როდესაც საქმე პაციენტის დიაგნოზის შესახებ ინფორმაციის გაცემას ეხება. აქ მოქმედებს კულტურული კონტექსტი, სადაც პაციენტის დიაგნოზის შესახებ ინფორმაციის გაცემა მისი ნებართვის გარეშე (თუნდაც მეურვისთვის), კონფიდენციურობის დარღვევად კი არ აღიქმება, ერთგვარ ნორმასაც წარმოადგენს.
_________________
1. ამ პარაგრაფისათვის დეტალური სტატისტიკური მონაცემები იხ. დანართში: დიაგრამები 7.5-7.16.
2. იგულისხმება შემდეგი პროცედურები: ტკივილის შემამსუბქებელი მედიკამენტების მიღება, ქიმიოთერაპიის ჩატარება, სტაციონარში მკურნალობა და სხვ.
 |
1.13 VIII. პალიატიური მზრუნველობის საჭიროების მქონე პაციენტის ცხოვრების პირობები და პრობლემები |
▲ზევით დაბრუნება |
 |
1.13.1 8.1. პაციენტთა ოჯახების სოციალური მდგომარეობა1 |
▲ზევით დაბრუნება |
შეფასება განხორციელდა 10 ქულიან სკალაზე (-5-იდან +5-მდე), სადაც „-5“ აღნიშნავდა „ძალზე ცუდ პირობებს“, ხოლო „+5“ - „ძალზე კარგ პირობებს“. სკალის ნეიტრალური პუნქტია 0. მონაცემები 0-ზე ქვემოთ შეესაბამება ნეიტრალურზე დაბალი შეფასების (ანუ, ცუდი პირობების ველს), ხოლო 0-ზე ზევით - ნეიტრალურზე მაღალი შეფასების (ანუ, კარგი პირობების) ველს.
რესპონდენტთა შეფასებით, პაციენტების ოჯახების სოციალური მდგომარეობის ინდიკატორები შემდეგნაირად გადანაწილდა:
ნეიტრალურზე მაღალი შეფასების ველში საყოფაცხოვრებო პირობები მოექცა: ელექტროენერგიით/გაზით, სასმელი წყლით, საცხოვრებლით, გათბობით უზრუნველყოფა;
სკალის ნეიტრალურ პუნქტთან ახლოსაა საკვები პროდუქტებით უზრუნველყოფა;
მედიკამენტებით უზრუნველყოფა, ფინანსები და ჯანმრთელობის დაცვა ასევე სკალის ნეიტრალურ პუნქტთან ახლოს, თუმცა უარყოფითი შეფასების ველში („ცუდი პირობები“) მოხვდნენ;
ყველაზე პრობლემატური რესპონდენტთათვის დასაქმებაა.
პალიატიური მზრუნველობის საჭიროების მქონე პაციენტთა დიდ უმრავლესობას (82.8%) არ უმუშავია მას შემდეგ, რაც უკურნებელი სენის დიაგნოზი დაუსვეს. ამ ჯგუფის რესპონდენტთაგან, დაუსაქმებლობის მიზეზებში დასახელდა: 60%-ის შემთხვევაში - არც მანამდე ჰქონდა სამუშაო, 10% პენსიონერი იყო, ხოლო 19%-მა ფიზიკურად ვეღარ შეძლო მუშაობა.
___________________
1. ამ პარაგრაფისათვის დეტალური სტატისტიკური მონაცემები იხ. დანართში: დიაგრამები 8.1-8.3.
 |
1.13.2 8.2. ყველაზე მნიშვნელოვანი პრობლემები პალიატიური მკურნალობის კუთხით1 |
▲ზევით დაბრუნება |
რესპონდენტებს რიგის მიხედვით უნდა დაესახელებინათ, პაციენტისთვის ორი ყველაზე მნიშვნელოვანი პრობლემა პალიატიური მკურნალობის პროცესთან დაკავშირებით2. ორივე პრობლემის შეჯამებით შემდეგი სურათი მივიღეთ:
21% მიუთითებს, რომ ამ კუთხით არანაირი პრობლემა არ აქვთ (აღნიშნული მონაცემები დაემთხვა ამავე ჯგუფის პაციენტთა მიერ მითითებულ სხვადასხვა პალიატიური სერვისებით კმაყოფილების მაჩვენებლებს);
ძირითად პრობლემად რესპონდენტები ეკონომიკურ პრობლემებს, უფულობას ასახელებენ (32.6%);
ჯამში დაახლოებით 9% შეადგინა პალიატიურ მკურნალობასთან დაკავშირებულმა ისეთმა პრობლემებმა, როგორიცაა არასწორი დიაგნოზი და მკურნალობა (4.2%), მედპერსონალის კომპეტენტია (2.5%), მედპერსონალის გულგრილობა (2.1%). თუ ამ შედეგს შევადარებთ რესპონდენტთა სხვადასხვა სერვისებით კმაყოფილების მაჩვენებლებს, მიღებული მონაცემი სავსებით ლოგიკურია.
საგულისხმოა, რომ 24.8%-ს გაუჭირდა პასუხის გაცემა
მიღებული მონაცემები თითქმის არ განსხვავდება პირველ რიგში დასახელებული პრობლემების მაჩვენებლებისგან.
ამრიგად, რესპონდენტთა მეურვეობის ქვეშ მყოფი პაციენტების პირობები (მატერიალური, საყოფაცხოვრებო და ა.შ.) შეიძლება შეფასდეს, როგორც საშუალოზე დაბალი. აღნიშნულ ფაქტს, კვლევის მიხედვით, განაპირობებს კორელაციაში მყოფი შემდეგი ფაქტორები:
დასაქმების პრობლემა (მუშაობის სურვილის არქონა რეპონდენტთა ძალზე უმნიშვნელო რაოდენობამ დაასახელა);
მატერიალური პრობლემები, რომელიც კავშირშია ასევე პალიატიური მზრუნველობის საჭიროების მქონე პაციენტთა უფლებებთან - მათ ჩართულობასთან ნორმალური ცხოვრების რეჟიმში;
ზემოაღნიშნული ფაქტორები მჭიდრო კავშირშია (რესპონდენტთა ნაწილისთვის) - კვალიფიციური სამედიცინო მომსახურების მიღების შეფერხება/შეუძლებლობასთან.
_________________
1. ამ პარაგრაფისათვის დეტალური სტატისტიკური მონაცემები იხ. დანართში: დიაგრამა 8.4.
2. შეკითხვები დასმული იყო ღია ფორმით: 1. „გთხოვთ დაასახელოთ ამ ეტაპზე რომელია თქვენი პაციენტისთვის ყველაზე მნიშვნელოვანი პრობლემა პალიატიური მკურნალობის პროცესთან დაკავშირებით?“; 2. „დაასახელეთ მნიშვნელობით მეორე პრობლემა.“
 |
1.13.3 8.3. პალიატიური მზრუნველობის საჭიროების მქონე პირთა კომუნიკაცია სხვადასხვა ჯგუფებთან1 |
▲ზევით დაბრუნება |
რესპონდენტები აღნიშნავენ, რომ მათი მეურვეობის ქვეშ მყოფ პირებს ძირითადად მეგობრული ან კეთილგანწყობილი ურთიერთობები აქვთ იმ ადამიანებთან, ვისთანაც უწევთ ურთიერთობა. დადებითი ურთიერთობების მაჩვენებელები დაახლეობით თანაბარია როგორც იმ ადამიანთა ჯგუფთან (ე.წ. „პირველადი ჯგუფი”), რომლებთანაც პაციენტები ემოციურ კავშირებს ამყარებენ (ოჯახის წევრები, მეზობლები, ნათესავები), ასევე სამედიცინო პერსონალთან.
გამოკითხვის მიხედვით, რომელიმე ზემოთ დასახელებულ ჯგუფთან დაძაბულ ან კონფლიქტურ ურთიერთობაზე რესპონდენტთა მხოლოდ მცირე რაოდენობა მიუთითებს. თუმცა, გასათვალისწინებელია, რომ ოჯახის წევრებთან დაძაბული ურთიერთობის მქონე პირთა ხვედრითი წილი 10%-ია. ამას გარდა, მაღალია ნეიტრალური ურთიერთობის მაჩვენებელი ნათესავებთან, მეზობლებთან და სამედიცინო პერსონალთან.
პალიატიური მზრუნველობის საჭიროების მქონე პირთა ურთიერთობები შეზღუდულია ისეთ ჯგუფთან, როგორიცაა - თანამშრომლები სამსახურში. ამ ჯგუფთან არ აქვს ურთიერთობა პაციენტთა დიდ უმრავლესობას. ეს კიდევ ერთხელ უსვამს ხაზს პალიატიურ პაციენტთა ტოტალურ დაუსაქმებლობას.
პაციენტთა დამოკიდებულებებზე ადამიანთა სხვადასხვა ჯგუფების მიმართ გარკვეულ გავლენას მათი რელიგიურობის ხარისხიც ახდენს: როგორც აღმოჩნდა „აქტიურ“ მორწმუნე პაციენტებთან (რომლებიც რელიგიურ რიტუალსაც ასრულებენ) დაძაბული და კონფლიქტური ურთიერთობების ხვედრითი წილი ყველა ჯგუფთან მიმართებაში დაბალია „პასიურ” მორწმუნეებთან და არარელიგიურებთან შედარებით. შესაბამისად, შედარებით მაღალია კეთილგანწყობილთა ხვედრითი წილიც ამ ჯგუფში.
როგორია საზოგადოების და მედპერსონალის დამოკიდებულება პალიატიური მზრუნველობის საჭიროების მქონე პირთა მიმართ?
რესპონდენტთა ძირითადი ნაწილი მიუთითებს საზოგადოების თანაგრძნობაზე, თუმცა აღნიშნავს, რომ არ იჩენენ აქტიურობას პალიატიურ პაციენტთა დასახმარებლად (63.1%). მცირე განსხვავებაა შემდეგ მოსაზრებებს შორის: საზოგადოება ცდილობს დახმარებას (19.4) და საზოგადოება გულგრილია პალიატიური მზრუნველობის საჭიროების მქონე პირთა მიმართ (15.6%). უმნიშვნელოა არაკეთილგანწყობილთა ხვედრითი წილი.
რესპონდენტთა მხოლოდ 5.5% აღიარებს პალიატიური მზრუნველობის საჭიროების მქონე პაციენტისადმი გულგრილი/აგდებული დამოკიდებულების არსებობას მედპერსონალის მხრიდან.
შესაბამისად, ლოგიკურია, როდესაც რესპონდენტთა უმრავლესობა მიუთითებს სამედიცინო პერსონალის მიერ პაციენტებისათვის თანაბარზომიერი მომსახურების გაწევაზე სხვადასხვა ნიშნით.
ამრიგად:
პალიატიური მზრუნველობის საჭიროების მქონე პაციენტთა და საზოგადოების ურთიერთდამოკიდებულება ძირითადად პოზიტიური, თუმცა პასიურობის ნიშნით განისაზღვრება;
სტიგმა არ არის ამ ურთიერთობის მთავარი განმსაზღვრელი ფაქტორი და არათანაბარზომიერი, გულგრილი დამოკიდებულების მაპროვოცირებელი მედპერსონალის მხრიდან (აივ/შიდსისა და ტუბერკულოზისგან განსხვავებით);
პაციენტებს სურვილი აქვთ ჩაერთონ საზოგადოებრივ საქმიანობაში (აღნიშნული პრობლემის გადაჭრა ერთ-ერთი ნაბიჯი იქნება პაციენტთა ცხოვრების ხარისხის გასაუმჯობესებლად);
შეიცვალა თუ არა პაციენტის სულიერ-ფსიქიკური მდგომარეობა პალიატიურ მზრუნველობაში ჩართვის შემდგომ?
რესპონდენტთა 38% აღნიშნავს, რომ არაფერი შეცვლილა. ფსიქოლოგიური მდგომარეობის გაუმჯობესებისა და გაუარესების მაჩვენებლები დიდად არ განსხვავდება ერთმანეთისგან (უფრო მშვიდი გახდა - 15%, ოპტიმისტურად განეწყო - 16.2%, უფრო აგრესიული/დეპრესიული გახდა - 12.9%). აღსანიშნავია, რომ ამ მიმართებაში პაციენტის რელიგიურობის ფაქტორი მნიშვნელოვან გავლენას არ ახდენს.
პაციენტის სულერ ფსიქიკური მდგომარეობის შესახებ მონაცემების შედარება მოხდა შემდეგ პარამეტრებთან: პალიატიური მზრუნველობის გავლენა პაციენტის ტანჯვის შემცირებაზე და პალიტიური სერვისის ამა თუ იმ დაწესებულებასა თუ სახლში მიღების შედეგი პაციენტის ცხოვრების ხარისხის გაუმჯობესებაზე.
როგორც აღმოჩნდა:
იმ პაციენტთა თითქმის ნახევარი, ვინც აღნიშნა, რომ პალიატიურ მზრუნველობაში ჩართვის შემდგომ პაციენტის ტანჯვა ძალზე ან მეტ-ნაკლებად შემსუბუქდა, მის სულიერ-ფსიქიკურ მდგომარეობის ან გაუარესებაზე მოუთითებენ, ან მნიშვნელოვანი ძვრების შესახებ არ საუბრობენ.
პალიატიური სერვისების მიღების ადგილმდებარეობის მიხედვით, პაციენტის სულიერ - ფსიქიკური მდგომარეობიდან გამომდინარე ყველაზე პოზიტიურად კერძო კლინიკა და ჰოსპისი სახელდება.
ამრიგად, უნდა აღინიშნოს რომ:
მხოლოდ ფიზიკური ტკივლის შემსუბუქება არ არის საკმარისი პაციენტის სულიერ-ფსიქიკური მდგომარეობის გასაუმჯობესებლად. ამისათვის საჭიროა მულტიდისციპლინური მიდგომის ყველა კომპონენტის (მათ შორის ფსიქოლოგის, სასულიერო პირის და ა.შ.) სრული დატვირთვით ჩართვა.
აღნიშნულ მოსაზრებას ამყარებს ის ფაქტიც, რომ პაციენტები სულიერად შედარებით „კომფორტულად“ თავს გრძნობდნენ კერძო კლინიკასა და ჰოსპისში, სადაც მულტიდისციპლინური მიდგომა მეტ-ნაკლებად ხორციელდება.
___________________
1. ამ პარაგრაფისათვის დეტალური სტატისტიკური მონაცემები იხ. დანართში: დიაგრამები 8.5-8.9; ცხრილები 8.1-8.2.
 |
1.14 დანართი |
▲ზევით დაბრუნება |
დემოგრაფია
ცხრილი№1
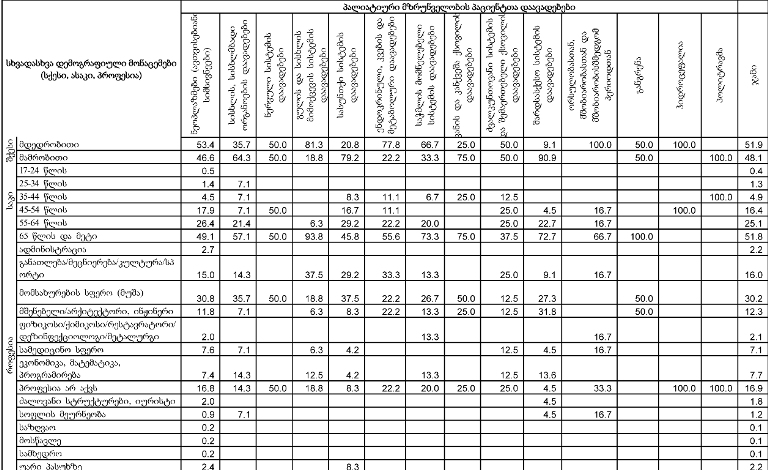
I. პალიატიურ მზრუნველობაში ჩართვა
დიაგრამა №1.1
როდის გამოვლინდა პაციენტის დაავადება?
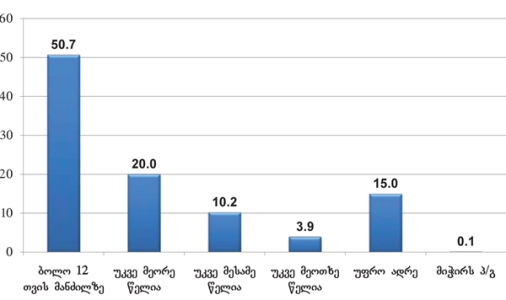
დიაგრამა №1.2.
სად გაუწიეს/უწევენ პაციენტს
პალიატიურ მომსახურებას/მზრუნველობას?
![]()
დიაგრამა №1.3
ყველაზე სასურველი ადგილი პალიატიური მზრუნველობის მისაღებად პაციენტებისათვის და მეურვეებისათვის
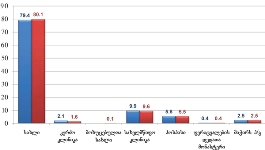
დიაგრამა №1.4
რამდენი ხანია, რაც პალიატიურ მომსახურებას
იღებს პაციენტი?

დიაგრამა №1.5
მუდმივად თუ პერიოდულად იღებს პალიატიურ
მომსახურებას პაციენტი?
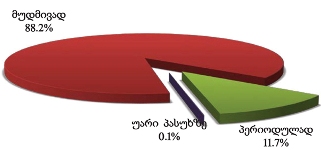
დიაგრამა№ 1.6
როგორ მოხდა პაციენტის ჩართვა
პალიატიურ მზრუნველობაში?
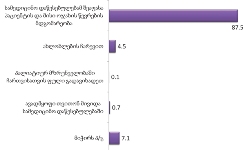
დიაგრამა № 1.7
რა ეტაპზე მოხდა პაციენტისთვის შეთავაზება
პალიატიურ მზრუნველობაში ჩასართველად?
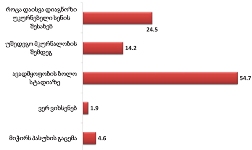
დიაგრამა № 1.8
რა დრო გავიდა პაციენტისთვის პალიატიური
მზრუნველობის შეთავაზებებიდან მზრუნველობაში ჩართვამდე?
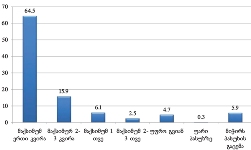
დიაგრამა № 1.9
არიან თუ არა პაციენტის ოჯახის
წევრები/ახლობლები ჩართულნი
პალიატიური მზრუნველობის პროცესში?
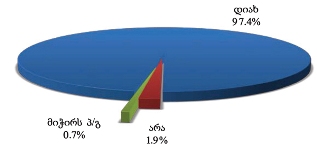
II. ინფორმირებულობის დონე
2.1. პაციენტების ინფორმირებულობა საკუთარი დაავადების შესახებ
ცხრილი №2.1: პაციენტთა ინფორმირებულობაზე იმ ფაქტორის გავლენა, თუ სად
მოხდა/ხდება პალიატიური მზრუნველობის გაწევა: სახლში თუ სახლის გარეთ
|
|
ადგილი, სადაც პაციენტს უწევენ/გაუწიეს პალიატიური მომსახურება |
|
|
|
სახლში (%25) |
სახლის გარდა (%25) |
პაციენტის |
აქვს სრული ინფორმაცია |
29.6 |
42.1 |
|
მიახლოებით იცის |
21.5 |
21.2 |
|
აქვს მცდარი |
47.3 |
36.1 |
|
უარი პასუხზე |
1.6 |
0.6 |
|
ჯამი |
100 |
100 |
Chi-Square Tests
|
Value |
df |
Asymp. Sig. |
Pearson Chi-Square |
14.161(a) |
3 |
.003 |
Pearson Correlation |
-0.06525 |
||
ცხრილი №2.2: პაციენტთა ინფორმირებულობაზე მისი განათლების ცენზის გავლენა
|
პაციენტის განათლების დონე |
||||||
|
%25 |
%25 |
%25 |
%25 |
%25 |
%25 |
|
პაციენტის ინფორმირე ბულობა საკუთარი დაავადების შესახებ |
აქვს სრული |
|
16.7 |
29.4 |
39.2 |
33.3 |
42.9 |
|
მიახლოებით |
|
33.3 |
23.1 |
20.8 |
33.3 |
19.4 |
|
აქვს მცდარი |
100 |
50.0 |
45.9 |
38.5 |
33.3 |
37.3 |
|
უარი პასუხზე |
|
|
1.6 |
1.5 |
|
0.4 |
|
|
100 |
100 |
100 |
100 |
100 |
100 |
დიაგრამა №2.2
დიაგნოზის, პროგნოზისა და მკურნალობის შესახებ
მიწოდებული ინფორმაციის ობიექტურობა
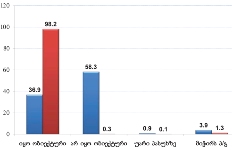
ცხრილი №2.6: პალიატიური მომსახურების გაწევის ადგილის გავლენა პაციენტისთვის მიწოდებული ინფორმაციის ობიექტურობაზე
|
სად გაუწიეს/უწევენ პაციენტს |
||
|
სახლში |
სახლის |
|
იყო თუ |
იყო ობიექტური |
30.9%25 |
42.1%25 |
|
არ იყო ობიექტური |
63.0%25 |
54.3%25 |
|
უარი პასუხზე |
1.6%25 |
0.3%25 |
|
მიჭირს პ/გ |
4.5%25 |
3.3%25 |
დიაგრამა №2.3
აგიხსნათ თუ არა ექიმმა როგორ
უნდა წარმართულიყო მკურნალობა?
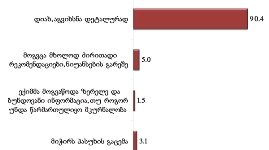
დიაგრამა № 2.4
რა იყო იმის მიზეზი, რომ ექიმმა კარგად ვერ
გაგარკვიათ, თუ როგორ უნდა წარმართულიყო მკურნალობა?
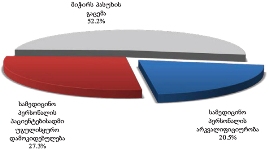
დიაგრამა №2.5
უნდა იცოდეს თუ არა თავიდანვე პალიატიური
მზრუნველობის ქვეშ მყოფმა პაციენტმა, რომ იგი უკურნებელი სენითაა ავად?
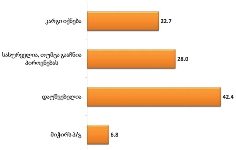
ცხრილი №2.10: პაციენტისათვის მიწოდებული ინფორმაციის ობიექტურობის გავლენა მოსაზრებაზე, უნდა იცოდეს თუ არა პაციენტმა თავიდანვე, რომ იგი უკურნებელი სენითაა ავად
|
იყო თუ არა პაციენტისთვის მიწოდებული |
||||
|
იყო |
არ იყო |
უარი |
მიჭირს პ/გ |
|
უნდა იცოდეს |
კარგი იქნება |
42.6%25 |
10.4%25 |
16.7%25 |
19.2%25 |
|
სასურველია, |
32.9%25 |
26.2%25 |
|
15.4%25 |
|
დაუშვებელია |
15.3%25 |
59.5%25 |
|
53.8%25 |
|
მიჭირს პ/გ |
9.2%25 |
3.8%25 |
83.3%25 |
11.5%25 |
2.2. ზოგადად პალიატიური მზრუნველობის შესახებ ინფორმირებულობის დონე ცხრილი №2.11
|
როგორ შეაფასებდით თქვენს ცოდნას პალიატიურ მზრუნველობასთან დაკავშირებით? |
მაქვს სრული ინფორმაცია (%25) |
მაქვს მეტ- |
მაქვს მეტ-ნაკლებად არასრული ინფორმაცია (%25) |
მაქვს მცირე ინფორმ- |
საერთოდ არ მაქვს ინფორმაცია (%25) |
მიჭირს პ/გ (%25) |
1 |
პალიატიური ზრუნვის თავისებურებების შესახებ |
12.8 |
15.7 |
7.3 |
9.2 |
52.4 |
2.7 |
2 |
პალიატიური ავადმყოფის მოვლის შესახებ |
16.9 |
23.9 |
7.0 |
9.1 |
41.1 |
2.1 |
3 |
პალიატიური ზრუნვის ცენტრების (”ჰოსპისების”) შესახებ |
8.0 |
10.5 |
5.6 |
10.5 |
59.6 |
5.6 |
4 |
სხვადასხვა დახმარებების შესახებ (მაგ., შეღავათები მედიკამენტებზე, პროცედურებზე და ა.შ.) |
12.0 |
15.0 |
7.1 |
11,3 |
50.6 |
3.9 |
5 |
პალიატიური პაციენტის კვების რეჟიმის შესახებ |
13.5 |
20.2 |
7.1 |
9.5 |
44.2 |
5.5 |
დიაგრამა №2.6: რესპონდენტთა ცოდნაზე იმის გავლენა, თუ სად იღებს/მიიღო პაციენტმა პალიატიური მომსახურება
დიაგრამა №2.7
პალიატიური მზრუნველობის შესახებ
ინფორმაციის წყაროები
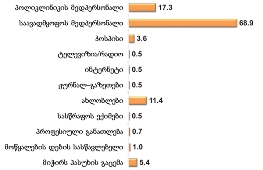
ცხრილი №2.8
დასახელებული საინფორმაციო წყაროების
რაოდენობა პალიატიური მზრუნველობის შესახებ

დიაგრამა №2.9
რომელი დებულება შეესაბამება პალიატიურ მზრუნველობას?
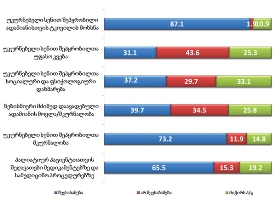
შენიშვნა: ტესტ-შეკითხვებს არ პასუხობდნენ ის რესპონდენტები, რომლებმაც აღნიშნეს, რომ არანაირ ინფორმაციას არ ფლობენ პალიატიური მზრუნველობის შესახებ
ცხრილი №2.12: პალიატიური მომსახურების გაწევის ადგილის გავლენა რესპონდენტთა ინფორმირებულობაზე
შეესაბამება თუ არა პალიატიურ |
პალიატიური მომსახურების |
||
|
სახლი |
სახლის გარდა |
|
უკურნებელი სენით შეპყრობილი ადამიანისთვის ტკივილის მოხსნა |
შეესაბამება |
79.8 |
93.0 |
|
არ შეესაბამება |
3.3 |
0.9 |
|
მიჭირს პ/ |
16.9 |
6.1 |
უკურნებელი სენით შეპყრობილთა სოციალური და ფსიქოლოგიური დახმარება |
შეესაბამება |
26.8 |
45.6 |
|
არ შეესაბამება |
38.3 |
22.8 |
|
მიჭირს პ/გ |
35.0 |
31.6 |
ნებისმიერი მძიმედ დაავადებული ადამიანის მოვლა/მკურნალობა |
შეესაბამება |
38.3 |
40.8 |
|
არ შეესაბამება |
32.2 |
36.4 |
|
მიჭირს პ/გ |
29.5 |
22.8 |
უკურნებელი სენით შეპყრობილთა მკურნალობა |
შეესაბამება |
55.2 |
87.7 |
|
არ შეესაბამება |
22.4 |
3.5 |
|
მიჭირს პ/გ |
22.4 |
8.8 |
პალიატიურ პაციენტთათვის შეღავათები მედიკამენტებზე და სამედიცინო პროცედურებზე |
შეესაბამება |
50.8 |
77.2 |
|
არ შეესაბამება |
21.3 |
10.5 |
|
მიჭირს პ/გ |
27.9 |
12.3 |
III. იცნობენ თუ არა კანონმდებლობას პალიატიური მზრუნველობის შესახებ და მიუმართავთ თუ არა სასამართლოსთვის?
დიაგრამა №3.1
იცნობთ თუ არა კანონს პალიატიური
მზრუნველობის შესახებ?

დიაგრამა №3.2
რომელ პოზიციას ეთანხმებით პალიატიური მზრუნველობის შესახებ კანონმდებლობასთან დაკავშირებით?
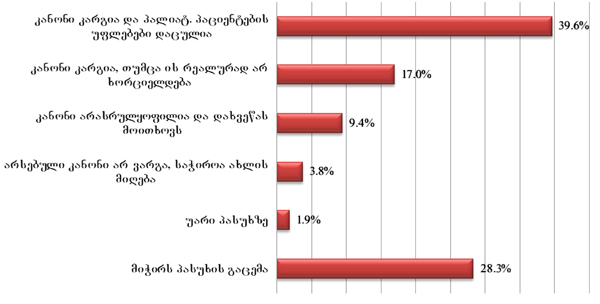
დიაგრამა №3.3
მკურნალობის პროცესში, ხომ არ მიუმართავს
პაციენტს/მის ახლობელს რომელიმე ინსტანციისათვის
პაციენტის უფლებების დასაცავად?
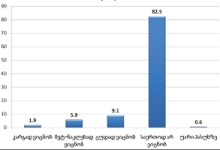
დიაგრამა №3.4
რა მიზეზით მიმართეს ამა თუ იმ ინსტანციას?
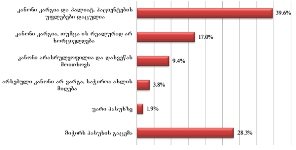
დიაგრამა №3.5
მოგვარდა თუ არა ის პრობლემა, რის გამოც
მიმართეს ამა თუ იმ ინსტანციას?
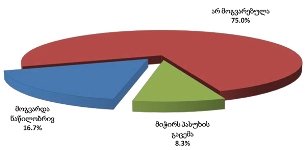
დიაგრამა №3.6
რატომ არ მიმართეს ამა თუ იმ ინსტანციას?

IV. ტკივილის მართვა
4.1. ტკივილის ინტენსივობის შეფასება
დიაგრამა №4.1
პალიატიური პაციენტის ტკივილის
ინტენსივობის შეფასება

დიაგრამა №4.2
რამდენჯერ მოხდა პალიატიური
პაციენტის ტკივილის ინტენსივობის შეფასება?

დიაგრამა №4.3
რა მაჩვენებელი მიიღო ბოლოს ტკივილის
სკალაზე პაციენტმა მისი ტკივილის შეფასებისას?
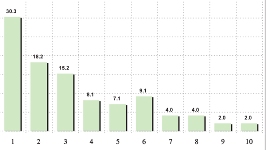
დიაგრამა №4.4
რა იყო იმის მიზეზი, რომ არ მოხდა
ტკივილის ინტენსივობის შეფასება?
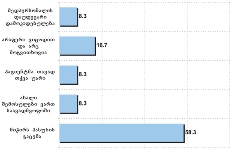
4.2. მედიკამენტების გამოყენება და მოპოვება
დიაგრამა №4.5
ტკივილის შემამსუბუქებელი საშუალებები,
რომელთაც იღებს პაციენტი
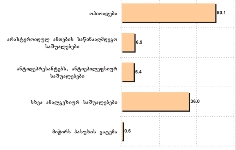
დიაგრამა №4.6
რა არის იმის მიზეზი, რომ ვერ მოიპოვეთ ტკივილის
შემამსუბუქებელი ყველა საჭირო მედიკამენტი?
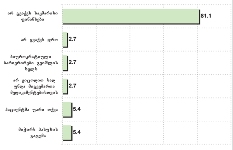
დიაგრამა №4.7
დროულად მოიპოვეთ თუ არა ტკივილის
შემამსუბუქებელი მედიკამენტები?

დიაგრამა №4.8
ყოფილა თუ არა შემთხვევა, როდესაც
ექიმი თავს იკავებდა ტკივილის შემამსუბუქებელი
საშუალების გამოწერისგან?

დიაგრამა №4.9
თქვენი აზრით, რატომ იკავებენ ექიმები თავს ტკივილის
შემამსუბუქებელი საშულებების გამოწერისგან?
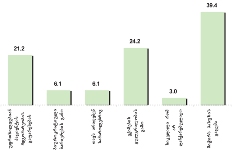
დიაგრამა №4.10
არის თუ არა დანიშნული ექიმის მიერ (შეთანხმებული ექიმთან),
ტკივილის შემამსუბუქებელი ის მედიკამენტები და მათი დოზები,
რომლებსაც თქვენი მეურვეობის ქვეშ მყოფი პაციენტი იღებს?
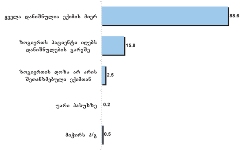
დიაგრამა №4.11
როგორ შეიცვალა პაციენტის ტანჯვა იმით, რომ
პალიატიური მზრუნველობის ქვეშ იმყოფება?
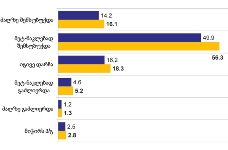
დიაგრამა №4.12: ახდენს თუ არა გავლენას პაციენტის ტანჯვის შემსუბუქებაზე ის, თუ სად უწევენ მას მომსახურებას?
როგორ შეიცვალა პაციენტის ტანჯვა იმით, რომ
პალიატიური მზრუნველობის ქვეშ იმყოფება?
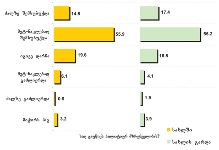
V. სხვადასხვა დაწესებულებების საქმიანობის შეფასება
დიაგრამა №5.1: საშუალო მონაცემები (Mean)
სხვადასხვა დაწესებულებების შეფასება პალეატიური
მზრუნველობის განვითარებასთან მიმართებაში

შენიშვნა: 1-ელ და მე-2 პუნქტებში აღნიშნული დაწესებულებების გარდა, სხვა დანარჩენი დაწესებულებები რესპონდენტთა მინიმალურმა რაოდენობამ შეაფასა რომელთა რიცხვი ვარირებს 11-დან 81-მდე
VI. ხელმისაწვდომობა პალიატიური მზრუნველობის კომპონენტებზე; დაზღვევა და სხვადასხვა დახმარებები
6.1. ხელმისაწვდომობა პალიატიური მზრუნველობის კომპონენტებზე
დიაგრამა №6.1
რომელი დებულება შეესაბამება
პალიატიურ მზრუნველობას?

დიაგრამა №6.2
პალიატიური ზრუნვის კომპონენტების
ხელმისაწვდომობა
დიაგრამა №6.3
პალიატიური ზრუნვის კომპონენტების რაოდენობა
დიაგრამა №6.4................................................საშუალო მაჩვენებლები
რამდენად კმაყოფილი ხართ

შენიშვნა: მოხუცებულთა სახლისა სერვისებით მოსარგებლეთა ხვედრითი წილი ძალზე უმნიშვნელოა.
6.2. დაზღვევა და სხვადასხვა დახმარებები
დიაგრამა №6.5
აქვს თუ არა პაციენტს სამედიცინო დაზღვევა
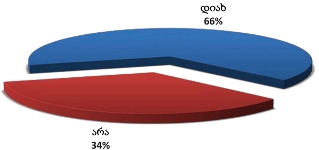
დიაგრამა №6.6
არის თუ არა პაციენტის ოჯახი დარეგისტრირებული
სიღარიბის ზღვარს ქვემოთ მყოფთა მონაცემთა ბაზაში?
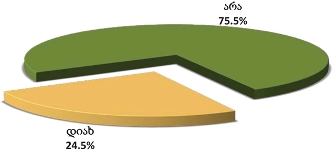
დიაგრამა №6.7
იღებს თუ არა პაციენტის ოჯახი უმწეოთათვის
განკუთვნილ რომელიმე დახმარებას?
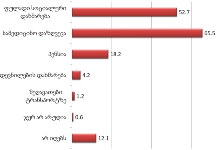
შენიშვნა: მოცემულ შეკითხვაზე დასაშვები იყო პასუხის რამოდენიმე ვარიანტი, ამიტომ პასუხების ჯამი აღემატება 100%25-ს.
დიაგრამა № 6.8
პაციენტის სამედიცინო სადაზღვევო პაკეტის პირობებით
კმაყოფილება
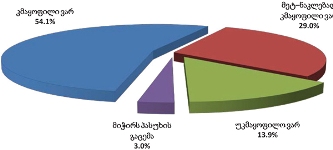
დიაგრამა №6.9
რა მიზეზით არ ხართ კმაყოფილი სამედიცინო
სადაზღვევო პაკეტის პირობებით?
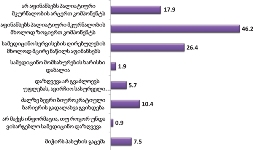
დიაგრამა №6.10
ვინ ფარავს პალიატიური მზრუნველობის
ღირებულებას?
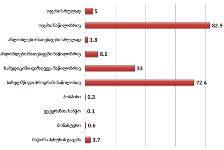
შენიშვნა: მოცემულ შეკითხვაზე დასაშვები იყო პასუხის რამოდენიმე ვარიანტი, ამიტომ პასუხების ჯამი აღემატება 100%25-ს.
დიაგრამა №6.11: დამოკიდებულია თუ არა პაციენტის კმაყოფილება სადაზღვევო პაკეტის პირობებით იმაზე, თუ ვინ ფარავს პალიატიური მომსახურების ღირებულებას
პაციენტის სამედიცინო სადაზღვევო პაკეტის
პირობებით კმაყოფილება
ვინ ფარავს პალიატიური მზრუნველობის ღირებულებას?
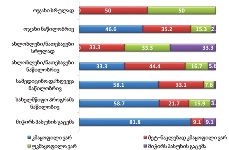
შენიშვნა: მონაცემები დათვლილია იმ რესპონდენტებისგან, ვინც სარგებლობს სადაზღვევო პაკეტით
VII. სამედიცინო დაწესებულებების და მედპერსონალის შეფასება პალიატიურ პაციენტებთან მიმართებაში
7.1. მულტიდისციპლინური თუ ინდივიდუალური მიდგომა?
დიაგრამა №7.1
ვინ ახორციელებს პაციენტის პალიატიურ
მზრუნველობას?
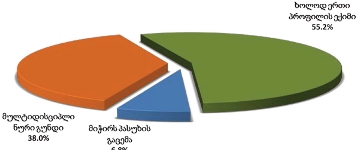
დიაგრამა №7.2
სად გაუწიეს/უწევენ თქვენი მეურვეობის ქვეშ მყოფ პაციენტს
პალიატიურ მომსახურებას/მზრუნველობას?

დიაგრამა №7.3
კონკრეტულად ვინ არის ჩართული პაციენტის
პალიატიური მზრუნველობის პროცესში?
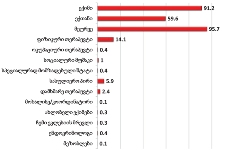
დიაგრამა №7.4
ვინ ახორციელებს პაციენტის
პალიატიურ მზრუნველობას?
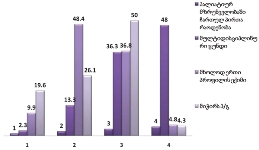
პალიატიურ მზრუნველობაში ჩართულ პირთა რაოდენობა
7.2. პალიატიური მომსახურების გამოყენება და შეფასება
დიაგრამა №7.5
არ მიიღო ტკივილის შემამსუბუქებელი
მედიკამენტები
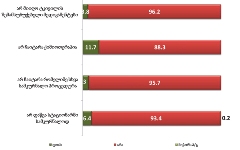
დიაგრამა №7.6
რა იყო იმის მიზეზი, რომ ექიმის
რეკომენდაციის მიუხედავად პაციენტმა ...
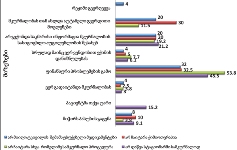
შენიშვნა: შედეგები დათვლილია მათთვის, ვისაც დასჭირდა მკურნალობის ესა თუ ის ფორმა და არ ჩაიტარა
დიაგრამა №7.7:
სად გაუწიეს/უწევენ პაციენტს პალიატიურ
მომსახურებას/მზრუნველობას?
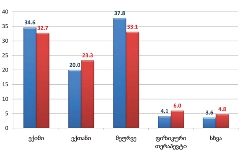
შენიშვნა:
ა) პალიატიურ მზრუნველობაში ჩართული კონკრეტული პირების ჩამონათვალში მხოლოდ პირველ ოთხს აღენიშნებოდა ყველაზე მაღალი ხვედრით წილი. სხვა დანარჩენი 10 მაჩვენებელის ხვედრითი წილი იმდენად დაბალი იყო, რომ გაერთიანდა საერთო სახელწოდებით „სხვა“ და ცხრილში მოცემულია მათი ჯამი.
დიაგრამა №7.8
ერთი პროცედურა მაინც არ ჩაიტარა
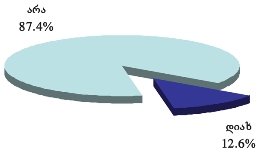
დიაგრამა №7.9
როგორ შეაფასებთ მზრუნველობის შედეგებს თქვენი მეურვეობის ქვეშ მყოფი პაციენტის ცხოვრების ხარისხის გაუმჯობესების თვალსაზრისით?

შენიშვნა: მოხუცებულთა სახლისა და მონასტრის სერვისებით მოსარგებლეთა ხვედრითი წილი უმნიშვნელოა.
დიაგრამა №7.10
კვალიფიკაციით, რამდენად კმაყოფილი ხართ იმ მედპერსონალის რომელმაც სხვადასხვა პალიატიური მომსახურება გაუწია
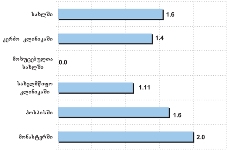
დიაგრამა №7.11
როგორ შეაფასებდით იმ მედპერსონალის პაციენტისადმი
დამოკიდებულებას, რომელმაც სხვადასხვა პალიატიური
მომსახურება გაუწია პაციენტს?

დიაგრამა №7.12
რამდენად კმაყოფილი ხართ იმ დაწესებულებაში
არსებული საყოფაცხოვრებო პირობებით, სადაც მოუწია პაციენტს
პალიატიური მზრუნველობის მიღება?
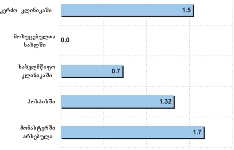
შენიშვნა: მოხუცებულთა სახლში პალიატიურ მზრუნველობას იღებდა სულ 4 ადამიანი. აქედან გამომდინარე, შეუძლებელია კოეფიციენტის დათვლა.
დიაგრამა №7.13
პალიატიური მომსახურების გაწევისას მედპერსონალმა
ხომ არ მოითხოვა სხვა თანხა, ოფიციალური გადასახადის გარდა?
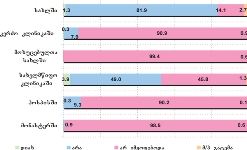
დიაგრამა №7.14
ჰქონდა თუ არა ადგილი ექიმების მხრიდან პაციენტის
კონფიდენციალურობის დარღვევას,
პალიატიური მზრუნველობის აღმოჩენისას?

დიაგრამა №7.15
ჰქონდა თუ არა ადგილი ექიმების მხრიდან
პაციენტის კონფიდენციალურობის დარღვევას,
პალიატიური მზრუნველობის აღმოჩენისას?
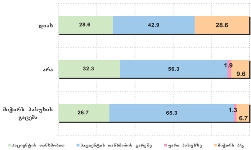
დიაგრამა №7.16
ჰქონდა თუ არა ადგილი ექიმების მხრიდან
კონფიდენციურობის დარღვევას, თქვენი მეურვეობის
ქვეშ მყოფი პაციენტის პალიატიური მზრუნველობის აღმოჩენისას?
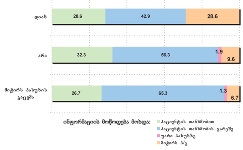
VIII. პალიატიური მზრუნველობის საჭიროების მქონე პაციენტის ცხოვრების პირობები და პრობლემები
8.1. პაციენტთა ოჯახების სოციალური მდგომარეობა
დიაგრამა № 8.1
ოჯახების სოციალური მდგომარების შეფასება
სხვადასხვა კომპონენტის მიხედვით

დიაგრამა №8.2
უმუშავია თუ არა პაციენტს მას შემდეგ, რაც დაუსვეს
დიაგნოზი უკურნებელი სენის შესახებ?
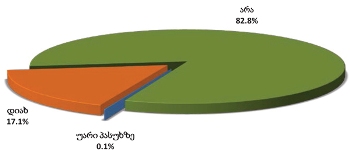
დიაგრამა №8.3
რა იყო იმის მიზეზი, რომ პაციენტს არ უმუშავია
დიაგნოზის დასმის შემდგომ?

შენიშვნა: შედეგები დათვლილია იმ ჯგუფისათვის, რომლებმაც უპასუხეს, რომ პაციენტს არ უმუშავია დიაგნოზის დათვლის შემდეგ
8.2. ყველაზე მნიშვნელოვანი პრობლემები პალიატიური მკურნალობის კუთხით
დიაგრამა№:8.4
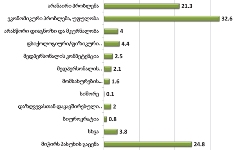
8.3. პალიატიური მზრუნველობის საჭიროების მქონე პირთა კომუნიკაცია სხვადასხვა ჯგუფებთან
დიაგრამა №8.5
პაციენტის ურთიერთობა, უკურნებელი სენის
დიაგნოზის დასმის შემდეგ, სხვადასხვა ჯგუფთან
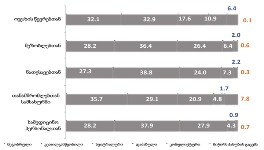
შენიშვნა: მონაცემები დათვლილია იმ რესპონდენტთაგან, რომელთაც ამა თუ იმ ჯგუფთან ურთიერთობა აქვთ
ცხრილი №8.1
პაციენტთა რელიგიურობის გავლენა სხვადასხვა ჯგუფებთან |
||||
|
მორწმუნე, |
მორწმუნე და |
არარელი- |
|
ოჯახის |
მეგობრული |
28.4 |
42.0 |
34.4 |
|
კეთილგანწყობილი |
32.9 |
35.0 |
28.1 |
|
ნეიტრალური |
19.3 |
13.4 |
15.6 |
|
დაძაბული |
12.7 |
4.5 |
14.1 |
|
კონფლიქტური |
6.7 |
5.1 |
7.8 |
მეზობლებთან |
მეგობრული |
21.9 |
43.5 |
36.5 |
|
კეთილგანწყობილი |
39.3 |
33.1 |
27.0 |
|
ნეიტრალური |
30.1 |
18.2 |
22.2 |
|
დაძაბული |
6.4 |
5.2 |
9.5 |
|
კონფლიქტური |
2.3 |
|
4.8 |
ნათესავებთან |
მეგობრული |
20.8 |
43.2 |
35.4 |
|
კეთილგანწყობილი |
41.7 |
34.2 |
30.8 |
|
ნეიტრალური |
27.7 |
14.8 |
21.5 |
|
დაძაბული |
7.1 |
6.5 |
10.8 |
|
კონფლიქტური |
2.7 |
1.3 |
1.5 |
თანამშრომლებ- |
მეგობრული |
30.8 |
50.8 |
52.9 |
|
კეთილგანწყობილი |
33.8 |
32.3 |
11.8 |
|
ნეიტრალური |
26.9 |
15.4 |
17.6 |
|
დაძაბული |
5.4 |
1.5 |
17.6 |
|
კონფლიქტური |
3.1 |
|
|
სამედიცინო |
მეგობრული |
21.3 |
43.9 |
40.0 |
|
კეთილგანწყობილი |
40.6 |
35.0 |
29.2 |
|
ნეიტრალური |
32.3 |
18.5 |
23.1 |
|
დაძაბული |
4.5 |
2.5 |
7.7 |
|
კონფლიქტური |
1.3 |
|
|
დიაგრამა №8.6
როგორია საზოგადოების დამოკიდებულება პალიატიური
მზრუნველობის საჭიროების ქვეშ მყოფი პირების მიმართ?
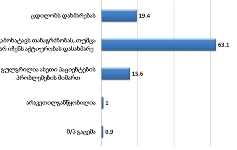
დიაგრამა №8.7
ხომ არ ყოფილა სამედიცინო პერსონალის
მხრიდან პაციენტის მიმართ გულგრილი/აგდებული
დამოკიდებულების ფაქტი?
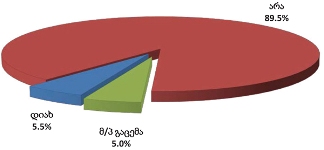
დიაგრამა №8.8
რამდენად თანაბარზომიერ მომსახურებას უწევს მედპერსონალი პალიატიური
მზრუნველობის ქვეშ მყოფ პაციენტებს სხვადასხვა ნიშნით?
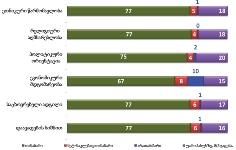
დიაგრამა №8.9
პაციენტის სულიერ/ფსიქიკურ მდგომარეობის შეფასება
პალიატიურ მზრუნველობაში ჩართვის შემდგომ
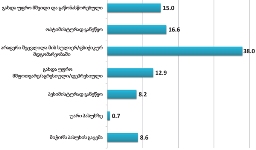
ცხრილი №8.2 პაციენტის სულიერ/ფსიქიკურ მდგომარეობაზე იმ ფაქტორის გავლენა, თუ სად გაეწია/უწევენ მას პალიატიურ მომსახურებას
Mean
|
პაციენტის სულიერ/ფსიქიკურ მდგომარეობის შეფასება პალიატიურ მზრუნველობაში ჩართვის შემდგომ |
||||
|
გახდა უფრო |
ოპტიმისტურ |
არაფერი |
გახდა |
პესიმისტურ |
სახლში |
-0.17 |
0-.15 |
0.41 |
1.06 |
0.89 |
კერძო |
-1.00 |
-0.75 |
-0.19 |
0.14 |
- 0.25 |
სახელმწიფო |
-0.31 |
-0.43 |
0.00 |
0.09 |
0.33 |
ჰოსპისში |
-1.05 |
-0.93 |
-0.12 |
0.00 |
1.00 |
შენიშვნა: საშუალოები დათვლილია 5 ქულიან სკალაზე -2-იდან +2-მდე, სადაც -2 აღნიშნავს „პესიმისტურად განეწყო“; -1: „გახდა უფრო მშფოთვარე/აგრესიული/დეპრესიული“; 0: „არაფერი შეცვლილა“; +1: „ოპტიმისტურად განეწყო“; +2: „გახდა უფრო მშვიდი და გაწონასწორებული“
 |
2 თავი 2 |
▲ზევით დაბრუნება |
 |
2.1 შესავალი |
▲ზევით დაბრუნება |
ადამიანის უფლებები უმნიშვნელოვანესი ფაქტორია აივ/შიდსთან მიმართებაში. საერთაშორისო გამოცდილებაზე დაყრდნობით შეიძლება ითქვას, რომ ადამიანის უფლებების უგულებელყოფა ადამიანებს გაცილებით მოწყვლადს და დაუცველს ხდის აივ ინფექციის წინაშე. გარდა ამისა, ადამიანის უფლებების დარღვევების რისკი ერთი-ორად იზრდება აივ-ით ინფიცირების შემდგომ და გამოიხატება სხვადასხვა სახის დისკრიმინაციაში, არაჰუმანურ მოპყრობასა და ძალადობაში, უკანონო დაპატიმრებასა თუ წამებაში.
აივ-თან მიმართებაში ადამიანის უფლებების კუთხით ყველაზე გავრცელებულ და მწვავე პრობლემად მაინც დისკრიმინაცია რჩება, რომელიც ხშირად სათავეს იღებს საჯარო პოლიტიკის დონეზე, როგორც დაგეგმვის, ასევე განხორციელების პროცესში და გამოიხატება ყოველდღიურ პრაქტიკაში, რომელსაც სამედიცინო თუ სხვა პროფილის პერსონალი ეწევა.
დისკრიმინაცია აივ-ინფიცირებულებსა და ინფიცირების რისკის ქვეშ მყოფ ადამიანებს მძიმე დარტყმის ქვეშ აყენებს - მათ არ აქვთ საკმარისი ინფორმაცია, მხარდაჭერა და ხელი არ მიუწვდებათ აუცილებელ მომსახურებაზე, რის გამო, ინფორმირებულ გადაწყვეტილებებს ვერ იღებენ.
მსოფლიოს ბევრ ქვეყანაში აივ-ინფიცირებული ადამიანები დღემდე სტიგმის და დისკრიმინაციის მსხვერპლნი არიან. ისინი კარგავენ სამუშაოს, გარიყულნი არიან საზოგადოებისგან, ხელი არ მიუწვდებათ იმ სიკეთეებსა და გარანტიებზე, რომელიც მათ საზოგადოებაში არსებობს და ხშირად არათანაბარ პირობებში არიან კანონის წინაშეც. მსოფლიოში აივ-ინფიცირებულთა უმრავლესობას ხელი არ მიუწვდება ადეკვატურ სამედიცინო მომსახურებაზე.
კვლევის შედეგები ცხადყოფს, რომ აივ-ინფიცირებულთა პრობლემები საქართველოშიც იდენტურია. დისკრიმინაცია, სტიგმა, ინფორმაციის მიწოდების შეზღუდვები, ადეკვატურ მკურნალობაზე შეზღუდული ხელმისაწვდომობა - ეს დარღვევები მოსახლეობის დაბალი ინფორმირებულობის და საზოგადოებაში არსებული სტიგმის ფონზე აივ-ინფიცირებულებს მძიმე მდგომარეობაში აყენებს.
მართალია, აივ-ინფიცირებულთა შესახებ სპეციალური კონვენცია არ არსებობს, მაგრამ მათი უფლებები გარანტირებულია სხვადასხვა საერთაშორისო აქტებში, კერძოდ:
უფლება ჯანდაცვის უმაღლეს შესაძლო სტანდარტზე - ეკონომიკური, სოციალური და კულტურული უფლებების შესახებ საერთაშორისო პაქტი იცავს ყველა ადამიანის უფლებას (მათ შორის აივ-ინფიცირებულთა), ფიზიკურ და ფსიქიკურ ჯანმრთელობაზე. აღნიშნული სტანდარტი გულისხმობს ხელმისაწვდმობას როგორს სამკურნალო და სარეაბილიტაციო მომსახურებაზე, ასევე პალიატიურ მომსახურებაზეც.
არა-დისკრიმინაცია და თანასწორობა კანონის წინაშე - ადამიანის უფლებათა საერთაშორისო სამართალი კრძალავს ყოველგვარ დისკრიმინაციას და უზრუნველყოფს თანაბარ დაცვას კანონის წინაშე. ეროვნულ კანონმდებლობებში არსებული „სხვა სტატუსი” რომელიც ხშირად აივ-ინფიცირებულებთან მიმართებაშიც გამოიყენება მიჩნეულია დისკრიმინაციულ ნორმად.
ქალთა უფლებები - კონვენცია ქალთა ყველა ფორმის დისკრიმინაციის აღკვეთის შესახებ იცავს ქალს ნებისმიერი დისკრიმინაციისგან და განსაკუთრებით იცავს მის უფლებას რეპროდუქციაზე. ცნობილია, რომ იმ ქვეყნებში სადაც აივ-ის ეპიდემიაა აივ-ინფიცირებულთა უმეტესი ნაწილი ქალები და გოგონები არიან.
ბავშვის უფლებები - ბავშვის უფლებათა დაცვის კონვენცია იცავს ბავშვის სიცოცხლის უფლებას და უფლებას ჯანმრთელობაზე, ასევე იცავს მას ნებისმიერი სახის დისკრიმინაციისგან.
ქორწინების და ოჯახის შექმნის უფლება - სამოქალაქო და პოლიტიკური უფლებების შესახებ საერთაშორისო პაქტის 28-ე მუხლი იცავს ქალთა და მამაკაცთა უფლებას ყოველგვარი დაბრკოლების გარეშე დაქორწინდნენ და შექმნან ოჯახი. იძულებითი სტერილიზაცია, იძულებითი ტესტირება აივ ან სხვა ინფექციებზე ან იძულებითი აბორტი ამ უფლების დარღვევად ითვლება.
პირადი ცხოვრების უფლება - სამოქალაქო და პოლიტიკური უფლებების შესახებ საერთაშორისო პაქტის 17-ე მუხლი იცავს პირადი ცხოვრების უფლებას, რომელიც ფიზიკურ ჯანმრთელობასთან დაკავშირებულ ინფორმაციაზე კონფიდენციურობის სტანდარტს აწესებს და ვალდებულს ხდის სამედიცინი პროფესიონალებს აივ-ინფიცირებულისგან მიიღონ ინფორმირებული თანხმობა ტესტირებასა თუ სხვა სამედიცინო მანიპულაციებზე.
ინფორმაციის და გამოხატვის თავისუფლება - სამოქალაქო და პოლიტიკური უფლებების შესახებ საერთაშორისო პაქტის 19-ე მუხლი გულისხმობს უფლებას ადამიანმა მოიძიოს და მიიღოს ინფორმაცია აივ-ის პრევენციის, მკურნალობის და პალიატიური მზრუნველობის შესახებ, ასევე უფლებას თავისუფლად გამოხატოს თავისი აზრი, მონაწილეობა მიიღოს სოციოლოგიურ კვლევებსა და გამოკითხვებში.
წამების და სხვა სასტიკი, არაადამიანური ან ღირსების შემლახველი მოპყრობის ან სასჯელისგან თავისუფლება - ადამიანის უფლებათა საყოველტაო დეკლარაციის 5-ე მუხლი, ასევე სამოქალაქო და პოლიტიკური უფლებების შესახებ საერთაშორისო პაქტის 7-ე მუხლი ავალდებულებს ხელისმომწერ სახელმწიფოებს უზრუნველყონ თავისუფლებააღკვეთილ პირთათვის ინფორმაციის მიწოდება, პრევენციული ზომები და მურნალობა აივ-თან დაკავშირებით.
საერთაშორისო კანონმდებლობით ასევე დაცულია აივ-ინფიცირებულთათვისის ისეთი უფლებები, როგორიცაა შრომის უფლება, თავისუფალი გადაადგილების უფლება, საზოგადოებრივ ცხოვრებაში მონაწილეობის უფლება და სხვა.
წინამდებარე კვლევის მიზანია ინფორმაციაზე და ადეკვატურ მკურნალობაზე შეზღუდული ხელმისაწვდომობის, ასევე აივ-ინფიცირებულთა მიმართ საზოგადოებაში არსებული სტიგმისა და დისკრიმინაციის გამოვლენა, რომელიც აივ-ინფიცირებულთა ადამიანის უფლებების სხვა დარღვევებს უწყობს ხელს.
 |
2.2 ძირითადი შედეგები |
▲ზევით დაბრუნება |
კვლევის შედეგების მიხედვით, რესპონდენტთა 56.5%25-ის აივ/შიდსით ინფიცირებულობის ხანგრძლივობა 1-იდან 5 წლამდეა, ხოლო 36%25-ის - 5 წელზე მეტი. (დაავადების მესამე სტადიაზე ძირითადად ის რესპონდენტები იმყოფებიან, რომლებიც ინფიცირებულნი არიან 5 წელზე მეტი, ან 3-5 წელი.)
შიდსზე ანალიზის გაკეთების გადაწყვეტილება ნახევარზე მეტ შემთხვევაში ექიმის რჩევით ხდება (59.5%25). დიაგნოსტიკა (ინფექციური პათოლოგიის, შიდსისა და კლინიკური იმუნოლოგიის ცენტრში) კი დროულად ხორციელდება.
კვლევის შერჩევაში მოხვედრილ პაციენტთა ძირითად ნაწილს სერიოზული მკურნალობა, ჯერჯერობით, არ დაჭირვებია - 45.7%25 მკურნალობს საავადმყოფოში დაწოლის გარეშე, ხოლო 14%25, ამ ეტაპზე, საერთოდ არ საჭიროებს სამედიცინო მკურნალობას. ის, ვისაც საავადმყოფოში დაწოლა უწევს, დაავადების მესამე სტადიაზე იმყოფება.
აივ/ინფიცირებულთა უმრავლესობა ინფექციური პათოლოგიის, შიდსისა და კლინიკური იმუნოლოგიის ცენტრს თვეში ერთხელ აკითხავს. ამას გარდა, რესპონდენტები სხვა სამკურნალო დაწესებულების მომსახურებითაც სარგებლობენ (49.2%25). ხშირ შემთხევაში, როგორც პაციენტთა, ასევე მკურნალთა ქმედებებზე გავლენას ახდენს საზოგადოებაში დამკვიდრებული სტიგმა: აივ/შიდსით ინფიცირებულები თავს არიდებენ დაავადების შესახებ ინფორმაციის გავრცელებას, რადგან გაურბიან ექიმთა მხრიდან მკურნალობაზე უარის თქმასა და მათდამი ნეგატიურ მოპყრობას. პაციენტთა დიდი ნაწილი ცდილობს დაავადების დაფარვას (45.4%25 საერთოდ არ აცნობებს სხვა სამკურნალო დაწესებულების მედპერსონალს საკუთარი დაავადების შესახებ, ხოლო 26.5%25 ამას მხოლოდ ზოგჯერ აკეთებს). მეორე მხრივ, იშვიათად, მაგრამ არსებიბს შემთხვევები, როდესაც ექიმები უარს აცხადებს აივ/შიდსით ინფიცირებულის მკურნალობაზე ან არ იცავენ უსაფრთხოების წესებს. შედეგად, სახეზე გვაქვს კანონმდებლობის უგულებელყოფა, როგორც აივ/შიდსით ინფიცირებულთა უფლებებთან, ასევე მოვალეობებთან მიმართებაში, რისი გამოსწორებაც საზოგადოების ინფორმირების მეტად გაძლიერებით არის შესაძლებელი.
აივ/შიდსის საწინააღმდეგო მკურალობის პროცესში პაციენტების ოჯახის წევრთა ჩართულობა დაბალია (11.7%25) - შიდსის საწინააღმდეგო მკურნალობის, მასში შემავალი სერვისების ხელმისაწვდომობა, სხვადასხვა სპეციალისტთა ჩართულობა საშუალებას აძლევს პაციენტს დაავადებას ოჯახის წევრთა დახმარების გარეშე გაუმკლავდეს. აღნიშნულ ფაქტს ამყარებს მონაცემიც, რომლის მიხედვით რესპონდენტები კმაყოფილებას გამოთქვამენ როგორც მედპერსონალის კვალიფიკაციასთან, ასევე პაციენტისადმი მათ დამოკიდებულებასთან და კლინიკაში არსებული პირობებთან დაკავშირებით და აღნიშნავენ, რომ ჩატარებული მკურნალობა მნიშვნელოვნად აუმჯობესებს მათი ცხოვრების ხარისხს.
ამის მიუხედავად, გამოკითხვის შედეგად გამოვლინდა რესპონდენტთა „ურჩი“ კატეგორია, რომელთაც: 1. არ გაითვალისწინეს ექიმის რეკომენდაცია და არ ჩაიტარეს მათთვის საჭირო რომელიმე პროცედურა (2.7%25); 2. თვითნებურად შეწყვიტეს მკურნალობა - 63 რესპონდენტი, ანუ 18.6%25 (რის მიზეზადაც ნაწილმა მკურნალობის მძიმე გვერდითი მოვლენები დაასახელა). კანონით გათვალისწინებული მკურნალობის შეწყვეტის უფლების საპირისპიროდ, რესპონდენტებმა არ გაითვალისწინეს ამავე კანონით დადგენილი პასუხისმგებლობა შიდსის გავრცელების საფრთხის შესახებ (37-მა რესპონდენტმა მკურნალობის თვითნებურად შეწყვეტასთან ერთად, სხვა სამკურნალო დაწესებულების მედპერსონალს ყველა ან რიგ შემთხვევებში არ გაუმჟღავნეს ინფორმაცია მათი აივ/შიდსით ინფიცირების შესახებ), რისი საფუძველიც საზოგადოებაში გავრცელებული სტერეოტიპები და დაავადებისადმი ზედაპირული დამოკიდებულებაა, რომელიც პაციენტს გარშემომყოფთა საფრთხის შემცველი ქმედებისკენ უბიძგებს, ოღონდ არ აღიქვან „უცხოდ“, არ გახდეს გახდეს სხვათა (თუნდაც მედპერსონალის) განხილვის საგანი.
რეპონდენტთა უმეტესობა პალიატიური მზრუნველობის შესახებ არასათანადოდ, ან საერთოდ არ არის ინფორმირებული. იმ რესპონდენტებმაც კი, ვინც მიუთითეს სრული ან ნაწილობრივი ინფორმირებულობის შესახებ (72.8%25), ტესტირების დროს (როდესაც უნდა შეეფასებინათ სხვადასხვა დებულებები შეესაბამებოდა თუ არა პალიატიურ მზრუნველობას) ძირითადად მცდარი პასუხები დააფიქსირეს. ყველაზე უკეთესი შეფასება პალიატიური მზრუნველობის თვალსაჩინო ინდიკატორს - ტკივილის მოხსნას ჰქონდა. აღნიშნული ფაქტი სავსებით ლოგიკურია იმის გათვალისწინებით, რომ შიდისის საწინააღმდეგო მკურნალობისას აქცენტი პაციენტის მდგომარეობის გაუმჯობესებაზე და მისი ქმედუნარიანობის შენარჩუნებაზე კეთდება.
შიდსის საწინააღმდეგო მკურნალობის ამა თუ იმ კომპონენტის (კონსულტაცია, გამოკვლევები, მედიკამენტები, სტაციონარული მკურნალობა, ფსიქოლოგის მომსახურება და სხვ.) ხელმისაწვდომობასთან მიმართებაში გამოვლინდა გარკვეული პრობლემები:
აღმოჩნდა, რომ არსებობს რესპონდენტთა კატეგორია, რომელთაც აღნიშნეს, რომ ხელი არ მიუწვდებათ ამ თუ იმ მათთვის საჭირო სერვისზე (18%25, ანუ 72 რესპონდენტი). მოცემული ჯგუფიდან უმრავლესობა (64 რესპონდენტი) აღნიშნავს, რომ მათთვის ხელმისაწვდომი არ იყო მხოლოდ ერთი სერვისი. აღნიშნული განსაკუთრებით ეხება ფსიქოლოგის მომსახურებას, აგრეთვე, ქიმიო და სხივურ თერაპიას (დაჭირდა 22.3%25-ს, მაგრამ არ იყო ხელმისაწვდომი), რომელიც პაციენტის მკურნალობის აუცილებელ კომპონენტს უნდა შეადგენდეს.
ხელმიუწვდომლობის მიზეზებად ასახელებენ არასაკმარის ფინანსებს, ინფორმაციის ნაკლებობას და დაზღვევის არქონას. შიდსის საწინააღმდეგო მკურნალობის სერვისების მიღების ბარიერად არასაკმარისი ფინანსების დასახელება მაშინ, როდესაც შიდსის საწინააღმდეგო მკურნალობა უფასოა, შესაძლოა აიხსნას როგორც არასაკმარისი ინფორმაციით, ასევე ცალკეული დარღვევებით სამედიცინო პერსონალის მხრიდან, რაც აუცილებელი პრევენციული ღონისძიებების გატარებას მოითხოვს.
რაც შეეხება ხელმისაწვდომ სერვისებს, მათი შეფასებისას რესპონდენტები კმაყოფილებას გამოთქვამდნენ. კმაყოფილების მაღალი ხარისხი გამოვლინდა, აგრეთვე, სხვადასხვა დაწესებულებების საქმიანობს შეფასებისას აივ/ინფექციასთან ბრძლოლის თვალსაზრისით. ყველაზე მაღალი კოეფიციენტი მიიღო შიდისისა და კლინიკური იმუნოლოგიის ცენტრმა (საშუალო მაჩვენებელი 0.87, მაქსიმალური დადებითი ქულა +2).
არასაკმარის ფინანსებთან კავშირშია ფაქტი, რომ გამოკითხულთა უმრავლესობა არ სარგებლობს დაზღვევით (69.6%25). დაზღვევით მოსარგებლეთა ნახევარზე მეტი სადაზღვევო პაკეტით კმაყოფილია. უკმაყოფილოა - 11.8%25, რის მიზეზადაც სადაზღვევო პაკეტის მიერ სერვისების მცირე ნაწილის დაფარვას, მომსახურების დაბალ ხარისხს და სასურველი ექიმის/კლინიკის არჩევანის შეზღუდვას ასახელებენ.
როგორც მონაცემებიდან ჩანს, აივ/შიდსთან დაკავშირებული მომსახურებების გარდა, სხვა არც ერთი სხვა სამედიცინო მომსახურება (ამბულატორიული გამოკვლევები, სტაციონარში დაწოლა, ექიმის კონსულტაცია, ფსიქოთერაპიული მომსახურება, სასწრაფო დახმარება და სხვ.), ბოლო 12 თვის მანძილზე არ დაჭირვებია რესპონდენტთა 46%25-ს. ყველა ჩამოთვლილი მომსახურება დაჭირდა 2.5%25-ს. სტიგმატიზაციის გავლენის კიდევ ერთი დადასტურებაა ფაქტი, რომ რესპონდენტთა გარკვეულ რაოდენობას (27.4%25, ანუ 109 რესპონდენტი), დაჭირდა ჩამოთვლილი მომსახურებებიდან ერთ-ერთი მაინც, მაგრამ არ ისარგებლა. ამგვარი ქმედების ძირითად მიზეზად კი დასახელდა (69 რესპონდენტი) შიში, არ გამჟღავნებულიყო მათი ინფიცირებულობა.
რესპონდენტთა უმრავლესობამ (70.4%25) მიუთითა, რომ მათი უფლებები (კონფიდენციალობის დაცვა, სამედიცინო მომსახურების მიღება, ტო;ერანტობა საზოგადოების მხრიდან და სხვ.) არასოდეს დარღვეულა. 26.6%25 კი აღნიშნავს, რომ ჩამოთვლილთაგან მინიმუმ ერთ უფლების შემლახავ ფაქტს მაინც ჰქონდა ადგილი. უფლებების დარღვევის კონკრეტულ შემთხვევებში, როგორც ძირითადი, ასევე საკონტროლო შეკითხვების შედეგად დასახელდა: ინფორმაციის (ჭორების გავრცელება) აივ/შიდსით ინფიცირებულის შესახებ და გაკიცხვა (შეურაცხყოფა) აივ/შიდსით ინფიცირებულების მისამართით. გარდა ამისა, აღინიშნა დისკრიმინაციული ფაქტები (ექიმების მიერ ინფიცირებულთა მომსახურებაზე უარის თქმა, სამსახურში მიღებაზე უარი/გათავისუფლება ინფიცირებულობის გამო) უფლებები ძირითადად დაირღვა მეზობლების/ნაცნობების და ექიმების მხრიდან.
როგორც აღმოჩნდა, აივ/შიდსით ინფიცირებულები საკუთარი უფლებების დასაცავად პასიურობას იჩენენ. თუ ვინმე გადაწყვეტს დარღვეული უფლებების დაცვას, ძირითადად ისევ ინფექციური პათოლოგიის, შიდისია და კლინიკური იმუნოლოგიის ცენტრს მიმართავს. დაბალი მიმართვიანობის განმაპირობებელი ფაქტორებია: საზოგადოებაში შემორჩენილი, პრობლემის არაფორმალური გზებით მოგვარების ტენდენცია და არაინფორმირებულობა. ერთ-ერთი მიზეზი შესაძლოა უნდობლობაც იყოს, რადგან დავის რესპონდენტთა სასარგებლოდ ან არასასარგებლოდ გადაწყვეტის ფაქტები დაახლოებით თანაბარია.
კვლევის შედეგად გამოიკვეთა აივ/შიდსით ინფიცირებულთა შემდეგი პრობლემები:
დასაქმება - ნახევარზე მეტი რესპონდენტი დაუსაქმებელია. მათგან 76.5%25-მა მიზეზად დაასახელა ფაქტი, რომ არც მანამდე ჰქონდათ სამუშაო. 14.3%25-მა სხვადასხვა მიზეზი მიუთითა (მაგ: მუშაობის სურვილის დაკარგვა, ფიზიკური უუნარობა; ინფიცირებულობის გამჟღავნების შიშით სამსახურის მიტოვებაზე მხოლოდ 4.1%25 მიუთითებს); დასაქმებულ რესპონდენტებს არანაირი პრობლემა არ ექმნებათ სამსახურში აივ/ინფიცირებულობის გამო.
არასაკმარისი ფინანსები - რაც ართულებს საჭირო სერვისების დროულ და სათანადო დონეზე მიღებას სხვა სამკურნალო დაწესებულებებში.
სტიგმა - შიში, არავინ შეიტყოს რესპონდენტთა ინიფიცირებულობის შესახებ; ეს ამცირებს სამსახურის ძებნის მოტივაციას, სხვა სამკურნალო დაწესებულებისადმი მიმართვას ამა თუ იმ სამდიცინო სერვისის (აივ/შიდსის მკურნალობის გარდა) გამოსაყენებლად, სამედიცინო სადაზღვევო სადაზღვევო პროგრამებში ჩართვას და ა.შ.
პაციენტები ურთიერთობენ ძირითადად „პირველადი ჯგუფის“ წევრებთან (ოჯახის წევრები/ნათესავები) და სამედიცინო პერსონალთან. ურთიერთობები ძირითადად პოზიტიურია. ოჯახის წევრებთან „ღიაობას“ ისიც ადასტურებს, რომ რესპონდენტები მათთან ამჟღავნებენ საკუთარ ინფიცირებულობას. ყველაზე ნეგატიური ურთიერთობები გამოვლინდა სხვა სამედიცინო დაწესებულების პერსონალთან. რესპონდენტთა შედარებით შეზღუდული ურთიერთობა ისეთ ჯგუფთან, როგორიცაა თანამშრომლები სამსახურში - კიდევ ერთხელ მიუთითებს დასაქმების პრობლემაზე. რესპონდენტთა ნაწილის ამა თუ იმ ჯგუფთან ნეგატიური ურთიერობების მიზეზი მათი ინფიცირებაა, რაც კიდევ ერთხელ მოწმობს, რომ საჭიროა საზოგადოების ინფორმირების კამპანიის მეტად გააქტიურება.
რეპონდენტებმა შეაფასეს: 1. საზოგადოების განწყობები აივ/შიდსით ინფიცირებულთა მიმართ და 2. საკუთარი ემოციური (ფსიქოლოგიური) მდგომარეობა. ორივე შემთხვევაში წინააღმდეგობრივი ტენდენციები გამოვლინდა: დაახლოებით თანაბრად განაწილდა საზოგადოების მხრიდან პოზიტიური, ნეგატიური და „პასიური კეთილგანწყობის” მაჩვენებლები. იგივე მდგომარეობა აღინიშნა პირადი განწყობების პესიმიზმი-ოპტიმიზმის კონტინუუმზე.
პესიმიზმი-ოპტიმიზმის გამოვლენაზე რეპონდენტთა განწყობებში გავლენას ახდენს რელიგიური ფაქტორი და დასაქმება- რაც მეტად „აქტიური“ მორწმუნეა პაციენტი და დასაქმებულია, მით ნაკლებად ნეგატიური განწყობები აქვს.
კვლევის მონაცემები პირობითად ორი ურთიერთკავშირში მყოფი კომპონენტს მიხედვით იქნა განხილული: 1. სამედიცინო პერსონალის დამოკიდებულება აივ/შიდსით ინფიცირებულთა უფლებების მიმართ; 2. პაციენტთა დამოკიდებულება მკურნალობის პროცესის - მათი უფლებებისა და მოვალეობების მიმართ. მიუხედავად იმისა, რომ შიდსით დაავადებულთა პრობლემა ჩვენი საზოგადოებისთვის დიდი ხანია არ არის უცხო და საინფორმაციო კამპანია აქტიურად მიმდინარეობს, კვლავ ძლიერია სტიგმა (თვით სამედიცინო პერსონალშიც კი), რომელიც ხელს უწყობს აივ/შიდსით ინფიცირებულთა უფლებების შელახვას საზოგადოების/მედპერსონალის მხრიდან, ხოლო აივ/შიდსით ინფიცირებულებს აძლევს საშუალებას თავი აარიდონ დაკისრებულ პასუხისმგებლობას. აღნიშნული გარემოება საზოგადოებას უკან უბრუნდება შიდსის გავრცელების საფრთხის სახით.
 |
2.3 კვლევის მეთოდოლოგია |
▲ზევით დაბრუნება |
გამოკვლევის ტიპი: რაოდენობრივი სოციოლოგიური გამოკვლევა.
მეთოდი: ანკეტირება.
ანკეტირება განხორციელდა ინფექციური პათოლოგიის, შიდსისა და კლინიკური იმუნოლოგიის სამეცნიერო პრაქტიკულ (4 ) ცენტრში: თბილისში, ბათუმში, ზუგდიდსა და ქუთაისში.
გენერალური ერთობლიობა:
აივ/შიდსით ინფიცირებული პირები.
შერჩევითი ერთობლიობის მოცულობა:
რეგიონი |
რაოდენობა |
%25 |
თბილისი |
151 |
37.9 |
აჭარა (ბათუმი) |
87 |
21.9 |
სამეგრელო (ზუგდიდი) |
103 |
25.9 |
იმერეთი (ქუთაისი) |
57 |
14.3 |
ჯამი |
398 |
100 |
შერჩევა:
ანკეტური გამოკითხვის შერჩევითი ერთობლიობის (398 რესპონდენტი) განაწილება მოხდა რეგიონალურად, რადგან ინფექციური პათოლოგიის, შიდსისა და კლინიკური იმუნოლოგიის სამეცნიერო პრაქტიკულ ცენტრს აქვს ოთხი ცენტრი (თბილისში, ზუგდიდში, ბათუმსა და ქუთაისში). შესაბამისად განხორციელდა პაციენტთა გამოკითხვა ამ ოთხი რეგიონის მიხედვით.
შერჩევის მთელი მოცულობა გადანაწილდა ისე, რომ ცდომილების მაქსიმალური სიდიდე 95%25-იანი საიმედოობით არის - 3.9%25 გენერალური ერთობლიობისთვის1.
მონაცემთა კოდირება და კომპიუტერში შეტანა: განხორციელდა კითხვარში ჩართულ ღია შეკითხვებზე რესპონდენტთა მიერ გაცემული პასუხების დაჯგუფება და ფორმალიზაცია, მათთვის კოდების (რაოდენობრივი მაჩვენებლების) მინიჭების გზით. კოდირებული პასუხები შეტანილ იქნა ყოველი კონკრეტული გამოკითხვისთვის შექმნილ ცვლადების აღწერის კომპიუტერულ ბადეში.
მონაცემების დამუშავება და ანალიზი: გამოკითხვის მონაცემები დამუშავდა სოციალურ კვლევათა სტატისტიკური პროგრამის SPSS ბაზაზე, რომელიც უზრუნველყოფს სტატისტიკურ მონაცემებს ცხრილებისა და დიაგრამების სახით. სტატისტიკური მონაცემების ანალიზი განხორციელდა უნივარიაციული (სიხშირული განაწილებები, ცენტრალური ტენდენციის მაჩვენებლები) და ბივარიაციული (კროსტაბულაცია, კორელაცია) ანალიზის სხვადასხვა მეთოდის გამოყენებით.
კვლევის სპეციფიკიდან გამომდინარე:
აივ/შიდსით ინფიცირებული პირების ანკეტირება განხორცილედა ინფექციური პათოლოგიის, შიდსისა და კლინიკური იმუნოლოგიის სამეცნიერო პრაქტიკული ცენტრის თანამშრომლების დახმარებით. კონფინდენციალურობის უზრუნველყოფის მიზნით - რომ არ მომხდარიყო პაციენტებთან ISSA-ს ინტერვიუერთა შეხვედრა ცენტრ(ებ)ის თანამშრომლები გადასცემდნენ ანკეტას პაციენტებს, რომლებიც დამოუკიდებლად ავსებდნენ კითხვარებს;
ანკეტაში მაქსიმალურად დეტალურად იყო აღწერილი ანკეტის შევსების ინსტრუქცია, შეკითხვები ფორმულირებული იყო ნათლად და გასაგებად;
იმისათვის, რომ პაციენტთა მიერ შევსებული კითხვარების შინაარსს არ გაცნობოდნენ ინფექციური პათოლოგიის, შიდსისა და კლინიკური იმუნოლოგიის სამეცნიერო პრაქტიკული ცენტრის თანამშრომლები, პაციენტი არ გადასცემდა შევსებულ ანკეტას ექიმს, არამედ აგდებდა დალუქულ ყუთში, რომელიც განთავსებული იყო ცენტრის შენობაში;
ანკეტირების მეთოდის სპეციფიკიდან გამომდინარე, კითხვარების გარკვეული რაოდენობა (10%25) დარჩა ნაწილობრივ შევსებული. თუმცა, აღნიშნულ რესპონდენტებს ძირითად შეკითხვებზე პასუხი გაცემული ჰქონდათ, რაც გამოყენებული იქნა მონაცემთა სტატისტიკური დამუშავების დროს.
___________________
1. ცდომილება დათვლილია ინფექციური პათოლოგიის, შიდსისა და კლინიკური იმუნოლოგიის ცენტრის მონაცემებიდან გამომდინარე, სადაც აღნიშნულია, რომ 2010 წელს დარეგისტრირებულია 2713 შემთხვევა.
 |
2.4 დემოგრაფია1 |
▲ზევით დაბრუნება |
გამოკითხვის შედეგების მიხედვით რესპონდენტთა დემოგრაფიული მონაცემები სქესის, ასაკის, ოჯახური მდგომარეობის, განათლების, საქმიანობის, რელიგიურობის და მატერიალური მდგომარეობის შესახებ შემდეგია:
სქესი: რესპონდენტთა 40.5%25 მდედრობითი, ხოლო 56.7%25 - მამრობითი სქესისაა. 11-მა რესპონდენტმა პასუხი არ დააფიქსირა.
ასაკი: რესპონდენტთა ასაკობრივი კატეგორიები დაახლოებით თანაბრად გადანაწილდა: 24.9%25 - 33 წლამდე; 25.6%25 - 34-39 წელი; 23.6%25 - 40-45 წელი; 20.6%25 - 46-65 წელი. 21-მა რესპონდენტმა პასუხი არ დააფიქსირა.
ოჯახური მდგომარეობა: რესპონდენტთა ნახევარზე ოდნავ მეტი (51%25) დაოჯახებულია; მათი მეხუთედი (20.1%25) - დაუოჯახებელი. 12.6%25 - განქორწინებული; 12.6%25 - ქვრივი; 15-მა რესპონდენტმა პასუხი არ დააფიქსირა.
განათლება: ყველაზე დიდი ხვედრითი წილი საშუალო განათლების მქონე რესპონდენტებს აქვთ (35.7%25). მცირე განსხვავებაა საშუალო ტექნიკურ (21.9%25) და უმაღლესი განათლების (26.1%25) მქონეთა ხვედრით წილს შორის; 0.3%25-ს აქვს დაწყებითი განათლება. 2.8%25-ს - დაუსრულებელი საშუალო; 7.8%25-ს არასრული უმაღლესი განათლება. 22-მა რესპონდენტმა პასუხი არ დააფიქსირა.
ძირითადი საქმიანობა: მოცემულ შემთხვევაში პასუხები ძირითადად გადანაწილდა შემდეგ კატეგორიებზე: დროებით უმუშევარი - 40.2%25; დაქირავებული მუშაკი ხანგრძლივი ან მოკლე ვადით - 30.7%25; დიასახლისი - 16.8%25. დანარჩენ კატეგორიებს მცირე მაჩვენებლები აქვთ. პასუხი არ დააფიქსირა 7-მა რესპონდენტმა.
რელიგიურობა: რესპონდენთა უმრავლესობა (60.1%25) - „პასიური მორწმუნეა” (არ ცხოვრობს ეკლესიურად); დაახლოებით მესამედი (31.9%25) „აქტიური მორწმუნე” (ცხოვრობს ეკლესიურად); უმცირესობა - 7.3 %25 არარელიგიური. პასუხი არ დააფიქსირა 3-მა რესპოდენტმა.
ü მატერიალური მდგომარეობა: რესპონდენტთა ნახევარი (51%25) მიუთითებს საშუალო მატერიალურ მდგომარეობას; 25.6%25 - დაბალ, ხოლო 16.1%25 ძალიან დაბალ მატერიალური მდგომარეობას; მაღალი მატერიალური მდგომარეობის შესახებ მიუთითებს მხოლოდ 6.5%25. პასუხი არ დააფიქსირა 3-მა რესპონდენტმა.
კვლევამ აჩვენა, რომ:
სქესის მიხედვით თითქმის არ არის განსხვავება აივ/შიდსის სტადიების გადანაწილებას შორის;
ასაკის მიხედვით, 7-33 წლის ახალგაზრდები უფრო მეტად იმყოფებიან პირველ სტადიაზე, სხვა ასაკობრივ კატეგორიებთან შედარებით. ხოლო 46-55 წლის რესპონდენტებს მესამე სტადიის გამოკვეთილად მაღალი მაჩვენებელი აქვთ.
მატერიალური მდგომარეობის და განათლების ფაქტორის ანალიზისას აღმოჩნდა:
მატერიალური მდგომარეობის მიუხედავად, რესპონდენტთა აბსოლუტურ უმრავლესობას ხელი მიუწვდება ამა თუ იმ სერვისზე. აივ/შიდსით ინფიცირებულთა მომსახურებაში „სუსტი რგოლია“ ფსიქოლოგის მომსახურება, სადაც შეძლებული ან საშუალო შეძლების რეპონდენტებიც მიუითთებენ აღნიშნული სერვისის ხელმიუწვდომლობის შესახებ. გარდა ამისა, ფსიქოლოგის მომსახურების საჭიროებას ვერ ხედავენ ძირითადად დაბალი და საშუალო შემოსავლის მქონე რესპონდენტები.
მნიშვნელოვანი განსხვავებები არ გამოვლენილა განათლების კორელაციის შეფასებისას აივ/შიდსის კანონმდებლობის შესახებ ინფორმირებულობასთან, აივ/შიდსით ინფიცირებულთა უფლებების დარღვევასთან, უფლებებთან დაკავშირებული დებულებების შეფასებასთან, უფლებების დასაცავად მიმართვიანობასთან სხვა კლინიკის მედპერსონალის/სხვა პირის ინფორმირებასთან)
___________________
1. ამ თავისათვის დეტალური სტატისტიკური მონაცემები იხ. დანართში: დიაგრამები D1-D7; ცხრილები D1-D2
 |
2.5 I. პაციენტთა სოციალური და სამედიცინო პროფილის ზოგიერთი დეტალი1 |
▲ზევით დაბრუნება |
გამოკითხვის შედეგები აჩვენებს, რომ რესპონდენტთა 56.5%25 აივ/შიდსით ინფიცირებულია 1-იდან 5 წლამდე, ხოლო 36%25 - 5 წელზე მეტი ხნის განმავლობაში. აღსანიშნავია, რომ გამოკითხულთა 5%25-ს არ ახსოვს, როდის დაინფიცირდა.
ყოველი მეორე გამოკითხული აღნიშნავს, რომ აივ/შიდსის მესამე სტადიაზე იმყოფება. მეორე სტადიას მიუთითებს 22%25, ხოლო პირველ სტადიას - 17%25.2
როგორც მოსალოდნელი იყო, დაავადების მესამე სტადიაზე ძირითადად ის რესპონდენტები იმყოფებიან, რომლებიც ინფიცირებულნი არიან 5 წელზე მეტი, ან 3-5 წელი. თუმცა 49 რესპონდენტი, რომელიც დაავადების მესამე სტადიაზე იმყოფება, 1-3 წელია რაც დაინფიცირდა.
მიღებული მონაცემების მიხედვით, მას შემდეგ, რაც რესპონდენტებს ეჭვი გაუჩნდათ აივ ინფიცირების შესახებ, შიდსზე ანალიზი გაიკეთეს:
ძირითადად მედპერსონალის რჩევით (59.5%25);
რესპონდენტთა მესამედმა - პირადი გადაწყვეტილების საფუძველზე.
აივ/შიდსით ინფიცირებულთა წარმატებული მკურნალობისათვის ძალზე მნიშვნელოვანია პაციენტთა დროული ინფორმირება დიაგნოზის შესახებ, რაც როგორც გამოკითხვიდან ჩანს, პრობლემას არ წარმოადგენს და ძირითადად 2-7 დღის განმავლობაში ხორცილედება.
რესპონდენტთა უმრავლესობა (78.4%25) შიდსისა და კლინიკური იმუნოლოგიის ცენტრს აკითხავს თვეში ერთხელ, 10.1%25 კვარტალში ერთხელ, ხოლო 9%25 - უფრო იშვიათად, ვიდრე კვარტალში ერთხელ.
აკითხავენ თუ არა რესპონდენტები შიდსისა და კლინიკური იმუნოლოგიის ცენტრის გარდა სხვა სამკურნალო დაწესებულებას?
როგორც აღმოჩნდა, სხვა სამკურნალო დაწესებულებას აკითხავს ყოველი მეორე რესპონდენტი (49.2%25); 8%25 მიუთითებს, რომ ხშირად აკითხავს). ყურადღება უნდა მიექცეს იმ ფაქტს, რომ რესპონდენტთა ეს ჯგუფი საზოგადოებრივი პასუხისმგებლობით არ გამოირჩევა. მონაცემები მიუთითებს, რომ რეალურად, აღნიშნული ჯგუფიდან პაციენტთა ყველაზე დიდი ნაწილი (45.4%25) საერთოდ არ აცნობებს სხვა სამედიცინო დაწესებულების მედპერსონალს მისი ინფიცირებულობის შესახებ, ხოლო 26.5%25 ამას მხოლოდ ზოგჯერ აკეთებს. სამედიცინო პერსონალის რეაქცია ინფიცირებულ პაციენტთა „ლუსტრაციაზე“, როგორც წესი, ადეკვატურია (რესპონდენტთა 84%25 აღნიშნავს, რომ ექიმები მკურნალობას წარმართავენ უსაფრთხოების წესების დაცვით), თუმცა, არსებობს ცალკეული შემთხვევები, როდესაც ინფორმირებული ექიმები ინფიცირებულთა მკურნალობას წარმართავენ უსაფრთხოების წესების დარღვევით, ან დაუსაბუთებელ უარს აცხადებენ ინფიცირებული პაციენტების მკურნალობაზე.
აივ/შიდსით ინფიცირებული პაციენტების უფლებების განუყოფელი ნაწილია მათი მოვალეობები და პასუხისმგებლობები, რომელთა განხორციელებაც აუცილებელია აივ/შიდსის ინფექციის გავრცელების პრევენციისთვის. კვლევამ აჩვენა, რომ როგორც პაციენტების, ასევე რიგ შემთხვევებში მედპერსონალის მხრიდან არსებობს უფლებების და მოვალეობების „არათანაბარი“ აღქმა:
ერთი მხრივ, მოგვარებულია როგორც დიაგნოსტიკის, ასევე მკურნალობასთან დაკავშირებული ინფორმაციის და კონტროლის საკითხი, ე.ი ამ მიმართებაში დაცულია პაციენტთა უფლებები;
მეორე მხრივ, სავარაუდოდ საზოგადოებაში გავრცელებული სტიგმის ზეგავლენით, პაციენტები არ ამჟღავნებენ საკუთარ ინფიცირებულობას შიდსისა და კლინიკური იმუნოლოგიის ცენტრის გარდა სხვა სამკურნალო დაწესებულებაში (არ ასრულებენ კანონით დადგენილ მოვალეობას);
არ უნდა დარჩეს ყურადღების მიღმა სხვა სამკურნალო დაწესებულების მედპერსონალის მიერ უსაფრთხოების წესების დაუცველობის ან მკურნალობაზე დაუსაბუთებელი უარის თქმის ცალკეული შემთხვევები (სულ 2 შემთხვევა, ანუ საერთო შერჩევის 0.5). ერთ შემთხვევაში, ექიმების მხრიდან ყოველი სარისკო ქმედება შესაძლებელია უარყოფითად აისახოს ადამიანთა გაცილებით დიდი რაოდენობის ჯანმრთელობაზე, ხოლო მეორე შემთხვევაში, ექიმები თავად უწყობენ ხელს ინფიცირებულთა სტიგმატიზაციას და სოციალურ ექსკლუზიას.
___________________
1. ამ თავისათვის დეტალური სტატისტიკური მონაცემები იხ. დანართში: დიაგრამები 1.1-1.5; ცხრილი 1.
2. როგორც ცნობილია, აივ-ით ინფიცირების პროცესი ოთხ სხვადასხვა სტადიად შეიძლება დაიყოს: 1. პირველადი ინფიცირება; 2. კლინიკური ასიმპტომატური (ან არასიმპტომატური) საფეხური; 3. სიმპტომატური აივ ინფექცია და 4. აივ-ის გადასვლა ბოლო - შიდსის საფეხურზე.
 |
2.6 II. აივ/შიდსის საწინააღმდეგო მკურნალობა1 |
▲ზევით დაბრუნება |
 |
2.6.1 2.1. შიდსის საწინააღმდეგო მკურნალობის მიღება |
▲ზევით დაბრუნება |
რესპონდენტთა ძირითადი ნაწილი (45.7%25) მკურნალობს საავადმყოფოში დაწოლის გარეშე, თუმცა, არცთუ მცირეა იმ პაციენტთა რიცხვი, ვისაც დროდადრო საავადმყოფოში დაწოლა უწევს (36.9%25). 14%25 ჯერჯერობით არ საჭიროებს სამედიცინო მკურნალობას. როგორც მოსალოდნელი იყო, ის რესპონდენტები, ვისაც საავადმყოფოში დაწოლა უწევს, ძირითადად მესამე სტადიაზე იმყოფებიან და პირიქით, ის რესპონდენტები, ვინც ამჟამად მკურნალობას არ საჭიროებენ, ძირითადად პირველ ან მეორე სტადიაზე იმყოფებიან.
კონკრეტულად ვინ არის ჩართული აივ/შიდსის საწინააღმდეგო მკურნალობის პროცესში?
როგორც ირკვევა, რესპონდენტთა მკურნალობის პროცესში ძირითადად სამედიცინო პერსონალია ჩართული. ოჯახის წევრების/ნათესავების ჩართულობის შესახებ მხოლოდ 11.7%25-მა მიუთითა. ოჯახის წევრთა ჩართულობის დაბალი მაჩვენებლის მიზეზის დასადგენად, უნდა გაგვერკვია - ხომ არ მოქმედებს ორი ფაქტორი: 1. სტაციონარში მოთავსება არის თუ არა ოჯახის წევრების ნაკლებად ჩართულობის განმსაზღვრელი ძირითადი ფაქტორი; 2. ხომ არ მოქმედებს სტიგმა ოჯახის წევრებთან მიმართებაში და რესპონდენტები უბრალოდ მალავენ ინფორმაციას საკუთარი ოჯახის წევრებთან. როგორც აღმოჩნდა: ის რესპონდენტები, ვინც დროდადრო სტაციონარში მოთავსებას საჭიროებენ, ძირითადად მიუთითებენ ოჯახის წევრების ნაკლებ ჩართულობაზე; ინფიცირების შესახებ რესპონდენტის მიერ ოჯახის წევრების ინფორმირების შემთხვევაშიც კი, უმრავლესობა ოჯახის წევრების ჩართულობას არ მიუთითებს. მაშასადამე, ინფიცირებულის საავადმყოფოში დაწოლა/ არდაწოლა არ ახდენს გავლენას მკურნალობის პროცესში ოჯახის წევრის/ნათესავის ჩართულობა/არჩართულობაზე. ანუ, სტაციონარი არ წარმოადგენს ოჯახში მკურნალობის ლეგიტიმურ ალტერნატივას (და, პირიქით). აივ/შიდსით ინფიცირებულის მკურნალობა არ არის „საშინაო”/”ოჯახური” საქმე, არამედ მოითხოვს პროფესიონალის (ექიმის, ფსიქოლოგის, სოციალური მუშაკის და სხვ.) ჩართულობას.
აივ/შიდსით ინფიცირებულთა უმრავლესობა ძალზე კმაყოფილია როგორც მედპერსონალის კვალიფიკაციით, ასევე პაციენტისადმი მათი დამოკიდებულებით და კლინიკაში არსებული პირობებით:
ყველა პარამეტრი აღმოჩნდა ნეიტრალურზე მაღალი შეფასების ველში. თუმცა, მათგან შედარებით უკეთესი მაჩვენებელი კლინიკაში არსებულ პირობებს აქვს.
_______________
1. ამ თავისათვის დეტალური სტატისტიკური მონაცემები იხ. დანართში: დიაგრამები 2.1-2.7; ცხრილები 2.1-2.2.
 |
2.6.2 2.2. რესპონდენტთა დამოკიდებულება მკურნალობის პროცესის მიმართ |
▲ზევით დაბრუნება |
კანონის მიხედვით, აივ/შიდსით ინფიცირებულს გააჩნია უფლება, ნებისმიერ დროს უარი განაცხადოს მკურნალობაზე ან შეწყვიტოს დაწყებული მკურნალობა. მათი გადაწყვეტილება არ უნდა შეიცავდეს საზოგადოებისთვის სარისკო ქმედებებს და არ უნდა ეწინააღმდეგებოდეს ამავე კანონით დადგენილ აივ/შიდსით ინფიცირებულთა მოვალეობებს და პასუხისმგებლობას სხვა პირებისათვის შიდსის შეყრის საფრთხის შექმნასთან დაკავშირებით.
გამოკითხვა აჩვენებს, რომ აივ/შიდსით ინფიცირებულთა სხვადასხვა რაოდენობა სხვადასხვა სახის მკურნალობას საჭიროებს. კერძოდ:
1. მედიკამენტების მიღებას საჭიროებს ინფიცირებულთა 82.9 %25;
2. სხვა სამკურნალო პროცედურების ჩატარებას საჭიროებს ინფიცირებულთა 70.4%25;
3. სტაციონარში დაწოლა ესაჭიროება ინფიცირებულთა - 71.9%25-ს.
იმ რესპონდენტთა აბსოლუტური უმრავლესობა (97.3%25), ვინც საჭიროებს ზემოთ აღნიშნულ ერთ მომსახურებას მაინც (მედიკამენტების მიღება, სამკურნალო პროცედურები, სტაციონარში დაწოლა), მისდევს ექიმის რეკომენდაციებს და არ არღვევს მკურნალობის პროცესს. თუმცა, უნდა აღინიშნოს, რომ არსებობს ინფიცირებულთა გარკვეული რაოდენობა, რომელიც ექიმის რეკომენდაციებს არ ითვალისწინებს მკურნალობის სხვადასხვა ასპექტში. კერძოდ, ყოფილა შემთხვევები, როდესაც ექიმის რეკომენდაციის (მაშასადამე, საჭიროების) მიუხედავად ინფიცირებულებმა:
1. არ მიიღეს მედიკამენტები (34 რესპონდენტი; 10%25 იმათგან, ვინც საჭიროებს მედიკამენტების მიღებას)
2. არ ჩაიტარეს სხვა სამკურნალო პროცედურები (15 რესპონდენტი; 4.4 %25 იმათგან, ვინც საჭიროებს სამკურნალო პროცედურების ჩატარებას, მედიკამენტების მიღების გარდა)
3. არ დაწვნენ სტაციონარში სამკურნალოდ (17 რესპონდენტი; 5%25 იმათგან, ვინც საჭიროებს სტაციონარში დაწოლას)
აღსანიშნავია, რომ 63 რესპონდენტი (საერთო რაოდენობის 18.6%25) მიუთითებს ისეთ შემთხვევაზეც, როდესაც თვითნებურად, ექიმთან შეთანხმების გარეშე შეწყვიტეს მკურნალობა. მკურნალობის შეწყვეტის ძირითად მიზეზად დასახელდა გვერდითი მოვლენები (აღნიშნული ჯგუფის რესპონდენტთა 68.3%25). ამ ჯგუფის რესპონდენტთა მეხუთედი მიზეზად მკურნალობის რეჟიმთან ვერშეგუებას ასახელებს.
გამოკითხვამ გამოავლინა 37 რესპონდენტი, რომელთაც მკურნალობის თვითნებურად შეწყვეტასთან ერთად, სხვა სამკურნალო დაწესებულების მედპერსონალს ყველა ან რიგ შემთხვევებში არ გაუმჟღავნეს ინფორმაცია მათი აივ/შიდსით ინფიცირების შესახებ.
რესპონდენტთა აბსოლუტური უმრავლესობა აღნიშნავს, რომ ჩატარებული მკურნალობა ეხმარება ცხოვრების ხარისხის გაუმჯობესებაში.
ვინაიდან აივ/შიდსით ინფიცირებულთა უფლებები და მოვალეობები უნდა განვიხილოთ როგორც ერთი მედლის ორი მხარე, შეიძლება დავასკვნათ, რომ პაციენტის უფლებები ძირითადად დაცულია, თუმცა ხარვეზები თავს იჩენს მოვალეობებთან დაკავშირებით:
რესპონდენტთა დიდი ნაწილი მედპერსონალის მეთვალყურეობით უმკლავდება დაავადებას, მათი უმრავლესობა სრულად იტარებს მკურნალობას და ცალსახად აღიარებს მკურნალობის ეფექტურობას. თუმცა, არსებობს პაციენტთა კატეგორია, რომელთაც არასრული/შეწყვეტილი მკურნალობის გამო ზიანი მოაქვთ პირველ რიგში საკუთარი ჯანმრთელობისთვის. კანონიდან გამომდინარე, მათ აქვთ უფლება შეწყვიტონ მკურნალობა, თუმცა, ასეთი არაორდინარული გადაწყვეტილების ფონზე, ინფიცირებულები სერიოზულად აზარალებენ მათთან კომუნიკაციაში მყოდ ადამიანებს, განსაკუთრებით, პირველადი ჯგუფის წევრებს.
 |
2.7 III. პალიატიური მზრუნველობის შესახებ ინფორმირებულობა1 |
▲ზევით დაბრუნება |
პალიატიური მზრუნველობის შესახებ აივ/შიდსით ინფიცირებულთა უმრავლესობა სრულად (44.7%25) ან ნაწილობრივ (28.4%25) ინფორმირებულია. ინფორმაციის არქონაზე მიუთითებს მეოთხედზე ოდნავ მეტი (26.9%25).
ინფორმაციის ძირითად წყაროდ რესპონდენტები ასახელებენ საავადმყოფოს მედპერსონალს (67.8%25) და მედიას (21.8%25 - ტვ/რადიო, ინტერნეტი, გაზეთი).
რესპონდენტთა ინფორმირებულობის დონის დასადგენად გამოყენებულ იქნა დებულებების შეფასების სისტემა, სადაც გამოკითხულ პირებს უნდა შეეფასებინათ მოცემული დებულებების სისწორე პალიატიურ ზრუნვასთან კავშირში. ეს იყო რესპონდენტთა ერთგვარი ტესტირება. ზოგადად უნდა ითქვას, რომ ყველაზე მეტი სწორი პასუხი რესპონდენტებმა ტკივილის მოხსნის შემთხვევასთან მიმართებაში დააფიქსირეს, ე.ი. იმ შემთხვევაში, როდესაც სახეზეა პალიატიური მზრუნველობის ყველაზე თვალსაჩინო ინდიკატორი. დაახლოებით ერთი და იგივე რაოდენობის რესპონდენტები (51-52%25) პალიატიურ მზრუნველობად მიიჩნევენ როგორც ნებისმიერი მძიმედ დაავადებული ადამიანის, ასევე უკურნებელი სენით შეპყრობილთა მოვლა/მკურნალობას (რაც, ცხადია, პალიატიური მზრუნველობის არასწორი ინტერპრეტაციაა, რამდენადაც იგი არ გულისხმობს ნებისმიერი მძიმედ დაავადებული ადამიანის მკურნალობას). რესპონდენტები ყველაზე ნაკლებად (ანუ, არასწორად) ინფორმირებულნი არიან სამედიცინო შეღავათებთან და უფასო კვებასთან მიმართებაში პალიატიური მზრუნველობის კონტექსტში. უნდა აღინიშნოს, რომ თითოეულ დებულებასთან მიმართებაში მაღალია იმ რეპოსნდენტთა ხვედრითი წილი, ვისაც გაუჭირდა პასუხის გაცემა (ტკივილის შეფასების გარდა, მაჩვენებლები ვარირებს 22-24%25-ს ფარგლებში).
თვისებრივი კვლევის (ფოკუს ჯგუფი) მიმდინარეობისას ექპერტებმა აღნიშნეს: მიუხედავად იმისა, რომ შიდსი განუკურნებელი დაავადებაა, უმეტეს შემთხვევაში პაციენტები არ საჭიროებენ პალიატიურ მომსახურებას. როდესაც პაციენტი მიმართავს ინფექციური პათოლოგიის, შიდსისა და კლინიკური იმუნოლოგიის ცენტრს, აქცენტი მისი მდგომარეობის გაუმჯობესებაზე კეთდება. პალიატიური მომსახურების შეთავაზება იმ შემთხვევაში ხდება, თუ პაციენტის მდგომარეობა ძალზე დამძიმდება ან იმთავითვე მძიმე მდგომარეობაში მიმართავს შიდსის ცენტრს. |
თუ ტესტირების შედეგად მიღებულ მონაცემებს განვიხილავთ იმ რესპონდენტთა პასუხების ჭრილში, რომელთაც აღნიშნეს, რომ პალიატიური მზრუნველობის შესახებ
სრული ან გარკვეული ინფორმაცია აქვთ, სურათი ასეთია: საკუთარი თავის როგორც „სრულად ინფორმირებულების“ შემფასებელ რესპონდენტთა პასუხების მაჩვენებლები არ გამოირჩევა ინფორმირებულობის მაღალი ხარისხით და ახლოსაა ზემოთ მოცემულ ზოგად მაჩვენებლებთან. დებულებების სწორად შეფასებაში უფრო დაბალი მაჩვენებლები აქვთ იმ რესპონდენტებს, რომელთაც აღნიშნეს, რომ „გარკვეული“ ინფორმაცია გააჩნიათ პალიატიური მზრუნველობის შესახებ. შესაბამისად, ამ ჯგუფის რესპონდენტებთან მაღალია იმ გამოკითხულთა ხვედრითი წილი, ვისაც გაუჭირდა პასუხის გაცემა.
აქედან გამომდინარე, შეიძლება ვთქვათ, რომ რეალობას ნაწილობრივ არ შეესაბამება რესპონდენტთა განაცხადი პალიატიური მზრუნველობის შესახებ ინფორმირებულობასთან დაკავშირებით, რაც სავარაუდოდ იმით აიხსნება, რომ პალიატიური მზრუნველობის შესახებ ინფორმაციის მიწოდება სიტუაციურად ხდება. შიდსი უკვე აღარ ითვლება სიცოცხლესთან შეუთავსებად დაავადებად. ამდენად, აღნიშნული ინფორმაციის მიწოდება ხდება იმ შემთხვევაში, თუ პაციენტის მდგომარეობა დამძიმდება.
_______________
1. ამ თავისათვის დეტალური სტატისტიკური მონაცემები იხ. დანართში: დიაგრამები 3.1-3.3; ცხრილი 3.
 |
2.8 IV. ხელმისაწვდომობა შიდსის საწინააღმდეგო მკურნალობის სხვადასხვა კომპონენტზე1 |
▲ზევით დაბრუნება |
რესპონდენტებს დაესვათ შეკითხვა, რამდენად ხელმისაწვდომი იყო შემდეგი სერვისები, რომლეიც აივ/შიდსის საწინააღმდეგო მკურნალობას უკავშირდება:
შიდსის ცენტრის ექიმის კონსულტაცია
ამბულატორიული გამოკვლევები
ქიმიოთერაპია
სხივური თერაპია
სტაციონარში მკურნალობა
მედიკამენტები
სამედიცინო პერსონალი, რომელიც ბინაზე განახორციელებს მზრუნველობას
ფსიქოლოგის მომსახურება
თითქმის ყველა რესპონდენტისთვის ხელმისაწვდომია მათთვის საჭირო სერვისები. თუმცა, გამოიკვეთა რესპონდენტთა გარკვეული რაოდენობა (17-22%25-ის ფარგლებში), ვისაც დასჭირდათ/ჭირდებათ, მაგრამ ვერ მიიღეს ისეთი სერვისები, როგორიცაა ფსიქოლოგის მომსახურება, სხივური და ქიმიო თერაპია.
ამას გარდა, იმ რესპონდენტთა რაოდენობა, რომელთაც ერთ რომელიმე სერვისზე მაინც არ მიუწვდებათ ხელი სულ 72-ია (18.1%25 საერთო შერჩევიდან). მოცემული ჯგუფიდან (18.1%25) უმრავლესობა (64 რესპონდენტი) აღნიშნავს, რომ მათთვის ხელმისაწვდომი არ იყო მხოლოდ ერთი სერვისი (ძირითადად ისინი, რომლებიც ზემოთ აღინიშნა). 1-ზე მეტი სერვისი არ არის ხელმისაწვდომი მხოლოდ 8 ადამიანისთვის.
რაც შეეხება იმ სერვისებით რესპონდენტთა კმაყოფილებას, რომლებიც ინფიცირებულებმა მიიღეს, გამოკითხვა აჩვენებს, რომ მომსახურებით კმაყოფილების ხარისხი, ყველა სერვისთან მიმართებაში საკმაოდ მაღალია.
რესპონდენტთა ის ნაწილი (როგორც ითქვა, სულ 72 რესპონდენტი), ვისთვისაც ერთი სერვისი მაინც არ არის ხელმისაწვდომი, ხელმიუწვდომლობის ძირითად მიზეზად ფინანსებს ასახელებს („არ მაქვს საკმარისი ფინანსები“). გამოიკვეთა ორი სხვა მიზეზიც: ინფორმაციის და დაზღვევის არქონა.
იმის გათვალისწინებით, რომ აივ/შიდსით დაავადებულთათვის მკურნალობასთან დაკავშირებული სერვისები ძირითადად უფასოა, ყურადსაღებია გამოკითხვის მონაცემები ცალკეულ შემთხვევებში ზოგიერთი სერვისის (ფსიქოლოგის მომსახურება, ქიმიოთერაპია, სხივური თერაპია) ხელმიუწვდომლობის შესახებ. როგორც ჩანს, საჭიროა ამ მიმართულებით ინფორმაციის უფრო ეფექტური მიწოდება აივ/ინფიცირებულებისათვის. შესაძლოა არსებობს ცალკეული შემთხვევები, როდესაც ინფიცირებულებმა, ინფორმირებულობის მიუხედავად, ვერ მიიღეს აღნიშნული მომსახურება უფასოდ. საჭიროა ამ მიმართულებითაც პრევენციული ღონისძიებების გატარება.
_____________
1. ამ თავისათვის დეტალური სტატისტიკური მონაცემები იხ. დანართში: დიაგრამები 4.1-4.5
 |
2.9 V. ჯანმრთელობის დაზღვევა1 |
▲ზევით დაბრუნება |
აივ/შიდსით ინფიცირებულთა უმრავლესობა (69.6%25) ჯანმრთელობის დაზღვევით არ სარგებლობს, ხოლო მოსარგებლეთა შორის (120 რესპონდენტი ანუ 17.8%25) ჭარბობენ უმწეოთა ჯანმრთელობის დაზღვევის მქონენი.
ჯანმრთელობის დაზღვევით მოსარგებლეთა ნახევარზე მეტი (57.5%25-69 რესპონდენტი) დაზღვევით კმაყოფილია.
დაზღვევით უკმაყოფილოა/მეტ-ნაკლებად კმაყოფილია 11.8%25 (სულ 47 რესპონდენტი), რომლებიც უკმაყოფილების ძირითად მიზეზებად ასახელებენ სადაზღვევო პაკეტის მიერ სერვისების მცირე ნაწილის დაფარვას (24 რესპონდენტი), მომსახურების დაბალ ხარისხს (10 რესპონდენტი) და სასურველი ექიმის/კლინიკის არჩევანის შეზღუდვას (9 რესპონდენტი).
დაზღვეულთა მცირე რაოდენობა/დაზღვეულების უკმაყოფილება სადაზღვევო პაკეტთან მიმართებაში, ინფიცირებულებს ფინანსური პრობლემების წინაშე აყენებს, რაც ამა თუ იმ სერვისით ხელმიუწვდომლობის ძირითად მიზეზად დასახელდა.
ისარგებლეს თუ არა თუ არა რესპონდენტებმა ბოლო 12 თვის მანძილზე იმ სამედიცინო სერვისებით, რაც აივ/შიდსის საწინააღმდეგო მკურნალობას არ უკავშირდება და რა სიხშირით?
როგორც აღმოჩნდა, 60-93%25-ის ფარგლებში მერყეობს იმ რესპონენტთა რაოდენობა, რომელთაც, აივ/შიდსის საწინააღმდეგო მკურნალობის გარდა, სხვა ესა თუ ის სამედიცინო მომსახურება, ბოლო 12 თვის მანძილზე, არ დაჭირვებია. იმ რესპონდენტებმა, ვისაც ესა თუ ის მომსახურება დაჭირდა, ძირითადად „წელიწადში რამდენჯერმე” ისარგებლეს. აღნიშნული ჯგუფის რესპონდენტებმა ყველაზე ხშირად ისარგებლეს ექიმის კონსულტაციით (23.4%25), ამბულატორიული გამოკვლევებით (18.1%25), სხვადასხვა სამკურნალო პროცედურებით სტაციონარში მოთავსების გარეშე (26.8%25) და მედიკამენტებით (36.2%25).
არც ერთი მომსახურება (აივ/შიდსის საწინააღმდეგო მკურნალობის გარდა) არ დაჭირდა რესპონდენტთა თითქმის ნახევარს (46%25 - 183 რესპონდენტი), 20.6%25-ს არ დაჭირდა 7-8 მომსახურება, ხოლო 23.6%25-ს - 4-6 მომსახურება. არსებობს ინფიცირებულთა მცირე ჯგუფი (10 რესპონდენტი, ანუ 2.5%25), რომელსაც ყველა ჩამოთვლილი მომსახურება დაჭირდა.
ამას გარდა, არსებობს რესპონდენტთა გარკვეული რაოდენობა (109 რესპონდენტი - 27.4%25), ვისაც დაჭირდა ჩამოთვლილი მომსახურებებიდან ერთ-ერთი მაინც, მაგრამ არ ისარგებლა. ამგვარი ქმედების ძირითად მიზეზად, ყოველი მეორე აღნიშნული ჯგუფის რესპონდენტი (სულ 69 რესპონდენტი) ასახელებს შიშს, რომ არ გამჟღავნებულიყო მისი ინფიცირებულობა. გარდა ამისა, შედარებით გამოიკვეთა ფინანსური ხელმიუწვდომლობა (24 რესპონდენტი) და ოჯახში მკურნალობის ტრადიციული მეთოდების გამოყენება (14 რესპონდენტი)
როგორც ვხედავთ, არსებობს გარკვეული ხარვეზები როგორც აივ/შიდსთან უშუალოდ დაკავშირებული, ისე სხვა სამედიცინო სერვისების უზრუნველყოფასთან მიმართებაში. ამას სხვადასხვა მიზეზი აქვს: აივ/შიდსით ინფიცირებულთა არასაკმარისი ინფორმირებულობა შესაძლო სერვისების არსებობის შესახებ, არასაკმარისი ფინანსები ამა თუ იმ მომსახურების დასაფარად და, რაც მთავარია, სტიგმა, რომელიც აიძულებს ინფიცირებულს არ მიმართოს სერვისის უზრუნველმყოფ ორგანიზაციებს (აივ/შიდსის ცენტრის გარდა), რათა არ გამჟღავნდეს მისი ინფიცირებულობა.
______________
1. ამ თავისათვის დეტალური სტატისტიკური მონაცემები იხ. დანართში: დიაგრამები 5.1-5.5; ცხრილი 5.1
 |
2.10 VI. პაციენტების დამოკიდებულება კანონმდებლობასა და სასამართლოს მიმართ, უფლებები და მდგომარეობა1 |
▲ზევით დაბრუნება |
თითქმის ყოველი მეორე გამოკითხული (48%25) აცხადებს, რომ კარგად იცნობს კანონს აივ/შიდსის შესახებ. „მეტ-ნაკლებად ვიცნობ“ - ამ თვითშეფასებას გამოხატავს 37%25 ; საკუთარ ცოდნას კანონმდებლობასთან მიმართებაში აფასებს როგორც „ცუდს“ რესპონდენტთა 9%25, ხოლო კიდევ 6%25-მდე აღნიშნავს, რომ აღნიშნულ კანონმდებლობას საერთოდ არ იცნობს.
კანონმდებლობის შესახებ ინფორმირებულ („თვითაღიარების“ მიხედვით) პაციენტთა უმრავლესობა (62.4%25) თვლის, რომ კანონი კარგია და პაციენტთა უფლებებიც შესაბამისად დაცულია. თითქმის ყოველ მეოთხეს კი მიაჩნია, რომ კანონი კარგია, მაგრამ რეალურად არ ხორციელდება.
ამას გარდა, რესპონდენტთა აბსოლუტური უმრავლესობა (97%25-ზე მეტი) აღნიშნავს, რომ სრულად ან მეტ-ნაკლებად არის ინფორმირებული როგორც საკუთარი უფლებების, ისე მოვალეობების შესახებ. აღსანიშნავია, რომ მათი ნაწილი შესაძლოა კანონს არ იცნობდეს, მაგრამ ინფორმაცია მიღებული ჰქონდეს მედპერსონალისგან.
როგორც სოცალური კვლევისა და ანალიზის ინსტიტუტის მიერ ჩატარებულ თვისებრივი კვლევის (ფოკუს ჯგუფი) შედეგად აღნიშნეს სპეციალისტებმა, ინფექციური პათოლოგიის, შიდსისა და კლინიკური იმუნოლოგიის ცენტირის სამედიცინო პერსონალი მაქსიმალურად ახდენს პაციენტთა ინფორმირებას. |
იმის შესამოწმებლად, თუ რამდენად ადეკვატურები არიან საკუთარი ცოდნის შეფასებაში აივ/შიდსის კანონმდებლობასთან მიმართებაში, მოხდა რესპონდენტების ერთგვარი ტესტირება: მათ მიეწოდათ სხვადასხვა დებულებები და ეთხოვათ, განესაზღვრათ თითოეული დებულების სისწორე.
ეს დებულებებია:
|
რესპონდენტთა უმეტესობამ დებულებები სწორად შეაფასა, თუმცა, სახეზეა გარკვეული „ჩავარდნები“:
მცდარი პასუხების ყველაზე მაღალი ხვედრითი წილი აქვს დებულებას - „აივ/შიდსით ინფიცირებულის თანხმობის გარეშე სხვა პირს არ აქვს უფლება გასცეს ინფორმაცია მისი ინფიცირებულობის შესახებ“ (დებულებას არასწორად აფასებს 28%25);
არცთუ დაბალია არასწორი პასუხის ხვედრითი წილი იმ დებულებასთან მიმართებაში, რომლის არასწორი აღქმა გარშემომყოფთა ჯანმრთელობისთვის გარკვეულ საფრთხეს შეიცავს („ინფიცირებული ვალდებულია მისი ინფიცირებულობის შესახებ აცნობოს მკურნალ ექიმს, რომელსაც მკურნალობის პროცესში შეიძლება მოუწიოს სისხლთან კონტაქტი“ - ამ დებულებას არასწორს უწოდებს 16%25);
რეპონდენტთა გარკვეული ჯგუფის არაინფორმირებულობის დამადასტურებელია შემდეგი დებულებების არასწორი შეფასება: ქალმა, რომელმაც იცის რომ ინფიცირებულია, თავი უნდა შეიკავოს დაორსულებისგან; მშობელმა სკოლის ადმინისტრაციას უნდა აცნობოს მისი შვილის ინფიცირებულობის შესახებ;
ყველაზე სწორადაა შეფასებული „საყოველთაოდ ცნობილი დებულებები, რომლებიც ეხება აივ/შიდსით ინფიცირებულთა სამსახურიდან დათხოვნასა და სქესობრივი პარტნიორის ინფორმირების საკითხს.
არსებობს რესპონდენტთა გარკვეული რაოდენობა, ვინც აცხადებდა, რომ კანონს აივ/შიდსის შესახებ კარგად/მეტ-ნაკლებად კარგად იცნობს, თუმცა მათ მოცემული დებულებები არასწორად შეაფასეს. ზოგადი შეფასებების მსგავსად, ამ შემთხვევაშიც არასწორი პასუხების ყველაზე მაღალი ხედრითი წილი აქვს აივ/ინფიცირებულის თანხმობის გარეშე ინფორმაციის გაცემის საკითხს (99 რესპონდენტი). საინტერესოა, რომ 50 რესპონდენტი (ვინც მიუთითა, რომ კარგად იცნობს კანონს აივ/შიდსის შესახებ) თვლის, რომ აივ/შიდსით ინფიცირებული არ არის ვალდებული აცნობოს მკურნალ ექიმს მისი ინფიცირებულობის შესახებ. მეტიც, აღნიშნული 50 რესპონდენტიდან ნაწილი (34 რესპონდენტი) აღშნიშნავს, რომ გარშემომყოფებმა გაკიცხეს ინფიცირებულობის გამო, ან ავრცელებდნენ ჭორებს მათი ინფიცირებულობის შესახებ. სწორედ ამ ფაქტითაა გამოწვეული მათი (34 რესპონდენტის) მცდარი შეფასება.
ზემოაღნიშნულიდან გამომდინარე, შეიძლება ითქვას, რომ სახეზეა მნიშვნელოვანი განსხვავება რესპონდენტთა მიერ კანონის რეალურ ცოდნასა და მათ მიერ საკუთარი ცოდნის შეფასებას შორის. არსებობს მიზეზ-შედეგობრივი კავშირი ინფორმაციის ნაკლებობასა და პაციენტთა დამოკიდებულებას შორის საკუთარი უფლებებისა და მოვალეობების მიმართ:
ერთი მხრივ, რესპონდენტთა ნაწილი არაინფორმირებულია საკუთარი ანონიმურობის ფუნდამენტური უფლების შესახებ, რომლის თანახმადაც სხვა პირს ეკრძალება ინფიცირებულზე ინფორმაციის გაცემა მისი თანხმობის გარეშე. საკუთარი უფლებების არცოდნა კი ხელს უწყობს ამ ჯგუფის მარგინალიზაციას და მოწყვლადობას.
მეორე მხრივ, ინფორმაციის ნაკლებობა აისახება საკუთარი მოვალეობებისადმი პაციენტთა ზედაპირულ დამოკიდებულებაზე. კერძოდ, პაციენტთა ნაწილის მიერ ხდება საზოგადოების უსაფრთხოებისთვის ყველაზე მნიშვნელოვანი კომპონენტის (სხვა სამკურნალო დაწესებულების მედპერსონალის ინფორმირების) უგულებელყოფა და ისეთი კომპონენტების წინ წამოწევა, რომლებიც ნაკლებად უკავშირდება მათ პირად პასუხისმგებლობებს.
___________________
1. ამ თავისათვის დეტალური სტატისტიკური მონაცემები იხ. დანართში: დიაგრამები 6.1-6.3; ცხრილები 6.1-6.3.
 |
2.11 VII. სხვადასხვა დაწესებულების შეფასება; პრობლემები მკურნალობის პროცესში1 |
▲ზევით დაბრუნება |
____________________
1. ამ თავისათვის დეტალური სტატისტიკური მონაცემები იხ. დანართში: დიაგრამა 7.1-7.3; ცხრილი 7.1
 |
2.11.1 7.1. სხვადასხვა დაწესებულების შეფასება |
▲ზევით დაბრუნება |
რესპონდენტებმა შეაფასეს სხვადასხვა დაწესებულების/ინსტიტუტის საქმიანობა პალიატიური ზრუნვის უზრუნველყოფასთან დაკავშირებით. ეს დაწესებულებებია:
საქართველოს შრომის, ჯანმრთელობისა და სოციალური დაცვის სამინისტრო
საქართველოს პარლამენტის ჯანდაცვის კომიტეტი
შიდსისა და კლინიკური იმუნოლოგიის ცენტრი
შიდსის პრობლემებზე მომუშავე არასამთავრობო ორგანიზაციები
შიდსის პრობლემებზე მომუშავე საერთაშორისო არასამთავრობო ორგანიზაციები
ტელემედია
ბეჭდური მედია
შეფასება განხორციელდა 5 ქულიან სკალაზე, სადაც „+2“ აღნიშნავდა „ძალზე დადებითს“, ხოლო „-2“ - „ძალზე უარყოფითს“. სკალის ნეიტრალური პუნქტია „0“. დაითვალა საშუალო მინაცემები (Mean). მონაცემები „0“-ზე ქვემოთ შეესაბამება ნეიტრალურზე დაბალი შეფასების ველს, ხოლო „0“-ზე მაღლა - ნეიტრალურზე მაღალი შეფასების ველს.
მკურნალობის კომპონენტების შეფასებისას რესპონდენტთა კმაყოფილებიდან გამომდინარე ლოგიკურია, რომ რესპონდენტები ძირითადად დადებითად ან მეტ-ნაკლებად დადებითად აფასებენ ჩამოთვლილ ორგანიზაციებს/დაწესებულებებს: ყველა ორგანიზაცია/დაწესებულება აღმოჩნდა ნეიტრალურზე მაღალი შეფასების ველში. შედარებით ყველაზე დაბალი შეფასება მიიღო ტელე (0.06) და ბეჭდურმა მედიამ (0.12), ყველაზე მაღალი კი - შიდისისა და კლინიკური იმუნოლოგიის ცენტრმა (0.87).
უნდა აღინიშნოს, რომ შიდისისა და კლინიკური იმუნოლოგიის ცენტრის გარდა, რესპონდენტთა გარკვეული რაოდენობა (დაახლოებით 14-15%25) სხვა ორგანიზაციების/დაწესებულებების შესახებ ინფორმაციას არ ფლობს.
 |
2.11.2 7.2. პრობლემები მკურნალობის პროცესში |
▲ზევით დაბრუნება |
ექმნებათ თუ არა აივ/შიდსით ინფიცირებულებს რაიმე პრობლემა მკურნალობის პროცესში? შესაძლო პრობლემებს რესპონდენტები ირჩევდნენ შემდეგი ჩამონათვალიდან (თუმცა, მათ შეეძლოთ დაესახელებინათ ნებისმიერი სხვა პრობლემა):
ვერ ვახერხებ მკურნალობის რეჟიმის დაცვას
მედიკამენტები მომეწოდება დაგვიანებით
აივ/შიდსის ცენტრის ექიმებისგან ვერ ვიღებ საჭირო კონსულტაციებს/უგულისყუროდ მეპყრობიან
დროულად არ მიტარდება სამედიცინო გამოკვლევები
არ მაქვს საკმარისი ფინანსები იმისათვის, რომ სხვა დაავადებებს ვუმკურნალო
ვერ ვიღებ სამედიცინო დაზღვევას ჩემი ინფიცირებულობის გამო
ანკეტირების სპეციფიკიდან გამომდინარე, ხშირია შემთხვევები, როდესაც რესპონდენტი არ პასუხობს დასმულ შეკითხვას. ამგვარი შემთხვევა დაფიქსირდა მოცემულ შეკითხვაზეც. რესპონდენტთა საკამოდ მნიშვნელოვანმა ნაწილმა (3%25-იდან 31%25-მდე) არ უპასუხა ჩამონათვალში არსებულ სხვადასხვა პრობლემის არსებობის შესახებ. შესაბამისად, ვერ ვისაუბრებთ აღნიშნული შეკითხვის შედეგების მაღალ რეპრეზენტატულობაზე, თუმცა, შეგვიძლია აღვნიშნოთ გამოვლენილი ტენდენციები:
იმ რესპონდენტთა მესამედმა, ვინც უპასუხა მოცემულ შეკითხვას, დაასახელა ერთი რომელიმე პრობლემა (რომელსაც ხშირად ან ზოგჯერ აქვს ადგილი);
რესპონდენტთა ძირითადმა ნაწილმა (55%25) 2-3 პრობლემა დაასახელა, რომელიც მკურნალობის პროცესში შეექმნა.
4 და მეტ პრობლემას სულ 49 რესპონდენტი (12.4%25) მიუთითებს.
კონკრეტულად პრობლემებს თუ შევეხებით, ვნახავთ რომ:
ძირითადი პრობლემა, რომელიც აივ/ინფიცირებულებს მკურნალობის პროცესში შეექმნათ, არასაკმარისი ფინანსებია.
ყველაზე ნაკლები პრობლემები დაკავშირებულია უშუალოდ შიდსისა და კლინიკური იმუნოლოგიის ცენტრის მიერ განხორციელებულ მკურნალობის სერვისებთან (კონსულტაცია, გამოკვლევები, მედიკამენტები). თუმცა, ამის მიუხედავად, რესპონდენტთა მცირე რაოდენობამ (8.3%25) მიუთითა გარკვეულ პრობლემებზე, რომლებსაც ზოგჯერ აქვს ადგილი.
როგორც უკვე აღინიშნა, რესპონდენტთა უმრავლესობა დაზღვევის სერვისით ისედაც არ სარგებლობს, თუმცა, 10.5%25-მა განაცხადა, რომ ინფიცირებულობის გამო არ აქვს საშუალება ჩაერთოს სადაზღვევო პროგრამაში.
ზემოაღნიშნულიდან გამომდინარე შეგვიძლია დავასკვნათ:
აივ/შიდსით ინფიცირებულთა უმრავლესობა სოციალურად აქტიურია (დასაქმებულია, ან სურვილი აქვს, რომ დასაქმდეს);
მიუხედავად ამისა, დასაქმების პრობლემა და აქედან გამომდინარე არასაკმარისი ფინანსები, აგრეთვე, სამედიცინო დაზღვევის ხელმიუწვდომლობა კვლავ აქტუალურ თემებად რჩება.
 |
2.12 VIII. ირღვევა თუ არა აივ/შიდსით ინფიცირებულთა უფლებები?1 |
▲ზევით დაბრუნება |
იმის დასადგენად, თუ რეალურად რამდენად ირღვევა აივ/შიდსით ინფიცირებულთა უფლებები და რა წარმოდგენა აქვთ თავად რესპონდენტებს საკუთარი უფლებების შესახებ, გამოყენებულ იქნა დებულებების შეფასების სისტემა (ტესტირება), სადაც გამოკითხულ პირებს უნდა აღენიშნათ, ყოფილა თუ არა შემთხვევა, როდესაც მოხდა აივ/შიდსით ინფიცირებულთა უფლებების შემლახავი რომელიმე ქვემოთ ჩამოთვლილი ფაქტი:
1. გარშემომყოფებმა განსაჯეს მათი ინფიცირებულობის გამო;
2. უარი უთხრეს სამედიცინო მომსახურებაზე;
3. მედპერსონალმა ხელოვნურად გააჭიანურა აივ/ინფიცირებულთა სამედიცინო მომსახურება;
4. მედპერსონალმა დაარღვია კონფიდენციალურობის პრინციპი;
5. ინფიცირებულთა შესახებ ავრცელებდნენ ჭორებს მათი დაავადებიდან გამომდინარე.
მიღებული შედეგების მიხედვით ზოგადი სურათი ამგვარია:
რესპონდენტთა გამოკვეთილმა უმრავლესობამ (70.4%25) დააფიქსირა, რომ გარშემომყოფების (მედპერსონალის ჩათვლით) მხრიდან მათი უფლებები არასოდეს დარღვეულა (ყველა ჩამოთვლილ დებულებასთან მიმართებაში აღნიშნეს, რომ ამგვარი ფაქტი არასოდეს მომხდარა);
მიუხედავად ამისა, 26.6%25 მიუთითებს, რომ ჩამოთვლილთაგან მინიმუმ ერთ ფაქტს მაინც ჰქონდა ადგილი (ხშირად ან ზოგჯერ);
სულ 12 რესპონდენტი აღმოჩნდა ისეთი, ვინც ხუთივე პუნქტზე აღნიშნა, რომ ჩამოთვლილი ფაქტები ხშირად ან ზოგჯერ მომხდარა მის ცხოვრებაში;
უფლებების დარღვევის კონკრეტული შემთხვევების ანალიზისას, შედარებით მაღალი ხვედრითი წილი აღმოაჩნდა:
ჭორების გავრცელებას რესპონდენტთა ინფიცირებულობის შესახებ (18.1%25);
გარშემომყოფებისგან გაკიცხვას ინფიცირებულობის გამო (14.6%25).
აღსანიშნავია, რომ უფლებების დარღვევის ფაქტებთან დაკავშირებით სქესობრივ ჭრილში თითქმის არ გამოვლენილა განსხვავებები.
ტენდენცია თითქმის არ შეცვლილა ე.წ. „საკონტროლო შეკითხვების“ დასმის შემდეგაც: ყოფილა თუ არა შემთხვევა, როდესაც დაირღვა მათი (რესპონდენტების) უფლებები? და კონკრეტულად რომელი უფლება დაირღვა? აღმოჩნდა, რომ უფლებების დარღვევის შესახებ მიუთითებს დაახლოებით იგივე რაოდენობის რესპონდენტი - 22.6%25, ანუ 90 რესპონდენტი.
უფლებების დარღვევის კონკრეტულ ფაქტებში კვლავ გამოიკვეთა, რომ:
შედარებით მაღალი ხვედრითი წილი აქვს აივ/შიდსით ინფიცირებულობის შესახებ ინფორმაციის გავრცელებას;
შეურაცხყოფის მიყენებას ინფიცირებულობის გამო
როდესაც საუბარია აივ/ინფიცირებულთა უფლებების დარღვევაზე, არ შეიძლება ყურადღების მიღმა დარჩეს ის 7 რესპონდენტი, რომელთაც სამედიცინო პერსონალის მიერ უარი ეთქვათ მომსახურებაზე, ინფიცირებულობის გამო.
ფოკუს ჯგუფის ერთ-ერთმა მონაწილემ აღნიშნა, რომ „თუ პაციენტი ქირურგიულ ჩარევას საჭიროებს და ექიმისთვის ცნობილი გახდა, რომ ის (პაციენტი) აივ/ინციცირებულია, შესაძლებელია არ გაუკეთოს ოპერაცია“. |
იმ რესპონდენტებმა, რომელთაც მიუთითეს მათი უფლებების დარღვევის შესახებ, აღნიშნეს, რომ უფლებები ძირითადად დაირღვა მეზობლების/ნაცნობების და ექიმების მხრიდან. ოჯახის წევრებისა და სამსახურში კოლეგების მხრიდან უფლებების დარღვევას დაახლეობით თანაბარი ხვედრითი წილი აქვს.
მიმართეს თუ არა რესპონდენტებმა საკუთარი უფლებების დასაცავად რომელიმე ინსტანციას (ომბუდსმენის ოფისს; სამკურნალო დაწესებულების ადმინისტრაციას; სასამართლოს/პროკურატურას/პოლიციას; შრომის, ჯანმრთელობისა და სოციალური დაცვის სამინისტროს; ჟურნალისტებს/მედიას; არასამთავრობო ორგანიზაციებს)?
საკუთარი უფლებების დასაცავად რესპონდენტთა უმრავლესობას არ მიუმართავს არც ერთი ჩამოთვლილი ინსტანციისთვის (61.3%25). იმ რესპონდენტებმა, რომლებიც შეეცადნენ საკუთარი უფლებები დაეცვათ, ძირითადად მიმართეს შიდსისა და კლინიკური იმუნოლოგიის ცენტრს და არასამთავრობო ორგანიზაციებს. დავის რესპონდნტთა სასარგებლოდ ან არასასარგებლოდ გადაწყვეტის ფაქტები შემდეგნაირად გადანაწილდა: დაახლოებით მესამედი გადაწყდა რესპონდენტთა სასარგებლოდ (ყველა მიმართვა); ასევე დაახლოებით მესამედი აღნიშნავს, რომ დავა არცერთ შემთხვევაში მათ სასარგებლოდ არ გადაწყვეტილა, ხოლო 40%25 აღნიშნავს, რომ დავა მათ სასარგებლოდ მხოლოდ ზოგიერთ შემთხვევაში გადაწყდა.
იმ ფაქტის ასახსნელად, თუ რატომ არ მიმართეს ამა თუ იმ ინსტანციას, რესპონდენტებმა (61.3%25) ძირითადად ორი მიზეზი გამოკვეთეს:
არ ყოფილა პრობლემა ისეთი მნიშვნელოვანი, რომ ჩარევა გამხდარიყო საჭირო;
არ ჰქონდათ იმედი, რომ მათი უფლებები იქნებოდა დაცული.
აღსანიშნავია, რომ რესპონდენტთა გარკვეული ჯგუფისთვის (დაახლოებით 16%25 იმათგან, ვისი უფლებებიც დაირღვა) არაფორმალური გზებით პრობლემის მოგვარება კვლავ აქტუალურია. რესპონდნტთა ნაწილი კი, უბრალოდ არ ფლობს ინფორმაციას, თუ ვის უნდა მიმართოს უფლებების დარღვევის შემთხვევაში.
შეკითხვაზე: „ხომ არ ჩაუტარებიათ თქვენთვის აივ ტესტირება თქვენი თანხმობის გარეშე?“ აღმოჩნდა, რომ აივ ტესტირება რესპონდენტთა აბსოლუტურ უმრავლესობას (97.5%25) მათი თანხობით ჩაუტარდათ. (8 რესპონდენტმა (2%25) აღნიშნა, რომ აივ ტესტირება ჩატარდა მათი თანხმობის გარეშე), 2-მა ინფიცირებულმა მოცემულ შეკითხვას არ უპასუხა.2
მიუხედავად იმისა, რომ აივ/შიდსის პრობლემა საზოგადოებისთვის ახალი არ არის, ინფიცირებულთა უფლებების დაცვის საკითხში არსებობს სერიოზული ხარვეზები, რომლებიც არ უნდა დარჩეს ყურადღების მიღმა. აქ საკუთარი პასუხისმგებლობა აკისრიათ როგორც აივ/ინფიცირებულებს, ისე საზოგადოებას (განსაკუთრებით, საზოგადოების იმ ნაწილს, რომელთაც შეხება აქვთ ინფიცირებულებთან).
ერთი მხრივ, აივ/შიდსით ინფიცირებულების არცთუ უმნიშვნელო ნაწილი (საშუალოდ 23%25) მიუთითებს უფლებების დარღვევის ამა თუ იმ ფაქტზე, მაგრამ აღნიშნული ფაქტების აღმოსაფხვრელად ძირითად შემთხვევებში არაფერს მოიმოქმედებს საზოგადოებაში არსებული კლიშეების, ინფორმაცის ნაკლებობისა თუ პირადი ნიჰილიზმის ზეგავლენით.
მეორე მხრივ, საზოგადოების გარკვეული ნაწილი ინფიცირებულთა მიმართ ნეგატიური სტერეოტიპების ტყვეობაშია და არ ერიდება აივ/შიდსით ინფიცირებულთა გაკიცხვას/შეურაცხყოფას, ჭორების გავრცელებას და სხვ. ამგვარი ”მსუბუქი” დარღვევების გარდა, ადგილი აქვს ფაქტებს, რომლებიც აშკარად დისკრიმინაციული ხასიათისაა და დანაშაულის ნიშნებს ატარებს (ექიმების მიერ ინფიცირებულთა მომსახურებაზე უარის თქმა, სამსახურში მიღებაზე უარი/გათავისუფლება ინფიცირებულობის გამო და ა.შ.)
____________________
1. ამ თავისათვის დეტალური სტატისტიკური მონაცემები იხ. დანართში: დიაგრამები 8.1-8.9; ცხრილი 8.1
2. უნდა აღინიშნოს, რომ ასეთ შემთხვევბს ერთმნიშვნელოვნად კანონდარღვევად და ინფიცირებულთა უფლებების შელახვად ვერ ჩავთვლით. საქმე ისაა, რომ გამოკითხვა არ ითვალისიწნებდა იმ მიზეზების დადგენას, თუ რატომ ჩაუტარდათ ინფიცირებულებს ტესტირება მათი თანხმობის გარეშე. კანონმდებლობით არის გათვალისწინებული შემთხვევები, როდესაც აივ ტესტირება ნებაყოფლობითი არ არის: მაგ: დონორობა და
 |
2.13 IX. დასაქმება და კომუნიკაცია საზოგადოებასთან1 |
▲ზევით დაბრუნება |
__________________
1. ამ თავისათვის დეტალური სტატისტიკური მონაცემები იხ. დანართში: დიაგრამები 9.1-9.7; ცხრილები 9.1-9.5
 |
2.13.1 9.1. დასაქმება |
▲ზევით დაბრუნება |
გამოკითხვის შედეგებიდან გამომდინარე გაირკვა, რომ, აივ/შიდსის დიაგნოზის დასმის შემდგომ, დაუსაქმებელთა რაოდენობა რესპონდენტთა ნახევარს მცირედით აღემატება (დასაქმების მაჩვენებელი 10%25-ით ჩამორჩება უმუშევრობის მაჩვენებელს).
შეკითხვაზე, „რა იყო იმის მიზეზი, რომ არ გიმუშავიათ დიაგნოზის დასმის შემდგომ?“ დაუსაქმებელ რესპონდენტთა დიდმა მაწილმა (76.5%25) მიზეზად დაასახელა ფაქტი, რომ არც მანამდე ჰქონდათ სამუშაო. 14.3%25-მა (31 რესპონდენტი) სხვადასხვა მიზეზი მიუთითა: მუშაობის სურვილის დაკარგვა (6%25), შიში, რომ სამსახურში მისი ინფიცირებულობის შესახებ არ გაეგოთ (4.1%25) და სხვ.
ამავე ჯგუფის (დაუსაქმებელ) რესპონდენტთა ნახევარზე ოდნავ მეტს მუშაობის სურვილი აქვს. სურვილის არქონას აფიქსირებს 17%25. რესპონდენტთა მეოთხედს, სურვილის მიუხედავად, ფიზიკურად არ შეუძლია იმუშაოს.
დასაქმებული რესპონდენტების ძირითად ნაწილს სამსახურში არანაირი პრობლემა არ ექმნება აივ ინფიცირებულობის გამო: მუშაობის პროცესი ჩვეულებრივად მიმდინარეობს, ხოლო ნაწილი კი აღნიშნავს, რომ მათი ცხოვრების განსხვავებული რეჟიმი არ აისახება შესრულებული სამუშაოს ხარისხზე.
 |
2.13.2 9.2. აივ/შიდსით ინფიცირებულთა კომუნიკაცია სხვადასხვა ადამიანებთან |
▲ზევით დაბრუნება |
რესპონდენტები აღნიშნავენ, რომ მათ ძირითადად მეგობრული ან კეთილგანწყობილი ურთიერთობები აქვთ იმ ადამიანებთან, ვისთანაც უწევთ ურთიერთობა (ოჯახის წევრები, ნათესავები, მეზობლები, თანამშრომლები, შიდსის ცენტრის პერსონალი, სხვა სამედიცინო დაწესებულების პერსონალი, უცნობები). დადებითი ურთიერთობების მაჩვენებელები დაახლეობით თანაბარია როგორც იმ ადამიანთა ჯგუფთან, რომლებთანაც პაციენტები უპირატესად ემოციურ კავშირებს ამყარებენ (ოჯახის წევრები, მეზობლები, ნათესავები), ასევე შიდსისა და კლინიკური იმუნოლოგიის ცენტრის სამედიცინო პერსონალთან.
გამოკითხვის მიხედვით, რომელიმე ზემოთ დასახელებულ ჯგუფთან დაძაბულ ან კონფლიქტურ ურთიერთობაზე რესპონდენტთა მხოლოდ მცირე რაოდენობა მიუთითებს (ჯამში 61 რესპონდენტი). დაძაბული ურთიერთობის ყველაზე მაღალი მაჩვენებელი (11.3%25) სხვა სამედიცინო დაწესებულების მედპერსონალთან მიმართებაში გამოიკვეთა. ეს ჯგუფი გამოირჩევა, აგერთვე, „ნეიტრალური ურთიერთობის” თვალსაზრისითაც.
შედარებით შეზღუდულია აივ/შიდსით ინფიცირებულთა ურთიერთობები ისეთ ჯგუფთან, როგორიცაა - თანამშრომლები სამსახურში. ამ ჯგუფთან არ აქვს ურთიერთობა პაციენტთა 27.1%25-ს. ამას გარდა, რესპონდენტთა 17.3%25-მა აღნიშნული პუნქტის შეფასება გამოტოვა. (თუ გავითვალისწინებთ დაუსაქმებელ რესპონდენტთა მაღალ ხვედრით წილს, უნდა ვივარაუდოთ, რომ ამ ჯგუფსაც არა აქვს სამსახურებრივი ურთიერთობები). ეს კიდევ ერთხელ უსვამს ხაზს ინფიცირებულთა დაუსაქმებლობის პრობლემას.
არის თუ არა აივ/შიდსით ინფიცირება რესპონდენტთა დაძაბული/კონფლიქტური ურთიერთობის განმსაზღვრელი სხვადასხვა ჯგუფებთან?
როგორც კვლევამ აჩვენა:
იმ რესპონდენტების აბსოლუტური უმრავლესობა, ვინც აღნიშნა, რომ რომელიმე (ერთ, ან ერთზე მეტ) ჯგუფთან დაძაბული/კონფლიქტური ურთიერთობა აქვს (61 რესპონდენტი), ამგვარი ურთიერთობის მიზეზად ინფიცირებულობას ასახელებს.
საინტერესოა, რომ იმ 19 რესპონდენტიდან, ვინც აღნიშნა, რომ უცნობებთან საზოგადოებრივი თავშეყრის ადგილებში დაძაბული/კონფლიქტური ურთიერთობები აქვთ, 14-მა მუითითა, რომ ამგვარი ურთიერთობის მიზეზი მათი აივ/შიდსით ინფიცირებაა. შეიძლება ვივარაუდოთ, რომ ამ ჯგუფის რესპონდენტები თავად არიან ნეგატიური დამოკიდებულების მაპროვოცირებელნი საზოგადოებრივი თავშეყრის ადგილებში.
გამოკითხვის მონაცემები კიდევ ერთხელ ადასტურებს, რომ როგორც საზოგადოების, ასევე თავად აივ/ინფიცირებულების ნაწილს გააჩნიათ გარკვეული ფსიქოლოგიური ბარიერები აღნიშნულ დაავადებასთან მიმართებაში.
თვისებრივმა კვლევამ (ფოკუს ჯგუფები) აჩვენა, რომ პაციენტებს დიდი სურვილი აქვთ იცხოვრონ აქტიური საზოგადოებრივი ცხოვრებით, თუმცა სტერეოტპების გამო თავს დათრგუნულად გრძნობენ. „ყოფილა შემთხვევა, ადამიანს უთქვამს, მერჩივნა ონკოლოგიური დიაგნოზი დაგესვათ, ვიდრე შიდსის. არადა, შიდსის დიაგნოზით უფრო კმაყოფილი უნდა იყოს, რადგან სიცოცხლის მეტი შანსი აქვს“. „როდესაც ახლობლები/გარშემომყოფები იგებენ, რომ შიდსი არ გადადის საყოფაცხოვრებო ნივთებით, უფრო უმძაფრდებათ პალიატიური პაციენტის მოვლის სურვილი“. - აცხადებდნენ ფოკუს ჯგუფის მონაწილეები. |
გამოკითხვამ კიდევ ერთი საინტერესო შედეგი აჩვენა: აივ/შიდსით ინფიცირების შესახებ დიაგნოზის დასმის შემდგომ რესპონდენტები ამჯობინებენ არ დარჩნენ „ჩაკეტილი” საკუთარ პრობლემასთან და სხვა ადამიანსაც აცნობონ ინფიცირების შესახებ. ასეთი ადამიანები ძირითადად პირველადი ჯგუფის, კერძოდ, ოჯახის წევრები არიან (რესპონდენტთა 53%25 აღნიშნავს, რომ ოჯახის წევრებმა იციან მათი ინფიცირებულობის შესახებ). რესპონდენტთა მხოლოდ მცირე რაოდენობა (7.5%25) მიუთითებს, რომ მათ გარდა არავის აქვს ინფორმაცია მათი ინფიცირების შესახებ.
აივ/შიდსით ინფიცირების შესახებ ინფორმაციის დაფარვისა თუ სხვა პირისთვის გამხელის თვალსაზრისით, სქესობრივ ჭრილში მნიშვნელოვანი განსხვავებები არ გამოვლენილა.
როგორია, თავად რესპონდენტთა აზრით, საზოგადოების დამოკიდებულება აივ/შიდსით ინფიცირებულთა მიმართ?
რესპონდენტთა მიერ საზოგადოების დამოკიდებულების აღქმა აივ/შიდსით ინფიცირებულთა მიმართ წინააღმდეგობრივია: დაახლოებით თანაბარი ხვედრითი წილი აქვთ როგორც პოზიციას, რომ „საზოგადოება ცდილობს დახმარებას“ (28.4%25), ასევე ამოსაზრებას, რომ „საზოგადოება არაკეთილგანწყობილია აივ/შიდსით დაავადებულთა მიმართ“ (27.4%25). მას მცირედით ჩამორჩება საზოგადოების მხრიდან ე.წ. „პასიური თანაგრძნობის“ ხაზგასმა, ხოლო საზოგადოების გულგრილობის შესახებ 17.8%25 მიუთითებს.
მსგავსი წინააღმდეგობრივი ტენდენცია შეინიშნება, როდესაც რესპონდენტები აფასებენ საკუთარ განწყობებს/სულიერ მდგომარეობას მას შემდეგ, რაც მათთვის ცნობილი გახდა აივ/შიდსით ინფიცირების შესახებ: ოპტიმისტური და პესიმისტური განწყობების მაჩვენებლები ერთმანეთს უახლოვდება (შესაბამისად, 27.4%25 და 23.6%25), დაახლეობით თანაბარი მაჩვენებლები აქვთ, აგრეთვე, სიმშვიდესა და მშოთვარე მდგომარეობას. 11.8%25-ს გაუჭირდა პასუხის გაცემა. როგორც ჩანს, საზოგადოებრივ განწყობებზე საუბრისას, აივ/შიდსით ინფიცირებულები საკუთარი განწყობების პროექციას ახდენენ.
შევეცადეთ გაგვერკვია, თუ რესპონდენტთა განწყობებთან/სულიერ მდგომარეობასთან რამდენადაა კორელაციაში შემდეგი ორი ფაქტორი: რელიგიური განწყობა და დასაქმება.
რესპონდენტთა ძირითადი ნაწილის რელიგიურობის გამო შეგვიძლია ვისაუბროთ რელიგიური ფაქტორის მხოლოდ ზოგადი ზეგავლენის შესახებ. თუმცა თუ ავიღებთ არარელიგიურთა ჯგუფს, ჩამოთვლილ პასუხის ვარიანტებში პესიმისტური/მშფოთვარე განწყობის მქონე რესპონდენტთა ხვედრითი წილი აღემატება პოზიტიურად განწყობილთა ხვედრით წილს.
დასაქმება გარკვეულ გავლენას ახდენს იმ პოზიციაზე, რასაც რესპონდენტი აფიქსირებს ოპტიმიზმი-პესიმიზმის და სიმშვიდე-შფოთის კონტინუუმზე. დასაქმებულ რესპონდენტებს შორის საერთო ჯამში ოპტიმისტურად/სიმშვიდით განწყობილთა რაოდენობა აღემატება პესიმისტურად/მშფოთვარედ განწყობილთა რაოდენობას. ნეიტრალურად განწყობილთა რაოდენობა დაახლოებით თანაბარია.
აღნიშნული ფაქტი კიდევ ერთხელ ცხადყოფს, რომ აივ/შიდსით ინფიცირებულთათვის (მათი ფსიქოლოგიური მდგომარეობისათვის) ძალზე მნიშვნელოვანია იცხოვროს სრულფასოვანი ცხოვრებით და იყოს დასაქმებული.
 |
2.14 დანართი |
▲ზევით დაბრუნება |
დემოგრაფია
დიაგრამა D1
სქესი

დიაგრამა D2
ასაკი

დიაგრამა D3
ოჯახური მდგომარეობა
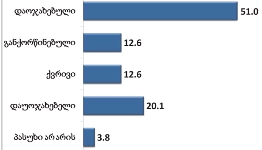
დიაგრამა D4
განათლება
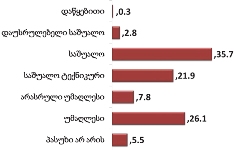
დიაგრამა D5
ძირითადი საქმიანობა

დიაგრამა D6
როგორია თქვენი მიმართება რელიგიურობასთან?
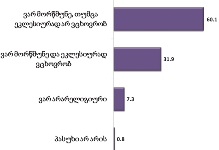
დიაგრამა D7
როგორია თქვენი ოჯახის მატერიალური მდგომარეობა?

ცხრილი D1
არის თუ არა ამჟამად აივ/შიდსის |
როგორია თქვენი ოჯახის მატერიალური |
ჯამი |
|||||
|
ძალიან |
დაბალი |
საშუალო |
მაღალი |
პასუხი |
%25 |
|
|
%25 |
%25 |
%25 |
%25 |
%25 |
|
|
შიდსის ცენტრის |
ხელმისაწვდომია |
100.0 |
96.1 |
98.0 |
100.0 |
66.7 |
97.7 |
|
არ არის |
|
2.0 |
1.0 |
|
|
1.0 |
|
არ მჭირდება ეს |
|
1.0 |
1.0 |
|
33.3 |
1.0 |
|
პასუხი არ არის |
|
1.0 |
|
|
|
0.3 |
ამბულატორიული |
ხელმისაწვდომია |
98.4 |
94.1 |
97.0 |
100.0 |
66.7 |
96.5 |
|
არ არის |
|
2.0 |
2.0 |
|
|
1.5 |
|
არ მჭირდება ეს |
1.6 |
2.9 |
1.0 |
|
33.3 |
1.8 |
|
პასუხი არ არის |
|
1.0 |
|
|
|
0.3 |
ქიმიოთერაპია |
ხელმისაწვდომია |
29.7 |
2.0 |
4.4 |
|
|
7.5 |
|
არ არის |
6.3 |
1.0 |
1.5 |
|
|
2.0 |
|
არ მჭირდება ეს |
64.1 |
96.1 |
94.1 |
100.0 |
100.0 |
90.2 |
|
პასუხი არ არის |
|
1.0 |
|
|
|
0.3 |
სხივური |
ხელმისაწვდომია |
32.8 |
2.0 |
3.9 |
|
|
7.8 |
|
არ არის |
|
2.0 |
2.5 |
|
|
1.8 |
|
არ მჭირდება ეს |
67.2 |
95.1 |
93.6 |
100. |
100. |
90.2 |
|
პასუხი არ არის |
|
1.0 |
|
|
|
0.3 |
სტაციონარში |
ხელმისაწვდომია |
84.4 |
58.8 |
64.5 |
50.0 |
6.7 |
65.3 |
|
არ არის |
1.6 |
3.9 |
2.5 |
|
|
2.5 |
|
არ მჭირდება ეს |
4.1 |
36.3 |
33.0 |
50.0 |
33.3 |
31.9 |
|
პასუხი არ არის |
|
1.0 |
|
|
|
0.3 |
მედიკამენტები |
ხელმისაწვდომია |
90.6 |
80.4 |
81.8 |
73.1 |
66.7 |
82.2 |
|
არ არის |
|
2.9 |
1.0 |
|
|
1.3 |
|
არ მჭირდება ეს |
9.4 |
15.7 |
17.2 |
26.9 |
33.3 |
16.3 |
|
პასუხი არ არის |
|
1.0 |
|
|
|
0.3 |
სამედიცინო |
ხელმისაწვდომია |
79.7 |
43.1 |
48.8 |
26.9 |
66.7 |
51.0 |
|
არ არის ხელმისაწვდომი |
|
3.9 |
2.5 |
|
|
2.3 |
|
არ მჭირდება ეს მომსახურება |
20.3 |
52.0 |
48.8 |
73.1 |
33.3 |
46.5 |
|
პასუხი არ არის |
|
1.0 |
|
|
|
0.3 |
- ფსიქოლოგის მომსახურება |
ხელმისაწვდომია |
45.3 |
42.2 |
46.8 |
38.5 |
|
44.5 |
|
არ არის ხელმისაწვდომი |
10.9 |
22.5 |
8.4 |
7.7 |
66.7 |
12.8 |
|
არ მჭირდება ეს მომსახურება |
3.8 |
34.3 |
44.8 |
53.8 |
33.3 |
42.5 |
|
პასუხი არ არის |
|
1.0 |
|
|
|
0.3 |
ცხრილი D2
|
რესპოდენტის სქესი |
რამდენი წელი |
ჯამი |
|||||
|
მდედრობითი |
მამრობითი |
7-33 |
34-39 |
40-45 |
46-65 წლის |
%25 |
|
|
%25 |
%25 |
%25 |
%25 |
%25 |
%25 |
|
|
აივ/შიდსის რომელ სტადიაზე იმყოფებით? |
პირველი |
16.8
|
15.9 |
32.3 |
12.7 |
12.8 |
9.8 |
17.2 |
|
მეორეზე |
22.4 |
23.0 |
26.3 |
27.5 |
23.4 |
14.6 |
23.3 |
|
მესამეზე |
50.3 |
53.1 |
36.4 |
52.0 |
53.2 |
61.0 |
50.1 |
|
არ |
10.6 |
8.0 |
5.1 |
7.8 |
10.6 |
14.6 |
9.3 |
I. პაციენტთა სოციალური და სამედიცინო პროფილის ზოგიერთი დეტალი
დიაგრამა 1.1
რამდენი ხანია, რაც ინფიცირებული ხართ აივ/შიდსით?
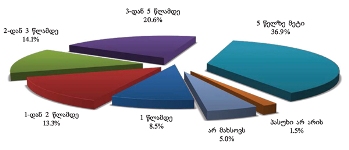
ცხრილი 1
|
რამდენი ხანია, რაც ინფიცირებული ხართ აივ/შიდსით? |
|||||||
|
1 |
1-დან 2 |
2-დან 3 |
3-დან 5 |
5 |
არ |
პასუხი |
|
|
%25 |
%25 |
%25 |
%25 |
%25 |
%25 |
%25 |
|
აივ/შიდსის |
პირველზე |
38.2 |
30.2 |
19.6 |
15.9 |
8.2 |
|
100.0 |
|
მეორეზე |
20.6 |
34.0 |
28.6 |
28.0 |
15.0 |
15.0 |
|
|
მესამეზე |
23.5 |
32.1 |
42.9 |
46.3 |
70.1 |
55.0 |
|
|
არ |
17.6 |
3.8 |
8.9 |
9.8 |
6.8 |
30.0 |
|
დიაგრამა 1.2
ვინ გირჩიათ შიდსზე ანალიზის გაკეთება?
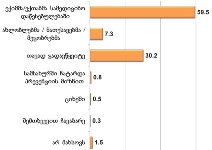
დიაგრამა 1.3
რამდენ ხანში მიიღეთ ინფორმაცია თქვენი
დიაგნოზის შესახებ?
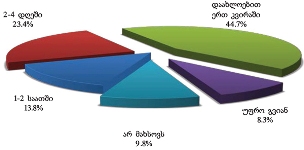
დიაგრამა 1.4
თუ აკითხავთ სხვა სამედიცინო დაწესებულებას,
აცნობებთ თუ არა სამედიცინო პერსონალს
თქვენი ინფიცირებულობის შესახებ?
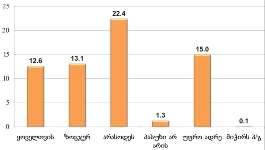
დიაგრამა 1.5
როგორ მოგექცათ სამედიცინო პერსონალი,
როდესაც აცნობეთ თქვენი ინფიცირებულობის შესახებ?
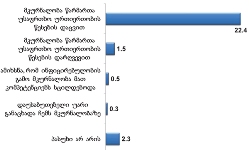
II. აივ/შიდსის საწინააღმდეგო მკურნალობა
ცხრილი 2.1
|
დანიშნული გაქვთ თუ არა ექიმის მიერ აივ/შიდსის |
||||||
|
დიახ, |
დიახ, |
დიახ, |
დიახ, |
ჯერჯე- |
სულ |
|
|
%25 |
%25 |
%25 |
%25 |
%25 |
%25 |
|
აივ/შიდსის |
პირველზე |
13.7 |
14.3 |
|
25.0 |
40.7 |
17.8 |
|
მეორეზე |
24.7 |
9.5 |
|
25.0 |
49.2 |
22.4 |
|
მესამეზე |
52.7 |
66.7 |
83.3 |
25.0 |
1.7 |
50.5 |
|
არ |
8.8 |
9.5 |
16.7 |
250 |
8.5 |
9.3 |
დიაგრამა 2.1
კონკრეტულად ვინ არის ჩართული თქვენი
შიდსის საწინააღმდეგო მკურნალობის პროცესში?
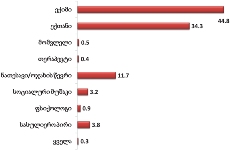
დიაგრამა 2.2
კონკრეტულად ვინ არის ჩართული თქვენი
შიდსის საწინააღმდეგო მკურნალობის პროცესში?

დანიშნული გაქვთ თუ არა ექიმის მიერ აივ/შიდსის
საწინააღმდეგო მკურნალობა?
დიაგრამა 2.3
კონკრეტულად ვინ არის ჩართული თქვენი
შიდსის საწინააღმდეგო მკურნალობის პროცესში?

თქვენს გარდა კიდევ ვინ იცის იმის შესახებ,
რომ აივ ინფიცირებული ხართ?
დიაგრამა 2.4
რამდენად კმაყოფილი ხართ ბოლო 12
თვის განმავლობაში თქვენი აივ/შიდსის
საწინააღმდეგო მკურნალობის მიმდინარეობისას

შენიშვნა: შეფასება განხორციელდა 5 ქულიან სკალაზე, სადაც „+2“ აღნიშნავდა „ძალზე კმაყოფილს“, ხოლო „-2“ - „ძალზე უკმაყოფილოს“. სკალის ნეიტრალური პუნქტია „0“. მონაცემები „0“-ზე ზემოთ შეესაბამება ნეიტრალურზე მაღალი შეფასების ველს, ხოლო „0“-ზე ქვემოთ - ნეიტრალურზე დაბალი შეფასების ველს.
დიაგრამა 2.5
რა სახის მკურნალობა სჭირდებათ
აივ/შიდსით ინფიცირებულებს?
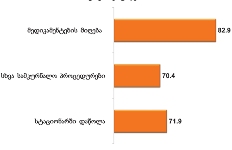
დიაგრამა 2.6
ხომ არ ყოფილა შემთხვევა, როდესაც
მკურნალობა/მედიკამენტების მიღება შეწყვიტეთ
თვითნებურად, ექიმთან შეთანხმების გარეშე?

ცხრილი 2.2
|
ხომ არ ყოფილა შემთხვევა, როდესაც მკურნალობა/მედიკამენტების მიღება შეწყვიტეთ თვითნებურად, ექიმთან შეთანხმების გარეშე? |
|||
|
დიახ |
არა |
სულ |
|
თუ აკითხავთ სხვა სამედიცინო დაწესებულებას, აცნობებთ თუ არა სამედიცინო პერსონალს თქვენი ინფიცირებულობის შესახებ? |
ყოველთვის |
15.6%25 |
34.5%25 |
29.2%25 |
|
ზოგჯერ |
28.9%25 |
28.4%25 |
28.6%25 |
|
არასოდეს |
53.3%25 |
35.3%25 |
40.4%25 |
|
პასუხი არ არის |
2.2%25 |
1.7%25 |
1.9%25 |
სულ |
100.0%25 |
100.0%25 |
100.0%25 |
|
დიაგრამა 2.7
ზოგადად, გეხმარებათ თუ არა ჩატარებული
მკურნალობა ცხოვრების ხარისხის გაუმჯობესებაში?
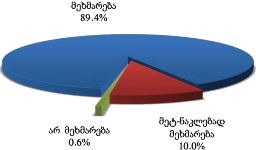
III. პალიატიური მზრუნველობის შესახებ ინფორმირებულობა
დიაგრამა 3.1
გაქვთ თუ არა ინფორმაცია პალიატიური
მზრუნველობის შესახებ?

დიაგრამა 3.2
საიდან/რა წყაროებით მიიღეთ ინფორმაცია
პალიატიური მზრუნველობის შესახებ?
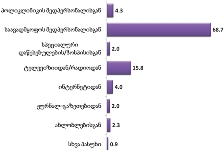
დიაგრამა 3.3
რომელი დებულება შეესაბამება პალიატიურ მზრუნველობას?
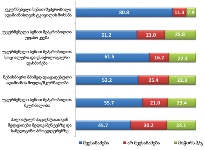
ცხრილი 3.1
|
მაქვს |
მაქვს |
|
|
%25 |
%25 |
|
შეესაბამება თუ არა პალიატიურ |
შეესაბამება |
88.2 |
69.0 |
|
არ |
6.2 |
19.5 |
|
მიჭირს პ/გ |
5.6 |
11.5 |
ჯამი |
100 |
100 |
|
შეესაბამება თუ არა პალიატიურ |
შეესაბამება |
56.2 |
43.4 |
|
არ |
24.2 |
21.2 |
|
მიჭირს პ/გ |
19.7 |
35.4 |
ჯამი |
100 |
100 |
|
შეესაბამება თუ არა პალიატიურ |
შეესაბამება |
59.6 |
64.6 |
|
არ |
20.8 |
8.8 |
|
მიჭირს პ/გ |
19.7 |
26.5 |
ჯამი |
100 |
100 |
|
შეესაბამება თუ არა პალიატიურ |
შეესაბამება |
48.9 |
57.5 |
|
არ |
29.8 |
18.6 |
|
მიჭირს პ/გ |
21.3 |
23.9 |
ჯამი |
100 |
100 |
|
შეესაბამება თუ არა პალიატიურ |
შეესაბამება |
57.9 |
52.2 |
|
არ |
24.2 |
15.9 |
|
მიჭირს პ/გ |
18.0 |
31.9 |
ჯამი |
100 |
100 |
|
შეესაბამება თუ არა პალიატიურ |
შეესაბამება |
54.5 |
31.9 |
|
არ |
25.8 |
37.2 |
|
მიჭირს პ/გ |
19.7 |
31.0 |
ჯამი |
100 |
38.8 |
|
IV. ხელმისაწვდომობა სხვადასხვა სერვისებზე
დიაგრამა 4.1
არის თუ არა ამჟამად აივ/შიდსის საწინააღმდეგო
მკურნალობისას ხელმისაწვდომი

შენიშვნა: მონაცემები დათვლილია იმ რესპონდენტებისგან, ვისაც ესა თუ ის მომსახურება ჭირდება
დიაგრამა 4.2
არის თუ არა ამჟამად აივ/შიდსის საწინააღმდეგო
მკურნალობისას ხელმისაწვდომი?
(არ მჭირდება ეს მომსახურება)

შენიშვნა: მონაცემები დათვლილია იმ რესპონდენტებისგან, ვისაც ესა თუ ის მომსახურება არ ჭირდება
დიაგრამა 4.3
ერთი სერვისი მაინც არ არის ხელმისაწვდომი
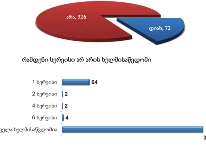
შენიშვნა: აღნიშნულ დიაგრამაზე მოცემულია რესპონდენტთა რაოდენობები
დიაგრამა 4.4
რამდენად კმაყოფილი ხართ აივ/შიდსის
საწინააღმდეგო მკურნალობისას:
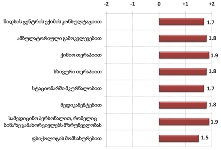
შენიშვნა1: შეფასება განხორციელდა 5 ქულიან სკალაზე, სადაც „+2“ აღნიშნავდა „ძალზე კმაყოფილს“, ხოლო „-2“ - „ძალზე უკმაყოფილოს“. სკალის ნეიტრალური პუნქტია „0“. მონაცემები „0“-ზე ზემოთ შეესაბამება ნეიტრალურზე მაღალი შეფასების ველს, ხოლო „0“-ზე ქვემოთ - ნეიტრალურზე დაბალი შეფასების ველს.
შენიშვნა 2: მონაცემები დათვლილია იმ რესპონდენტთაგან, ვისაც აღნიშნული მომსახურებები ჭირდებათ/დაჭირდათ
დიაგრამა 4.5
რა არის იმის მიზეზი, რომ მკურნალობის ზემოთ
ჩამოთვლილი კომპონენტებიდან რომელიმე ამჟამად
თქვენთვის მეტ-ნაკლებად ან საერთოდ არ არის ხელმისაწვდომი?

შენიშვნა 1: მონაცემები დათვლილია იმ რესპონდეტთაგან, ვინც აღნიშნა, რომ ერთ-ერთი სერვისი მაინც არ არის ხელმისაწვდომი (სულ 72 რესპონდენტი)
შენიშვნა 2: აღნიშნულ შეკითხვაზე რესპონდენტებს ჰქონდათ საშუალება დაეფიქსირებინათ ერთზე მეტი პასუხი, ამიტომ მათი ჯამი აღემატება 72-ს (იმ რესპონდენტების რაოდენობას, ვისაც მოცემულ შეკითხვაზე უნდა ეპასუხა.)
V. ჯანმრთელობის დაზღვევა
დიაგრამა 5.1
სარგებლობთ თუ არა ჯანმრთელობის დაზღვევით?

დიაგრამა 5.2
კმაყოფილი ხართ თუ არა ჯანმრთელობის
დაზღვევის პაკეტის პირობებით?

დიაგრამა 5.3
სამედიცინო სადაზღვევო პაკეტის
პირობებით უკმაყოფილების მიზეზები
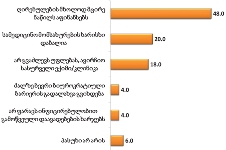
შენიშვნა: რესპონდენტებს ჰქონდათ ერთზე მეტი პასუხის არჩევის შესაძლებლობა
ცხრილი 5.1
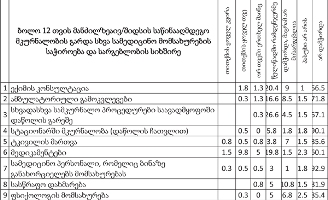
დიაგრამა 5.4
რამდენი მომსახურება დაჭირდა

დიაგრამა 5.5
![]()
თუ ზემოთ ჩამოთვლილთაგან რომელიმე სამედიცინო მომსახურება დაგჭირდათ ბოლო 12 თვის განმავლობაში, მაგრამ არ ისარგებლეთ ამ მომსახურებით, რა იყო ამის მიზეზი?
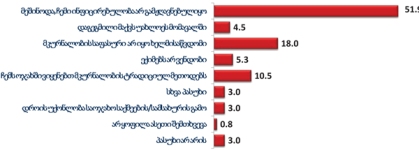
VI. პაციენტების დამოკიდებულება კანონმდებლობასა
და სასამართლოს მიმართ, უფლებები და მდგომარეობა
დიაგრამა 6.1
იცნობთ თუ არა კანონს აივ
ინფექცია/შიდსის შესახებ?
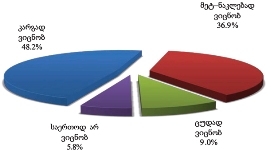
დიაგრამა 6.2
ქვემოთ ჩამოთვლილთაგან რომელ პოზიციას
ეთანხმებით აივ/შიდსის შესახებ კანონმდებლობასთან
დაკავშირებით?
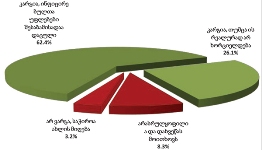
დიაგრამა 6.3
რამდენად ხართ ინფორმირებული თქვენი
როგორც აივ /შიდსით ინფიცირებულის
უფლებებისა და მოვალეობების შესახებ?
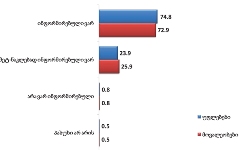
ცხრილი 6.1
შეაფასეთ დებულებების |
სწორია |
არ არის |
პასუხი არ |
არ ვიცი |
აივ/შიდსით ინფიცირებულს |
67.1 |
22.6 |
0.5 |
9.8 |
დამქირავებელს უფლება აქვს |
1.8 |
93 |
0.5 |
4.7 |
აივ/შიდსით ინფიცირებულის |
67.8 |
27.9 |
0.5 |
3.8 |
თუ აივ/შიდსით |
10.3 |
73.1 |
0.5 |
16.1 |
აივ/შიდსით ინფიცირებული |
95.2 |
1.8 |
0.5 |
2.5 |
აივ/შიდსით ინფიცირებული |
79.9 |
15.8 |
0.5 |
3.8 |
ქალმა, რომელმაც იცის, რომ |
23.6 |
50.3 |
0.5 |
25.6 |
მშობელმა სკოლის |
6.3 |
75.6 |
0.5 |
17.6 |
ცხრილი 6.2
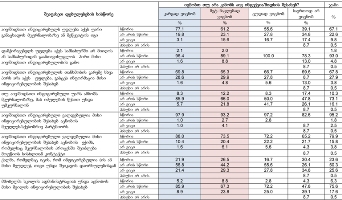
ცხრილი 6.3
ხშირად ყოფლა თუ არა შემთხვევა, როდესაც |
შეაფასეთ დებულებების სისწორე - |
ჯამი |
|||
|
სწორია |
არ არის |
არ ვიცი |
%25 |
|
|
%25 |
%25 |
%25 |
|
|
გარშემომყოფებმა |
ხშირად |
7.4 |
4.5 |
6.7 |
6.5 |
|
ზოგჯერ |
15.2 |
10.8 |
33.3 |
14.6 |
|
არასოდეს |
77.4 |
84.7 |
60.0 |
78.4 |
|
ასუხი არ |
|
|
|
0.5 |
თქვენს შესახებ |
ხშირად |
5.9 |
9.0 |
6.7 |
6.8 |
|
ზოგჯერ |
22.2 |
6.3 |
33.3 |
18.1 |
|
არასოდეს |
71.9 |
84.7 |
60.0 |
74.6 |
|
ასუხი არ |
|
|
|
0.5 |
VII. სხვადასხვა დაწესებულებების შეფასება
აივ ინფექციასთან ბრძოლის თვალსაზრისით
დიაგრამა 7.1
როგორ აფასებთ ... საქმიანობას აივ ინფექციასთან
ბრძოლის თვალსაზრისით?

შენიშვნა: შეფასება განხორციელდა 5 ქულიან სკალაზე, სადაც „+2“ აღნიშნავდა „ძალზე დადებითს“, ხოლო „-2“ - „ძალზე უარყოფითს“. სკალის ნეიტრალური პუნქტია „0“. მონაცემები „0“-ზე ქვემოთ შეესაბამება ნეიტრალურზე დაბალი შეფასების ველს, ხოლო „0“-ზე მაღლა - ნეიტრალურზე მაღალი შეფასების ველს.
VIII. ირღვევა თუ არა აივ/შიდსით ინფიცირებულთა უფლებები
დიაგრამა 8.1
ხშირად ყოფილა თუ არა შემთხვევა, როდესაც:
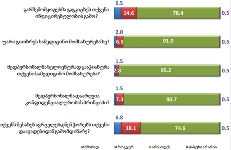
დიაგრამა 8.2
ხშირად ყოფილა თუ არა შემთხვევა, როდესაც:
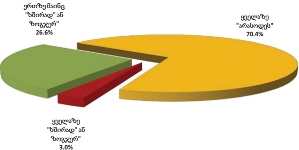
დიაგრამა 8.3
თქვენი ინფიცირებულობის პერიოდში
ყოფილა თუ არა შემთხვევა, როდესაც
დაირღვა თქვენი უფლებები?
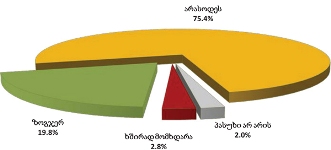
დიაგრამა 8.4
კონკრეტულად, რომელი უფლება დაირღვა
თქვენი როგორც აივ/შიდსით ინფიცირებულის?
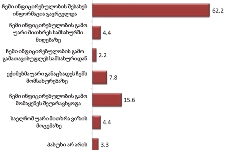
შენიშვნა: მონაცემები დათვლილია იმ რესპონდენტთაგან, ვინც უპასუხა, რომ მისი უფლება დაირღვა (ხშირად ან ზოგჯერ)
დიაგრამა 8.5
ვინ დაარღვია თქვენი უფლებები?
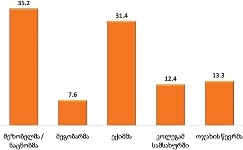
შენიშვნა: მონაცემები დათვლილია იმ რესპონდენტთაგან, ვინც უპასუხა, რომ მისი უფლება დაირღვა (ხშირად ან ზოგჯერ)
დიაგრამა 8.6
ვის მიმართეთ თქვენი უფლებების დასაცავად?
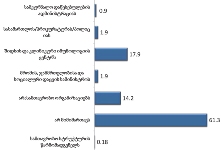
შენიშვნა: მონაცემები დათვლილია იმ რესპონდენტთაგან, ვინც უპასუხა, რომ მისი უფლება დაირღვა (ხშირად ან ზოგჯერ)
დიაგრამა 8.7
თქვენთვის სასარგებლოდ გადაწყდა თუ არა
ის საკითხი, რის გამოც მიმართეთ
ამა თუ იმ ინსტანციას?
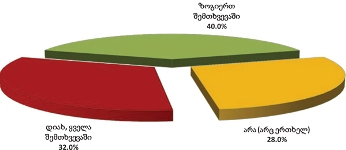
შენიშვნა: მონაცემები დათვლილია იმ რესპონდენტთაგან, ვინც უპასუხა, რომ საკუთარი უფლებების დასაცავად მიმართა ამა თუ იმ ინსტანციას
დიაგრამა 8.8
რატომ არ მიმართეთ ამა თუ იმ ინსტანციას?
შენიშვნა: მონაცემები დათვლილია იმ რესპონდენტთაგან, ვინც უპასუხა, რომ საკუთარი უფლებების დასაცავად არ მიუმართავს არცერთი ინსტანციისთვის
ცხრილი 8.1
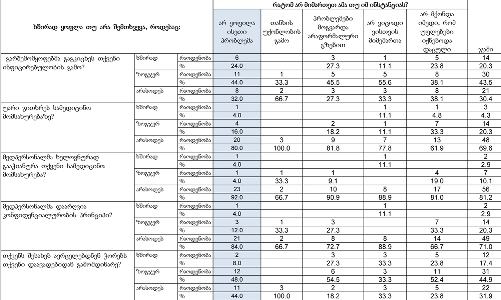
დიაგრამა 8.9
ხომ არ ჩაუტარებიათ თქვენთვის აივ
ტესტირება თქვენი თანხმობის გარეშე?
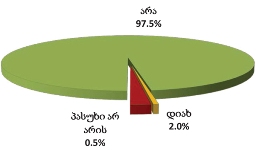
IX. კომუნიკაცია და კულტურული სტერეოტიპები
დიაგრამა 9.1
გიმუშავიათ თუ არა მას შემდეგ,
რაც დაგისვეს აივ/შიდსის დიაგნოზი ?

დიაგრამა 9.2
რა იყო იმის მიზეზი, რომ არ გიმუშავიათ
დიაგნოზის დასმის შემდგომ?
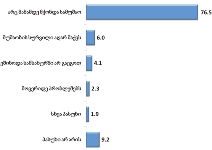
შენიშვნა: მონაცემები დათვლილია იმ რესპონდენტთაგან, ვინც აღნიშნა, რომ არ არის დასაქმებული.
დიაგრამა 9.3
გაქვთ თუ არა ახლა მუშაობის სურვილი?
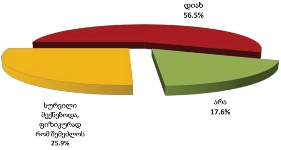
შენიშვნა: მონაცემები დათვლილია იმ რესპონდენტთაგან, ვინც აღნიშნა, რომ არ არის დასაქმებული.
დიაგრამა 9.4
ხომ არ შეგქმნიათ რაიმე პრობლემა
სამსახურში / მუშაობის პროცესში?
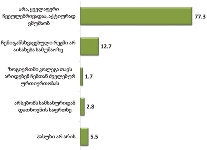
შენიშვნა: მონაცემები დათვლილია იმ რესპონდენტთაგან, ვინც აღნიშნა, რომ დასაქმებულია
დიაგრამა 9.5
გექმნებათ თუ არა მკურნალობის
პროცესში რაიმე პრობლემა?
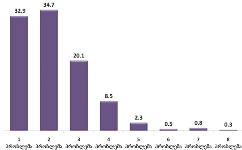
ცხრილი 9.1
გექმნებათ თუ არა მკურნალობის პროცესში შემდეგი პრობლემა |
ხშირად |
ზოგჯერ |
არასოდეს |
პასუხი |
არ |
ვერ ვახერხებ მკურნალობის |
1.3 |
15.6 |
69.1 |
13.2 |
0.8 |
შიდსის ცენტრის ექიმებისგან ვერ |
0.8 |
7.5 |
82.9 |
8.8 |
0 |
დროულად არ მიტარდება |
0.3 |
13.8 |
81.2 |
4.7 |
0 |
არ მაქვს საკმარისი ფინანსები |
17.1 |
22.4 |
38.7 |
20.5 |
1.3 |
ჩემი ინფიცირებულობის გამო |
3.5 |
7 |
53.3 |
30.9 |
5.3 |
დიაგრამა 9.6
გექმნებათ თუ არა მკურნალობის პროცესში
შემდეგი პრობლემა - სადაზღვევო პაკეტი
არ ფარავს ჩემი ინფიცირებულობით გამოწვეული
დაავადებების მკურნალობის ხარჯებს
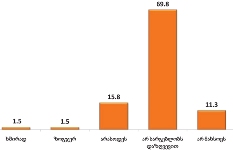
დიაგრამა 9.7
თქვენს გარდა კიდევ ვინ იცის იმის შესახებ,
რომ აივ ინფიცირებული ხართ?

ცხრილი 9.2
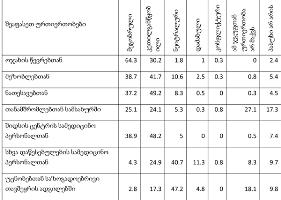
ცხრილი 9.3
|
გაქვთ დაძაბული ან |
საერთო |
||
|
დიახ |
არა |
%25 |
|
|
%25 |
%25 |
|
|
ეს დაძაბული ურთიერთობა |
0 |
|
100.0 |
84.7 |
|
1 |
91.8 |
|
14.1 |
|
2 |
8.2 |
|
1.3 |
ცხრილი 9.4
უცნობებთან საზოგადოებრივი თავშეყრის ადგილებში |
||
|
რაოდენობა |
%25 |
დიახ |
14 7 |
3.7 |
ნაწილობრივ |
4 |
21.1 |
არა |
1 |
5.3 |
ჯამი |
19 |
100 |
დიაგრამა 9.8
თქვენი აზრით, როგორია საზოგადოების
დამოკიდებულება აივ/შიდსით
ინფიცირებულთა მიმართ?
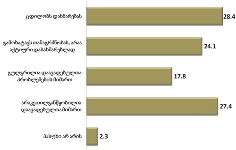
ცხრილი 9.5
|
როგორია თქვენი მიმართება რელიგიურობასთან? |
ჯამი |
||||
|
ვარ |
ვარ |
ვარ |
პასუ |
%25 |
|
|
%25 |
%25 |
%25 |
%25 |
|
|
როგორ შეაფასებდით თქვენს სულიერ/ფსიქიკ ურ მდგომარეობას მას შემდეგ, რაც გაიგეთ, რომ აივ/ინფიცირებ ული ხართ? |
გავხდი უფრო მშვიდი და გაწონასწორებული |
11.3 |
21.3 |
6.9 |
|
14.1 |
|
ოპტიმისტურად განვეწყვე |
30.1 |
24.4 |
20.7 |
|
27.4 |
|
არაფერი შეცვლილა ჩემს სულიერ/ფსიქიკურ მდგომარეობაში |
7.9 |
6.3 |
10.3 |
|
7.5 |
|
პესიმისტურად განვეწყვე/გავხდი გულჩათხრობილი |
20.9 |
24.4 |
44.8 |
|
23.6 |
|
გავხდი უფრო მშფოთვარე/აგრესიული/დე პრესიული |
16.7 |
4.2 |
10.3 |
33.3 |
15.6 |
|
მიჭირს პასუხის გაცემა |
13.0 |
9.4 |
6.9 |
66.7 |
11.8 |
ცხრილი 9.6