|
|
მთავარი - ბიბლიოთეკის შესახებ - ელ.რესურსები |
 |
წამალდამოკიდებულების მკურნალობის შეფასება საქართველოში |
|
|
| საბიბლიოთეკო ჩანაწერი: |
| თემატური კატალოგი ადამიანის უფლებები |
| საავტორო უფლებები: © ფონდი "ღია საზოგადოება - საქართველო" |
| თარიღი: 2007 |
| კოლექციის შემქმნელი: სამოქალაქო განათლების განყოფილება |
| აღწერა: კვლევები განხორციელდა სს ნარკოლოგიის სამეცნიერო-კვლევითი ინსტიტუტისა და ფსიქო-სოციალური კონსულტაციისა და ინფორმაციის ცენტრ „ახალი გზის’’ ბაზაზე თბილისი, 2007 პროექტი განხორციელებულია „ღია საზოგადოების ინსტიტუტისა“ და კანადის მთავრობის საერთაშორისო განვითარების სააგენტოს ფინანსური მხარდაჭერით პროექტი განხორციელდა კანადის მთავრობის ფინანსური მხარდაჭერით, კანადის საერთაშორისო განვითარების სააგენტოს საშუალებით |
 |
1 კვლევა I |
▲back to top |
 |
1.1 წამალდამოკიდებულების მკურნალობის შეფასება საქართველოში |
▲back to top |
კვლევა განხორციელებულია სს ნარკოლოგიის სამეცნიერო-კვლევითი ინსტიტუტის ბაზაზე
მკვლევართა ჯგუფი:
ხათუნა თოდაძე - მედიცინის მეცნიერებათა დოქტორი, სს ნარკოლოგიის ს/კ ინსტიტუტის დირექტორი სამეცნიერო დარგში; სამხრეთ კავკასიის ანტინარკოტიკული პროგრამის ექსპერტი მკურნალობაში
ეკა კავთიაშვილი - ფსიქოლოგი, სს ნარკოლოგიის ს/კ ინსტიტუტის მეცნიერ-თანამშრომელი
ქეთევან ხინთიბიძე - ფსიქოლოგი
ინტერვიუერები:
სს ნარკოლოგიის ს/კ ინსტიტუტის თანამშრომლები - ნინო გონგლიაშვილი, თამარ ბოკუჩავა, თამარ გამყრელიძე, თამარ სხიერელი, თამარ ქუთათელაძე
პროექტის კონსულტანტი:
გელა ლეჟავა - პროფესორი, სს ნარკოლოგიის ს/კ ინსტიტუტის გენერალური დირექტორი
მკვლევართა ჯგუფი უღრმეს მადლობას უხდის კვლევის განხორციელებაში შეტანილი წვლილისთვის დარგის ექსპერტებს, სამთავრობო და არასამთავრობო ორგანიზაციების წარმომადგენლებს:
გიორგი წერეთელს - საქართველოს პარლამენტის ჯანმრთელობისა და სოციალური დაცვის კომიტეტის თავმჯდომარეს;
ირაკლი გიორგობიანს - შრომის, ჯანმრთელობისა და სოციალური დაცვის მინისტრის პირველ მოადგლეს;
ამირან გამყრელიძეს - ჯანდაცვის მსოფლიო ორგანიზაციის აივ/შიდსისა და სქესობრივი გზით გადამდები დაავადებების პროგრამის კოორდინატორს საქართველოში;
გოგი თოფაძეს - ბიზნესმენს, საქართველოს ოლიმპიური კომიტეტის პრეზიდენტის მოვალეობის შემსრულებელს;
თამარ სირბილაძეს - სახელმწიფო ნარკოპოლიტიკის განმსაზღვრელი საბჭოს თამჯდომარეს;
აკაკი გამყრელიძეს - დაავადებათა კონტროლის და საზოგადოებრივი ჯანმრთელობის ეროვნული ცენტრის გენერალური დირექტორის მოადგილეს;
აკაკი ლოჩოშვილს - საქართველოში „აივ/შიდსთან, ტუბერკულოზსა და მალარიასთან ბრძოლის გლობალური ფონდის“ პროექტების დირექტორს;
დავით ოთიაშვილს - საქართველოს ზიანის შემცირების ქსელის გამგეობის თავმჯდომარეს;
კოკა ლაბარტყავას - არასამთავრობო ორგანიზაცია „ახალი ვექტორის“ ხელმძღვანელს;
ფატი გაბუნიას - ინფექციური პათოლოგიის, შიდსისა და კლინიკური იმუნოლოგიის სამეცნიერო პრაქტიკული ცენტრის №2 ბოქსირებული განყოფილების გამგეს;
მამა ბართლომეს (ფირცხალაიშვილი) - თბილისის „ფერიცვალების” მონასტრის წინამძღვარს;
ელენე კავსაძეს - იუსტიციის სამინისტროს სასამართლო ექსპერტიზის ეროვნული ბიურო, ნარკოლოგიური ექსპერტიზის განყოფილების უფროსი;
დარეჯან ჯავახიშვილს, სამხრეთ კავკასიის ანტინარკოტიკული პროგრამის ექსპერტს ინფორმაციისა და პრევენციის დარგში;
კლინიკა „ბემონის”, კლინიკა „თანადგომის“, ცენტრ „ურანტის”, „ფსიქოკორექციისა და ნარკოლოგიური ექსპერტიზის ცენტრის“, ქ.თელავის ნარკოლოგიური ცენტრისა და სს ნარკოლოგიის სამეცნიერო-კვლევითი ინსტიტუტის ხელმძღვანელებსა და ექიმებს.
მკვლევართა ჯგუფი დიდ მადლობას უხდის თანამშრომლობისთვის კვლევაში მონაწილე ნარკოტიკების მომხმარებლებსა და მათი ოჯახის წევრებს.
 |
1.2 წინასიტყვაობა |
▲back to top |
ტრადიციულად იმგვარად ჩამოყალიბდა, რომ როდესაც საქართველოში ნარკოტიკების ავადმოხმარების პრობლემაზე მსჯელობენ, უფრო ხშირად ნარკოტიკების მოხმარების სტატისტიკის ზრდაზე საუბრობენ. სამწუხაროდ, ქვეყანაში ნარკოვითარების მონიტორინგის სისტემის არქონის პირობებში, ამ საკითხზე მსჯელობისას პროფესიონალებიც კი არა სამეცნიერო კვლევათა მონაცემებს, არამედ, ძირითადად, ყოფით დაკვირვებას (სადარბაზოებში თუ ქუჩაში დაყრილი შპრიცების ხილვადი რაოდენობის მატება-კლებას) ან, კიდევ უარესი, საგაზეთო პუბლიკაციებს ეყრდნობიან.
დღევანდელ დღეს ნარკოვითარებას მნიშვნელოვანწილად ამძიმებს ის გარემოება, რომ ქვეყანაში არსებულ წამალდამოკიდებულ ადამიანთა დიდ რაოდენობას1 არ გააჩნია მკურნალობის მასშტაბით ადექვატური, ხარისხით სრულფასოვანი და ღირებულებით ხელმისაწვდომი შესაძლებლობები.ეს, ერთი მხრივ, ქვეყანაში არსებული გახანგრძლივებული სოციო-პოლიტიკურ-ეკონომიკური კრიზისის როგორც შედეგი, ასევე ინდიკატორია; მეორე მხრივ - საბჭოთა დროიდან გამოყოლილი ინერცია.
საბჭოთა წარსულში ნარკოტიკების ავადმოხმარების წინააღმდეგ მიმართულ ღონისძიებათა სისტემა ეფუძნებოდა ავტორიტარულ პრინციპებს და აქცენტს არა მკურნალობის სასარგებლოდ, არამედ ძირითადად, ძალოვან ღონისძიებებზე აკეთებდა (ჩაკეტილი საზღვრები, ნარკოტიკების ლეგალური წარმოების მკაცრი კონტროლი, და ა.შ.). სამკურნალო სისტემის ჩამოყალიბება თანდათან ხდებოდა, ქვეყანაში წამალდამოკიდებულების მასშტაბის ზრდასთან ერთად. გასული საუკუნის 40-იანი წლების მეორე ნახევარში, მეორე მსოფლიო ომის შემდეგ, ქვეყანაში გაჩნდა სომატო-ნარკომანების გარკვეული რაოდენობა - ომის დროს დაჭრილი ხალხი, ვინც მკურნალობის პროცესში ძლიერმოქმედ ტკივილგამაყუჩებელ საშუალებებს დაეჩვია. მათ სამკურნალო სამყარო „სახეში იცნობდა”, მიმაგრებული იყვნენ გარკვეულ სამკურნალო დაწესებულებებზე და მიმართვისას აღკვეთის სინდრომის თავიდან ასაცილებლად უკეთდებოდათ გარკვეული პრეპარატები2. ორმოცდაათიანი წლების ბოლოს ეს პრაქტიკა შეწყდა, რადგანაც პროცესის არაადექვატური ორგანიზაციის გამო ხდებოდა ნარკოტიკების გადინება სამკურნალო სისტემიდან უკანონო ბრუნვაში, და მთლიანად მიდგომა შეფასებულ იქნა, როგორც ნარკომანიის გავრცელების მაღალი რისკის შემცველი.
60-იანი წლებიდან, პოლიტიკური რეჟიმის „დათბობისა” და შესაბამისად, ძალოვანი სისტემის კონტროლის მექანიზმების შედარებითი შესუსტების გამო, აგრეთვე, საბჭოთა კავშირის პოპულაციაში ფასეულობათა კრიზისის პირველ სერიოზულ ტალღასთან დაკავშირებით, ქვეყანაში ნარკოტიკების უკანონო ბრუნვის მასშტაბი საგრძნობლად გაიზარდა. ამასთან დაკავშირებით, ავადმოხმარების პრობლემა განხილულ იქნა ნაციონალური უსაფრთხოების ჭრილში, დაწესდა სამართლებრივი პასუხისმგებლობა ექიმის დანიშნულების გარეშე ნარკოტიკული საშუალებების მოხმარების გამო, შეიქმნა იძულებითი მკურნალობის სისტემა და ა.შ. იმხანად ნარკოლოგიური მკურნალობა ფინანსდებოდა სახელმწიფოს მიერ და პაციენტისათვის უფასო იყო. ეს, ერთი მხრივ, თითქოს უზრუნველყოფდა მკურნალობის ხელმისაწვდომობას; მეორე მხრივ, ნარკოლოგიური მომსახურება, იყო რა ფსიქიატრიული სამსახურის ნაწილი (ნარკოლოგიური მკურნალობის გავლა შესაძლებელი იყო მხოლოდ ფსიქიატრიულ საავადმყოფოებში), იგი წამალდამოკიდებული პირების მიმართ ორმაგი სტიგმის განვითარებას უწყობდა ხელს.
დამოუკიდებლობის მოპოვებასთან ერთად, ნარკოტიკების უკანონო ბრუნვასთან ბრძოლის ძველი სისტემის რღვევასა და ქართულ საზოგადოებაში გამეფებულ ფასეულობათა კრიზისს მოჰყვა ნარკოტიკების ავადმოხმარების მასშტაბის საგრძნობი ზრდა. საპასუხოდ, ქვეყანაში დაიწყო პრობლემის გამკლავების ინსტიტუციური მექანიზმების შექმნა: 90 წლებიდან ნარკოლოგია, როგორც მულტიდისციპლინარული დარგი, გამოეყო ფსიქიატრიას; დაფუძნებულ იქნა ნარკოლოგიის სამეცნიერო-კვლევითი ინსტიტუტი, როგორც ქვეყანაში წამალდამოკიდებულების ეპიდემიოლოგიაზე, პრევენციაზე, მკურნალობასა და რეაბილიტაციაზე პასუხისმგებელი სათავო ორგანიზაცია; გაიხსნა ორი კერძო სტაციონარი (25- და 10-საწოლიანი ტევადობის); ჯანდაცვის სამინისტრომ შემოიღო და ფინანსირებას უწევდა ნარკომანიის პროფილაქტიკის სახელმწიფო პროგრამას, და ა.შ. სამწუხაროდ, პროფილაქტიკური ღონისძიებები იმხანად მოიაზრებოდა, როგორც ნარკოლოგიური ექსპერტიზა შემდგომი სამართლებრივი სანქციებით, ხოლო მკურნალობის დიაპაზონი კი შემოიფარგლებოდა აბსტინენციაზე ორიენტირებული დეტოქსიკაციით, თანდართული ე.წ. „რაციონალური ფსიქოთერაპიით”, რომელიც იმხანად დაყვანილი იყო ნარკოტიკების მოხმარების მავნეობის შესახებ მორალისტურ საუბრებზე;
ოთხმოცდაათიან წლებში დაიწერა უწყებათაშორისი თანამშრომლობის პრინციპზე აგებული „ნარკომანიასთან და ნარკობიზნესთან ბრძოლის სახელმწიფო პროგრამა“, რომელიც სამწუხაროდ, სახელმწიფოს მიერ ვერ დაფინანსდა. 90-იანი წლების ბოლოს და 2000-იანი წლების დასაწყისში შეიქმნა და ძალაში შევიდა ახალი ნარკო-კანონმდებლობა, რომელმაც დააფიქსირა, რომ ნარკომანია არის დაავადება. სამწუხაროდ, რიგი კონსტრუქციული ცვლილებებისა, რომელიც შემოთავაზებულ იქნა ახალი კანონმდებლობით (თითიოეული წამალდამოკიდებული პირისათვის ცხოვრებაში ერთხელ სახელმწიფოს ხარჯზე მკურნალობის შესაძლებლობა, სავალდებულო მკურნალობა - როგორც პატიმრობის ალტერნატივა და სხვ.), პრაქტიკაში ვერ დაინერგა, დაფინანსების სიმწირის გამო. საერთოდ, ქვეყანაში გამეფებული გახანგრძლივებული ეკონომიკური კრიზისის ფონზე, და სავარაუდოდ, სახელმწიფოს მხრიდან პრობლემის დაძლევის საქმეში ნარკოტიკებზე მოთხოვნის შემცირებაზე მიმართული ღონისძიებების3 და კერძოდ, ნარკოლოგიური მკურნალობის როლის სათანადოდ ვერ შეფასების გამო, დარგის დაფინანსება უაღრესად მწირი იყო, რის გამოც ნარკოლოგიური მკუნალობის ინფრსატრუქტურის განვითარებამ დუნედ მავალი ხასიათი მიიღო.
ნარკოლოგიის დარგის ფინანსირება ოთხმოცდაათიანი წლებიდან მოყოლებული მცირდებოდა და 2005 წელს თითქმის ნულოვან ნიშნულს მიაღწია: წლიური ბიუჯეტი გაუტოლდა 50 000 ლარს, რაც მხოლოდ და მხოლოდ რეგიონული ნარკოლოგიური ქსელის ინფრასტრუქტურის შენარჩუნების საშუალებას იძლეოდა. ორიათასიანი წლების დასაწყისში სახელმწიფო აფინანსებდა ცალკეული, სოციალურად საშიშად განხილული (მაგალითად, ინტოქსიკაციური ფსიქოზები), შემთხვევების მკურნალობას. 2004 წლიდან, დაფინანსების არქონის გამო ეს პრაქტიკაც შეწყდა; შეწყდა, აგრეთვე, სამეცნიერო კვლევების დაფინანსება, რაც სერიოზულად დაეტყო დარგს, რამდენადაც კვლევის გარეშე შეუძლებელია სამკურნალო, თუ პრობლემის დაძლევაზე მიმართული სხვა ღონისძიებების ეფექტური დანერგვა.
ორიათასიანი წლებიდან, დარგში სახელმწიფოს ძალისხმევის აღწერილი კლების ფონზე, მნიშვნელოვანწილად გააქტიურდა საერთაშორისო და ადგილობრივი არასამთავრობო სექტორი. ორიათასიანი წლებიდან, ღია საზოგადოების ინსტიტუტისა და ფედერაცია „გადავარჩინოთ ბავშვების“ დახმარებით, ახლად შექმნილი არასამთავრობო ორგანიზაციების მიერ დაიწყო ზიანის შემცირების პროგრამების განხორციელება, კანონმდებლობასა და ნარკოპოლიტიკაში შესაბამის ცვლილებათა ლობირება. სამხრეთ კავკასიის ანტინარკოტიკული პროგრამის ხელშეწყობით, პროფესიული თემის წარმომადგენლებმა ჩაატარეს რიგი გამოკვლევებისა და გამოაქვეყნეს რესპუბლიკის ნარკოვითარების სამი წლიური ანალიტიკური ანგარიში4 2005 წელს, შიდსთან, ტუბერკულოზთან და მალარიასთან ბრძოლის გლობალური ფონდის მხარდაჭერით, განხორციელება დაიწყო ქვეყანაში პირველმა ჩანაცვლებითი თერაპიის პროგრამამ. გაიზარდა დარგში ქსელური მუშაობის ინიციატივები: 2005 წელს შეიქმნა 18 ორგანიზაციის გამაერთიანებელი საქართველოს ანტინარკოტიკული კოალიცია, 2006 წელს - 20 ორგანიზაციის მომცველი საქართველოს ზიანის შემცირების ქსელი. პარალელურად, გააქტიურდა კერძო სექტორიც: გაიხსნა რამდენიმე კერძო ნარკოლოგიური კლინიკა, რის შედეგადაც ამჟამად რესპუბლიკაში 6 ნარკოლოგიური სტაციონარია (5 დედაქალაქში და ერთი - ბათუმში, აჭარის რეგიონში); პარალელურად, გაშლილი ფრონტით - როგორც არასამთავრობო სექტორის, ასევე საერთაშორისო ორგანიზაციებისა და მთლიანობაში პროფესიული საზოგადოების მიერ, ქვეყანაში მიმდინარეობდა წამალდამოკიდებულების საპასუხო ღონისძიებების სისტემის განვითარების აუცილებლობის ლობირება სახელმწიფო დონეზე.
საპასუხოდ, 2005 წლიდან დაიწყო ნარკოტიკებზე მოთხოვნის შემცირების მიმართულებით სახელმწიფო ძალისხმევის გააქტიურების ახალი ტალღა: ჯანდაცვის სამინისტროსთან ჩამოყალიბდა სახელმწიფო ნარკოპოლიტიკის საბჭო, როგორც ჯანდაცვის მინისტრის სათათბირო ორგანო, საბჭოს მიერ 2006 წელს შეიქმნა სახელმწიფო ანტინარკოტიკული სტრატეგიის დოკუმენტი5 და შესაბამისი სამოქმედო გეგმა, რომლის ძირითადი მიმართულებები დამტკიცებულ იქნა პარლამენტის მიერ 2007 წელს; მნიშვნელოვანწილად გაიზარდა ქვეყანაში ნარკოტიკებზე მოთხოვნის შემცირებაზე მიმართული ღონისძიებების ბიუჯეტი: თუ 2005 წელს იგი 50 000 ლარს უდრიდა, 2007 წელს მან 750 000 ლარს მიაღწია (სამწუხაროდ, ამ თანხის დიდი ნაწილის ათვისება გარკვეული მიზეზების გამო 2007 წელს ვერ მოხერხდა და 2008 წელზე გადავიდა); პარალელურად, გაიზარდა სამართალშემოქმედებითი აქტივობა კანონმდებლობის დახვეწის მიზნით: სახელმწიფო ნარკოპოლიტიკის საბჭომ მოამზადა საკანონმდებლო ცვლილებების პაკეტი6, რომელიც დღეისათვის პარლამენტშია შეტანილი განსახილველად. ყოველივე ეს მიუთითებს წამალდამოკიდებულების პრობლემის მიმართ სახელმწიფოს ყურადღების უდაო გააქტიურებაზე. ამგვარ უნიკალურ სიტუაციაში, დღის წესრიგში დადგა ნარკოლოგიურ მკურნალობაზე სამეცნიეროდ დასაბუთებული ინფორმაციის აუცილებლობა/საჭიროება - რათა შესაძლებელი იყოს ქვეყანაში სამკურნალო სისტემის განვითარების რაციონალური და ეფექტური დაგეგმვა.
მოცემულ გამოცემაში ასახულია შედეგები კვლევითი პროექტისა, რომელიც სწორედ ამ აუცილებლობასა და საჭიროებას პასუხობს. კვლევითი პროექტი განხორციელდა ზიანის შემცირების განვითარების საერთაშრისო პროგრამისა და კანადის საერთაშორისო განვითარების სააგენტოს სამწლიანი პროგრამის „ნარკოტიკების მომხმარებელთა ჯანმრთელობისა და ადამიანის უფლებები საქართველოში, რუსეთსა და უკრაინაში” ფარგლებში, ღია საზოგადოების ინსტიტუტისა და კანადის საერთაშორისო განვითარების სააგენტოს მხარდაჭერით.
პროექტი, უდაოდ, დროულია, და გარკვეულწილად, ინოვაციური: მიუხედავად იმისა, რომ უკანასკნელ წლებში ჩატარებულ იქნა სამეცნიერო გამოკვლევების მთელი რიგი ქვეყანაში ნარკოლოგიური სერვისების მდგომარეობის შესაფასებლად (სამხრეთ კავკასიის ანტინარკოტიკული პროგრამის ფარგლებში და სახელმწიფო ნარკოპოლიტიკის საბჭოს მიერ), მოცემული პროექტი საკითხის სიღრმისეული, სისტემატიზირებული, შეძლებისდაგვარად ამომწურავი შესწავლის პირველი მცდელობაა. კვლევაში ავტორებმა გამოიყენეს სპეციალურად შემუშავებული როგორც რაოდენობრივი (კითხვარული), ასევე თვისობრივი (სიღრმითი ინტერვიუები, ფოკუს ჯგუფები, შესაბამისი ლიტერატურის შესწავლა) მეთოდები; მათ დაფარეს რესპოდენტების დიდი მასივი და მოიცვეს სფეროში მოქმედი ფაქტობრივად, ყველა დაინტერესებული სუბიექტი7: დარგის ექსპერტები, გადაწყვეტილებების მიმღები პირები, მკურნალი ექიმები, სამკურნალო დაწესებულებთა ადმინისტრაცია, ნარკოტიკებზე დამოკიდებული პირები და მათი ოჯახის წევრები.
იმისათვის, რათა კვლევის შედეგები მაქსიმალურად ობიექტური და ამომწურავი ყოფილიყო, პროექტის ფარგლებში დაიგეგმა ორი დამოუკიდებელი კვლევის ჩატარება. ამ ორი კველევიდან ერთი განხორციელებულია სააქციო საზოგადოება „ნარკოლოგიის სამეცნიერო-კვლევითი ინსტიტუტის“ მიერ, ხოლო მეორე კი ქართული არასამთავრობო ორგანიზაცია „ახალი გზის“ მიერ. რამდენადაც ნარკოლოგიური სერვისების უდიდესი ნაწილი თბილისშია თავმოყრილი, მკვლევართა როგორც ერთმა, ასევე მეორე გუნდმა შეისწავლა თბილისი. გარდა ამისა, ნარკოლოგიის ინსტიტუტმა მოიცვა თელავი (კახეთის რეგიონი), ხოლო „ახალმა გზამ“ - გორი (შიდა ქართლი) და ბათუმი (აჭარის რეგიონი), რომლებიც განსაკუთრებით პრობლემურად იქნა მიჩნეული ნარკოვითარების თვალსაზრისით. მაქსიმალური დამოუკიდებლობის ხარისხისა და შესაბამისად, ობიექტურობის უზრუნველსაყოფად, ნარკოლოგიის სამეცნიერო-კვლევითი ინსტიტუტისა და „ახალი გზის“ მკვლევართა გუნდები არ ათანხმებდნენ ერთმანეთთან კვლევით ინსტრუმენტებს, კვლევის სტრატეგიას, შედეგების ანალიზისა და მასალის სტრუქტურირების გზებს. როცა ორივე კველვითი ანგარიში უკვე დაწერილი იყო, მოხდა მკველვართა გუნდების მიერ მათი ურთიერთგაცნობა, შეხვედრა უკუკავშირის გასაზიარებლად და პუბლიკაციისათვის ნაშრომების საბოლოო მომზადება.
ამდენად, პუბლიკაცია ორი პერსპექტივიდან გაანალიზებულ-ინტერპრეტირებულ მასალას მოიცავს:
ნარკოლოგიის ინსტიტუტი გასული საუკუნის 90-იანი წლების დასაწყისიდან მოყოლებული დარგში წამყვანი სახელმწიფო სათავო ინსტიტუტია; 1995 წლიდან სხვა აკადემიური ინსტიტუტების მსგავსად, იმასთან დაკავშირებით, რომ სახელმწიფოს კრიზისის პირობებში აღარ ძალუძდა დაფინანსება, იგი გარდაიქმნა სააქციო საზოგადოებად; მიუხედავად ამისა, იქიდან მოყოლებული დღემდე ინსტიტუტი ფუნქციონირებს, როგორც ნარკოლოგიის დარგში ჯანდაცვის სამინისტროს საყრდენი ორგანიზაცია და რესპუბლიკის მთავრობასთან მჭიდრო თანამშრომლობის ფონზე, პრობლემას ნაციონალური პერსპექტივიდან უყურებს: 1995 - 2005 წლებში იგი ნარკომანიის პროფილაქტიკის სახელმწიფო პროგრამის ფარგლებში აკოორდინირებდა რესპუბლიკაში არსებული ნარკოლოგიური დაწესებულებების ქსელს, ასრულებდა ეპიდემიოლოგიურ კვლევებს, 2005 წლამდე აწარმოებდა სახელმწიფო ნარკოლოგიურ ექსპერტიზას და უძღვებოდა ნარკოლოგიური აღრიცხვიანობის ნაციონალურ ბაზას, დღიდან დაარსებისა ამუშავებს რესპუბლიკაში ყველაზე დიდ (ამჟამად 25-საწოლიან) ნარკოლოგიურ სტაციონარს. 2005 წლიდან ინსტიტუტი აკოორდინირებს მეთადონით ჩანაცვლებითი თერაპიის რესპუბლიკაში პირველ პროგრამას, შიდსთან, ტუბერკულოზთან და მალარიასთან ბრძოლის გლობალური ფონდის პროგრამის ფარგლებში. ინსტიტუტის ექსპერტები წლების მანძილზე აქტიურად მონაწილეობენ ნარკოკანონმდებლობისა და დარგში სტრატეგიის შემუშავების საქმეში.
„ახალი გზა”, ნარკოტიკების მომხმარებელთა უფლებების დაცვაზე ფოკუსირებული ერთერთი პირველი არასამთავრობო ორგანიზაცია, 2002 წელს შეიქმნა. იგი წამალდამოკიდებულების პრობლემას ადამიანის უფლებების პერსპექტივიდან უყურებს და თავისი მოღვაწეობის მანძილზე სახელმწიფოს მიმართ ოპონირების, მონიტორინგის, ადვოკატირებისა და ლობირების სტრატეგიებს ახორციელებს; არის 20 ორგანიზაციისაგან შემდგარი „საქართველოს ზიანის შემცირების ქსელის“ თანადამფუძნებელი. „ახალ გზას“ ზიანის შემცირების პროგრამების განხორციელების ხუთწლიანი გამოცდილება აქვს, წლების მანძილზე ღია საზოგადოების ინსტიტუტის, ფონდი „ღია საზოგადოება - საქართველოსა“ და ამჟამად, აგრეთვე, შიდსთან, ტუბერკულოზთან და მალარიასთან ბრძოლის გლობალური ფონდის მხარდაჭერით. „ახალი გზის“ პროფესიული მოღვაწეობის რეპერტუარში შედის ისეთი აქტივობები, როგორიცაა: შპრიცების დარიგება/გაცვლა, ნებაყოფლობითი ტესტირება და კონსულტირება (აგრეთვე საველე სამუშაოები ამ მიმართულებით), ჟურნალისტთა წვრთნა და მედია-კამპანიები ნარკოკანონმდებლობის დახვეწის მიმართულებით, წამალდამოკიდებულთა თვითდახმარების ჯგუფების შექმნისა და მოღვაწეობის ხელშეწყობა და ა.შ. ორგანიზაციამ წლების მანძილზე მოიპოვა ნარკოტიკების მომხმარებელთა, წამალდამოკიდებულთა და მათი ოჯახის წევრთა ნდობა და ამ მიმართულებით მრავალრიცხოვანი რეფერენტული ჯგუფი ჰყავს.
მიუხედავად ზევით აღწერილი ხედვის კუთხეთა და საკვლევ ინსტრუმენტთა სხვაობისა, ორივე განხორციელებულ კვლევას აერთიანებს ე.წ. „მოქმედება-კვლევითი” (action-research) მეთოდოლოგიური მიდგომა, რაც მათ შედეგებს უაღრესად დიდ პრაქტიკულ ღირებულებას სძენს. ისინი იკვლევენ პრობლემას ყველა დაინტერესებული სუბიექტის გათვალისწინებით, გამოყოფენ საკითხებს, რომელნიც გადაუდებელ ჩარევას თუ გრძელვადიან მიდგომას საჭიროებენ, ყურადღებას ამახვილებენ ამ საკითხთა გადაწყვეტის ინდიკატორებზე, რეკომენდაციას უწევენ ჩარევის გარკვეულ ნაბიჯებს გარკვეულ ადრესატებზე გათვლით და ა.შ.
კვლევათა შედეგებში შეგვიძლია დავინახოთ თანხვედრა თითქმის ყველა სტრატეგიულად მნიშვნელოვან საკითხში, რის საფუძველზე ნარკოლოგიური მკურნალობის სისტემის შემდეგომი დახვეწისათვის უაღრესად მნიშვნელოვანი დასკვნები იკვეთება, რასაც ქვევით შევეხებით:
დღეისათვის ქვეყანაში ღარიბია არსებული ნარკოლოგიური მკურნალობის სპექტრი: ერთადერთ ფართოდ გამოყენებად სამკურნალო შესაძლებლობას, ფაქტობრივად, აბსტინენციაზე მიმართული დეტოქსიკაციური თერაპია წარმოადგენს. მკურნალობის ფსიქოთერაპიულ-ფსიქოკონსულტაციური რგოლი ძალიან სუსტია: არ არიან საკმარისი სპეციალისტები, შეთავაზებულ მეთოდთა სპექტრი შეზღუდულია და ეკლექტური, არ არის სათანადოდ დანერგილი საერთაშორისო პრაქტიკაში ეფექტურობა-დასაბუთებული ისეთი მეთოდები, როგორიცაა მოტივაციური ინტერვიუ8 და კოგნიტურ-ბიჰევიორისტული9 ფსიქოთერაპია. პრაქტიკულად, არ არის განვითარებული ფსიქო-სოციალური რეაბილიტაციის რგოლი, სოციალური მუშაკის ინსტიტუტი მხოლოდ ფეხს იდგამს, ფსიქო-სოციალური რეაბილიტაციის ინფრასტრუქტურა ჩანასახოვან მდგომარეობაშია, ისიც ქართული მართლმადიდებელი ეკლესიის ძალისხმევითა და ცალკეული არასამთავრობო ორგანიზაციების ინიციატივით. 2005 წლის ბოლოდან შიდსთან, ტუბერკულოზთან და მალარიასთან ბრძოლის გლობალური ფონდის მხარდაჭერით, ქვეყანაში დაიწყო მეთადონით ჩანაცვლების თერაპიის პირველი პროგრამა, მაგრამ იგი ამგვარი მკურნალობის საჭიროების მქონე პაციენტების მხოლოდ უმცირეს ნაწილს აკმაყოფილებს: პროგრამაში ამჟამად 225 პაციენტია, მაშინ როდესაც პროგრამაში ჩართვის მომლოდინეთა სიაში ორასზე მეტი პირია. 2008 წლისათვის იგეგმება მეთადონის პროგრამის გაფართოვება იმგვარად, რომ მან 600 პაციენტი მოიცვას, თუმცა არც ეს იქნება რეალურ საჭიროებასთან საკმარისად მიახლოებული, თუ გავიხსენებთ ქვეყანაში ოპიატური დამოკიდებულებით დაავადებულთა რაოდენობას (30 000 - 35 000 პირი). გარდა ამისა, აქ ჩნდება კიდევ ერთი, ფინანსური ხელმისაწვდომობის პრობლემა: დაგეგმილია, რომ გლობალური ფონდი სრულად დააფინანსებს 300 პაციენტის (ჩათვლით იმ 225-ისა ვინც ამჟამად უკვე იმყოფება პროგრამაში) მკურნალობას, ხოლო 300 პაციენტს კი სახელმწიფო თანადაფინანსებით დაეხმარება: გადაუხდის მეთადონის თანხას, მაგრამ საორგანიზაციო თანხები - დაახლოებით 5 ლარი დღეში (რაც თვეში 150 ლარს გაუტოლდება) სისტემატურად თვით პაციენტებმა უნდა იხადონ. რიგი ექსეპრტების აზრით, ამგვარი პირობები პაციენტებისათვის უაღრესად რთული და ამდენად, არასასურველია, გამომდინარე მათი მწირი ფინანსური შესაძლებლობებიდან (ოჯახის საშუალო შემოსავალი ქვეყანაში არის დაახლოებით 385 ლარი) და დაუსაქმებლობის მაღალი სტატისტიკიდან.
ზევით აღწერილ შეზღუდულ პირობებში პაციენტს არა აქვს შესაძლებლობა აირჩიოს მკურნალობის მეთოდი/მიდგომა, ხოლო სამკურნალო დაწესებულებას კი - საკმარისად გაითვალისწიოს პაციენტის ბიო-ფსიქო-სოციო-სულიერი თავისებურებები. ეს მკურნალობის დღეისათვის არსებულ სისტემას მოუქნელს, ხისტს და არა პაცინეტის საჭიროებებზე, არამედ სამკურნალო დაწესებულების შესაძლებლობებზე ცენტრირებულს/ორიენტირებულს ხდის, რაც სერიოზულად აქვეითებს მის ეფექტურობას. ნარკოლოგიური მკურნალობის მეთოდთა სპექტრის დივერსიფიცირებისათვის აუცილებელია მიზანმიმართული სისტემური მუშაობა ერთდროულად სხვადასხვა - ახალი ტექნოლოგიების დანერგვის, მეთოდოლოგიური დახმარების, შესაბამისი ინფრქასტრუქტურის განვითარების - დონეებზე.
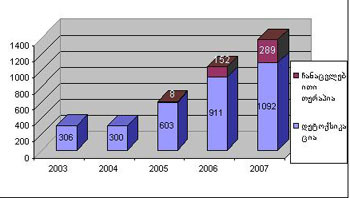
რესპუბლიკაში მკურნალობის გამტარუნარიანობა კატასტროფიულად მცირეა: ერთდროულად 60 საწოლი, ხოლო წელიწადში კი 1092 პაციენტი (2007 წლის მონაცემებით). ეს მეტყველებს უკიდურეს შეუსაბამობაზე მკურნალობაზე მოთხოვნასა და მკურნალობის შესაძლებლობებს შორის და შესაბამისად, ამ უკანასკნელთა გაზრდის გადაუდებელ საჭიროებაზე.
უაღრესად დამაფიქრებელია ორივე კვლევის მიერ დადასტურებული ფაქტი, რომ მკურნალობის ხელმისაწვდომობის გზაზე მთავარ ბარიერს მისი მაღალი ღირებულება წარმოადგენს. მკურნალობის საშუალო ღირებულება მერყეობს 1000 - 1200 ლარის ფარგლებში, მაშინ როდესაც, როგორც ზევით უკვე მივუთითეთ, ქვეყანაში ოჯახის საშუალო შემოსავალი დაახლოებით 385 ლარია. ფინანსური ბარიერის გამო წამალდამოკიდებული პირები მიმართავენ სახლში მკურნალობას, რისი ხარისხიც მნიშვნელოვანწილად ჩამოუვარდება კლინიკაში მკურნალობის ხარისხს; ხშირად კი ამაზე უარესი რამ ხდება: დაავადებულები თვითმკურნალობას მიმართავენ, რაც სავალალო შედეგების (ფატალური გამოსავალის ჩათვლით) რისკს მოიცავს. ეს პირდაპირ მიუთითებს მკურნალობის სახელმწიფო დაფინანსებისა თუ თანადაფინანსების მექანიზმების შემუშავება-დახვეწის გადაუდებელ აუცილებლობაზე.
ორივე კვლევამ დაადასტურა, რომ საქართველოს ნარკოლოგიური მკუნალობის სისტემაში დღეისათვის არა აქვს ადგილი ინსტიტუციურ სტიგმას წამალდამოკიდებული ქალების მიმართ. ამავდროულად, კვლევებმა გამოავლინა ძლიერი სტიგმა წამალდამოკიდებული ქალების მიმართ დამოკიდებულთა როგორც მამაკაცთა, ასევე ქალთა პოპულაციაში, რაც საერთოდ ქართულ პოპულაციაში არსებული სტიგმის ინდიკატორად შეიძლება ჩაითვალოს. ამგვარი სტიგმის არსებობა მნიშვნელოვანწილად აქვეითებს ქალთა მიმართვიანობას ნარკოლოგიურ კლინიკებში, და უბიძგებს მათ ზემოთ აღწერილი უხარისხო მკურნალობის შესაძლებლობების (სახლში მკურნალობა და თვითმკურნალობა) გამოყენებისაკენ. ეს მიგვითითებს ქალ წამალდამოკიდებულთა მკურნალობის ხელმისაწვდომობის ადვოკატირების მექანიზმების შემუშავების აუცილებლობაზე.
კვლევითი ანგარიშები ამახვილებენ მკითხველის ყურადღებას ნარკოლოგიურ და სხვა, წამალდამოკიდებულ პირთა მიერ ხშირად გამოყენებად სამედიცინო სამსახურებს შორის რეფერირების სისტემის ნაკლოვანებებზე. აღმოჩნდა, რომ რეფერირების სისტემა ნაკლოვანია არა მარტო ნარკოლოგიურ სამსახურებსა და სხვა დარგებს შორის (მაგალითად, ფსიქიატრიული დახმარება), არამედ საკუთრივ ნარკოლოგიური სფეროს წიაღშიც: არ არის საკმარისი რეფერირება და კოორდინაცია მოქმედ კლინიკებს შორის, მოქმედ კლინიკებსა და სარეაბილიტაციო სამსახურებს შორის, მოქმედ კლინიკებსა და ზიანის შემცირების პროგრამებს შორის, მაშინ, როდესაც ზიანის შემცირების პროგრამები შეიძლება მოვიაზროთ, როგორც ნარკოლოგიურ მკურნალობაში შესვლის ერთერთი „კარიბჭე“, ხოლო რამდენიმეჯერადი უშედეგო მკურნალობის შემთხვევაში - როგორც შემდგომი „დანიშნულების პუნქტი“ (მაგალითად, მეთადონით ჩანაცვლებითი თერაპიის პროგრამაში ჩართვა), და ა.შ.
კვლევებმა გამოავლინეს, რომ რესპუბლიკაში არ მოგვეპოვება ნარკოლოგიური მკურნალობის სათანადო მეთოდური სახელმძღვანელოები (ე.წ. გაიდლაინები) და შესაბამისი პროტოკოლები. მათი შემუშავება თანამედროევ საერთაშორისო სტანდარტების გათვალისწინებით დღეისათვის დარგში ერთერთ პრიორიტეტულ ამოცანად უნდა იყოს დასახული. არანაკლები მნიშვნელობა აქვს მკურნალობაში დასაქმებული კადრების მომზადების საკითხს. განსაკუთრებით მნიშვნელოვანია, ექიმთა განათლებისა და უწყვეტი განათლების სისტემის დახვეწასთან ერთად, სათანადო ყურადღება დაეთმოს და თანამედროვეობის მოთხოვნებს აეწყოს სფეროში დასაქმებულ ფსიქოლოგთა, ფსიქოთერაპევტთა, ექთანთა, სოციალურ მუშაკთა, იურიდიული კონსულტანტების მომზადების საკითხს.
უაღრესად დამაფიქრებელია ინფორმაცია იმის თაობაზე, რომ სამკურნალო დაწესებულბათა უმრავლესობაში სათანადოდ არ არის შემუშავებული მკურნალობის ეფექტურობის საზომი ინდიკატორები და ინსტრუმენტები. კიდევ უფრო მეტად არის დამაფიქრებელი ის ფაქტი, რომ არც ერთ კლინიკაში, სადაც ჩატარებულ იქნა გამოკვლევები, პაციენტის კმაყოფილება მკურნალობით, მკურნალობის ხარისხის მიმართ მისი მოლოდიების გამართლება და პაციენტის ცხოვრების ხარისხი, როგორც ასეთი, არ იყო დასახელებული და შესაბამისად, მოაზრებული, როგორც მკურნალობის ეფექტურობის საზომი ინდიკატორები (სხვა ინდიკატორებს შორის). ეს იმ ფონზე, როცა ცხოვრების ხარისხის გაუმჯობესება, როგორც „შეკვეთა” მკურნალობის მიმართ, პაციენტების მიერ განსაკუთრებით ხაზგასმული იყო გამოკვლევებში.
ამგვარი განსხვავებები მკურნალობის შედეგიანობის ხედვაში ექიმებსა და პაციენტებს შორის მიგვითითებს, ერთი მხრივ, მკურნალობის პროცესში პაციენტისა და მკურნალთა კომუნიკაციის/თანამშრომლობის გაუმჯობესების აუცილებლობაზე: ძნელია ეფექტურად წარმართო ორ-სუბიექტიანი (პაციენტი - მედპერსონალი) პროცესი, თუ თითოეული სუბიექტის მიზანი განსხვავებულია და შეთანხმებული არ არის ერთმანეთთან; მეორე მხრივ, ეს მიგვითითებს სამკურნალო დაწესებულებებში უკუკავშირის ცირკულაციისა და საერთოდ, მონიტორინგისა და შეფასების მექანიზმების განვითარების აუცილებლობაზე: იმ სისტემაში, სადაც არ ხდება უკუკავშირის მოძიება და გათვალისწინება, საკუთარი მოღვაწეობის მონიტორინგი და შეფასება, ძნელია დავგეგმოთ ეფექტურობისა და ხარისხის ამაღლება.
ზემოთ მოყვანილი და ანგარიშებში ასახული სხვა მეტად საინტერესო მონაცემები საშუალებას გვაძლევს ცხადად დავინახოთ ის პრობლემები და მათი გადაჭრის გზები, რაც დღევანდელ დღეს არსებობს საქართველოში ნარკოლოგიური მკურნალობის სფეროში. ამ პრობლემების გადაჭრაზე მუშაობის და კონკრეტული შედეგების მიღწევის გარეშე შეუძლებელია ნარკოლოგიური მკურნალობის პაციენტზე ცენტრირებული, მისი საბაზო მოთხოვნილებებისა და ადამიანის უფლებების გათვალისწინებით აგებული სისტემის შექმნა, რაც ჩვენს დღევანდელ ამოცანას წარმოადგენს. სწორედ ამიტომ, მოცემულ პუბლიკაციას შეუძლია სამაგიდო წიგნის ფუნქცია გასწიოს დარგში პოლიტიკის შემქმნელთათვის და ნარკოლოგიური კლინიკების ხელმძღვანელთათვის.
დარეჯან (ჯანა) ჯავახიშვილი
სამხრეთ კავკასიის ანტინარკოტიკული პროგრამის ექსპერტი ინფორმაციისა და
პრევენციის დარგში
ფონდი „გლობალური ინიციატივა ფსიქიატრიაში - თბილისი“
----------------
1. ექსპერტთა შეფასებით („ნარკოვითარება საქართველოში, წლიური ანგარიში, 2005 წელი“, SCAD, თბილისი, 2006), საქართველოში სულ მცირე 240 000 ნარკოტიკების მომხმარებელია, რომელთაგანაც დაახლოებით 80 000 ნარკოტიკებს ინექციური გზით მოიხმარს, ხოლო ამ უკანასკნელთაგან 30 000 - 35 000 დაავადებულია წამალდამოკიდებულებით.
2. აქ სხვადასხვა პრეპარატები გამოიყენებოდა: მორფინი, ომნოპონი, პანტაპონი, პრომედოლი და ა.შ.
3. ნარკოტიკების უკანონო ბრუნვის პრობლემის დაძლევაზე მიმართული ღონისძიებები იყოფა ორ მიმართულებად: ნარკოტიკების მოწოდებასთან ბრძოლა, რაც ძალოვანი უწყებების კომპეტენციაა (ა), და ნარკოტიკებზე მოთხოვნის შემცირებაზე მიმართული ღონისძიებები (პრევენცია, მკურნალობა, რეაბილიტაცია, ზიანის შემცირება (ბ)); ეფექტური სახელმწიფო სტრატეგია ორი ამ მიმართულების ბალანსს გულისხმობს.
4. შესაბამისად, 2003, 2004 და 2005 წლების
5. 2006 წელს, პარალელურად, არასამთავრობო ორგანიზაცია „ალტერნატივა ჯორჯიას“ მიერ, ფონდი „ღია საზოგადოება - საქართველოს“ მხარდაჭერით შეიქმნა აგრეთვე სახელმწიფო ნარკოპოლიტიკის პროექტის დოკუმენტი; ორი დოკუმენტი (სამთავრობო და არასამთავრობო) ძირითადი სტრატეგიული მიმართულებების თვალსაზრისით ერთმანეთს არ ეწინააღმდეგება
6. კანონპროექტში ერთმანეთს ემიჯნება ნარკოტიკული საშუალებების მოხმარება და გასაღება, უქმდება სისხლის სამართლის პასუხისმგებლობა მოხმარების გამო, და ა.შ.
7. ინგლისურად, „სტაკეჰოლდერს“
8. ჰუმანისტურ-ეგზისტენციალური სკოლის ტრადიციებზე შექმნილი ფსიქოთერაპიული მეთოდი, რომელიც ეხმარება პაციენტს დამოკიდებულების დაძლევის მიზნით საკუთარ თავზე მუშაობის მოტივაციის გაძლიერებაში
9. ფსიქოთერაპიული მეთოდი, რომელიც საშუალებას აძლევს პაციენტს გააცნობიეროს და გადალახოს ის ინტელექტუალური დაშვებები და პირობით-რეფლექსური კავშირები, რომელიც მის წამალდამოკიდებულ ქცევას ედება საფუძვლად
 |
1.3 რეზიუმე |
▲back to top |
დღეს, საქართველოში, მაღალია ნარკოტიკების მომხმარებელთა, მათ შორის ინექციური ნარკოტიკების მომხმარებელთა რიცხვი. ინექციური გზით გამოყენებული ნარკოტიკების ძირითადი სახეობები ოპიოიდების ჯგუფს მიეკუთვნება, თუმცა ბოლო წლებში მატულობს ეფედრონის შემცველი კუსტარულად დამზადებული სტიმულატორების მოხმარებაც.
საქართველოში წამალდამოკიდებულთა მკურნალობა-რეაბილიტაციის სისტემა განვითარების პროცესშია. უკანასკნელ წლებში შეიმჩნევა გარკვეული პროგრესი ამ მიმართულებით:
მაღალია წამალდამოკიდებულების მკურნალობისა და რეაბილიტაციის განვითარების საჭიროების გაცნობიერების დონე, როგორც პროფესიული თემის, ისე სამთავრობო სტრუქტურების, არასამთავრობო ორგანიზაციების, რელიგიური ორგანიზაციების, თავად ნარკოტიკების მომხმარებელთა და მათ ახლობელთა შორის;
მიმდინარეობს ინტენსიური თანამშრომლობა ქვეყნის კანონშემოქმედებითი და აღმასრულებელი ხელისუფლების წევრებს, ნარკოლოგებს, არასამთავრობო ორგანიზაციების წარმომადგენლებს შორის აღნიშნული პრობლემის გადაწყვეტის გზების ერთობლივად შესამუშავებლად;
2005 წლიდან ქვეყანაში დაინერგა ოპიოიდური დამოკიდებულების მეთადონით ჩანაცვლებითი თერაპიის პილოტური პროგრამები გლობალური ფონდის პროექტის ფარგლებში;
2005-2007 წლებში ფუნქციონირება დაიწყო ფსიქო-სოციალური რეაბილიტაციის პირველმა ცენტრებმა.
2007 წელს საქართველოს პარლამენტის მიერ მიღებულ იქნა სახელმწიფო ანტინარკოტიკული სტრატეგია, რომლის ერთ-ერთი ძირითადი მიმართულებაა მკურნალობისა და რეაბილიტაციის სისტემის განვითარება;
რამდენიმე წლიანი წყვეტის შემდეგ, 2007 წელს გამოიყო სახელმწიფო დაფინანსება წამალდამოკიდებულების სამკურნალოდ, რომლის გამოყენებაც 2008 წელს მოხდება. 2008 წლის სახელმწიფო ბიუჯეტის მიხედვით დაგეგმილია დაფინანსების ზრდა ნარკომანიის სხვადასხვა მეთოდით, მათ შორის ჩანაცვლებითი მეთოდით მკურნალობისთვის.
ნარკოლოგიური განხრით არსებული ინსტიტუციური რესურსები ძალზე მწირია. კვლევის მომენტში ფუნქციონირებდა მხოლოდ 6 (ხუთი თბილისში და ერთი ბათუმში) კლინიკა, რომელთა ერთდროული გამტარუნარიანობა 60 სტაციონარულ პაციენტს არ აღემატება.
მიუხედავად პოზიტიური ძვრებისა, ამ ეტაპზე არსებული მკურნალობა ნაკლებად აკმაყოფილებს თანამედროვე მოთხოვნებს. მკურნალობის პროცესი, ძირითადად, შემოიფარგლება 10-15 დღიანი სტაციონარული დეტოქსიკაციის კურსით, რომლის შემდგომი მედიკო-ფსიქოლოგიური რეაბილიტაცია სრულფასოვნად პაციენტთა მხოლოდ მცირე ნაწილს უტარდება. პრაქტიკულად, საერთოდ ვერ ხორციელდება სოციალური რეაბილიტაცია.
ქვეყანაში სამკურნალო მეთოდების არჩევანი შეზღუდულია. თუმცა არის მცდელობები დაინერგოს დეტოქსიკაციური მკურნალობის შედარებით ახალი ფორმები (მაგალითად, სწრაფი დეტოქსიკაცია), დეტოქსიკაციისას გამოყენებული მეთოდებისა და მედიკამენტების სპექტრი ვიწროა. ამჟამად დეტოქსიკაციისთვის არც ერთ კლინიკაში არ გამოიყენება ძლიერი ნარკოტიკული ტკივილგამაყუჩებელი საშუალებები. ძირითადად მკუნალობა ემყარება კლონიდინისა და ძლიერი ფსიქოტროპული ნივთიერებების გამოყენებას (ხშირად დიდი რაოდენობით), რაც ხშირად ართულებს თერაპიის პროცესს, როგორც პაციენტისთვის, ისე სამედიცინო პერსონალისთვის. ამასთან, ამცირებს ისეთი ცოსტ-ეფფეცტივე მეთოდის გამოყენების საშუალებას, როგორიცაა ამბულატორიული დეტოქსიკაცია.
ნარკოლოგიური კლინიკების უმრავლესობა საჭიროებს მატერიალურ-ტექნიკური ბაზის განახლებას.
ამჟამად ქვეყანაში მუშაობს მეთადონით ჩანაცვლებითი თერაპიის სამი ცენტრი (2 თბილისში და 1 - ბათუმში), რომლებსაც კოორდინირებას უწევს ნარკოლოგიის ს/კ ინსტიტუტი და აფინანსებს გლობალური ფონდი. სამივე პროგრამა ერთდროულად 225-230 პაციენტს ემსახურება, რაც ვერ პასუხობს ჩანაცვლებით თერაპიაზე ქვეყანაში არსებულ მოთხოვნილებას.
როგორც გადაწყვეტილების მიმღები პირები, ისე ექიმი-ნარკოლოგები, წამალდამოკიდებული პაციენტები და მათი ოჯახის წევრები დადებითად აფასებენ არსებულ ჩანაცვლებითი თერაპიის პროგრამებს და აუცილებლად მიიჩნევენ მათ მნიშვნელოვან გაფართოებას. 2008 წელს დაგეგმილია სახელმწიფოს მიერ ჩანაცვლებითი პროგრამების დანერგვა თანადაფინანსების პრინციპით. გლობალური ფონდის პროექტის ფარგლებში კი განსაზღვრულია მეთადონით ჩანაცვლებითი მკურნალობის დაწყება კიდევ ერთ რეგიონალურ ცენტრში და ჩანაცვლებითი პროგრამის პილოტირება პენიტენციალურ სისტემაში.
ჩანაცვლებითი თერაპიის არსებული რეგულაციები რამდენადმე მოუქნელი და მკაცრია. კლინიკები ვერ იყენებენ სტაბილურ პაციენტთა წახალისების მექანიზმებს (მაგალითად, წამლის ბინაზე გატანებას უქმე დღეებში). ექიმებისა და ექთნების მიერ დიდი რაოდენობით სამედიცინო დოკუმენტაციის ყოველდღიური წარმოება პერსონალის დიდ დროს იკავებს და აქვეითებს ცენტრების მიერ პაციენტთა გამტარუნარიანობას.
მნიშვნელოვანი დისბალანსია დედაქალაქსა და რეგიონებს შორის. ქვეყნის მასშტაბით ჩატარებული დეტოქსიკაციური მკურნალობის ძირითადი ნაწილი ტარდება თბილისში, დანარჩენი კი ბათუმში. სხვა რეგიონებში, მაგალითად, ჩვენ მიერ შესწავლილ კახეთის რეგიონში, საერთოდ არ მიმდინარეობს ნარკომანიის მკურნალობა, რაც ამცირებს მკურნალობის ხელმისაწვდომობას იქ მაცხოვრებელი პაციენტებისთვის.
მიუხედავად იმისა, რომ ბოლო წლებში გამუდმებით იზრდება ჩატარებული მკურნალობების რაოდენობა (2003 წელს ჩატარდა დეტოქსიკაციური მკურნალობის 306 ეპიზოდი, 2004 წელს - 300, 2005 წელს - 603, 2006 წელს - 911, 2007 წელს - 1092), ის არ შეესაბამება ქვეყანაში მკურნალობაზე არსებულ მოთხოვნებს.
მკურნალობის ხელმისაწვდომობის ძირითად ბარიერებად, როგორც, ნარკოტიკების მომხმარებლების, ისე ნარკოლოგების მიერ, კვალიფიცირებულ იქნა: ა) ფინანსური ხელმიუწვდომლობა - ამჟამად, წამალდამოკიდებულების მკურნალობა (გარდა ჩანაცვლებითი თერაპიისა), მთლიანად თვითდაფინანსების პრინციპით ხორციელდება. მკურნალობის არსებული ფასების გადახდა წამალდამოკიდებული პაციენტებისა და მათი ოჯახების დიდ ნაწილს არ შეუძლია; ბ) მკურნალობის ხარისხისადმი უნდობლობა; გ) სამკურნალო ადგილების სიმწირე (განსაკუთრებით, ჩანაცვლებითი თერაპიის პროგრამებში); დ) სამკურნალო მეთოდების სიმწირე; ე) გეოგრაფიული ნიშნით ხელმისაწვდომობის დეფიციტი.
ქვეყანაში განსაკუთრებულ პრობლემას წარმოადგენს პაციენტთა ფსიქო-სოციალური რეაბილიტაცია:
ფსიქოლოგიური დახმარება პაციენტებს ძირითადად დეტოქსიკაციური კურსის პროცესში უტარდებათ და საშუალოდ, 3-5 კონსულტაციით ან ფსიქოთერაპიული სეანსით შემოიფარგლება. სტაციონარიდან გაწერის შემდეგ პაციენტთა დიდი ნაწილი არ აგრძელებს ფსიქოლოგთან კონტაქტს, ერთი მხრივ, ფინანსური პრობლემების, მეორე მხრივ, არსებული ფსიქოლოგიური დახმარების ნაკლებეფექტურობის გამო;
ჩანასახოვან მდგომარეობაშია წამალდამოკიდებულთა თვითდახმარების სისტემა;
ქვეყანაში არსებობს მხოლოდ სამი ფსიქო-სოციალური რეაბილიტაციის ცენტრი, რომელთა რესურსები და მომსახურების სპექტრი ძალზე შეზღუდულია;
არ არსებობს არც ერთი რეზიდენტული ტიპის სარეაბილიტაციო ცენტრი;
არ არსებობს წამალდამოკიდებულ პირთა დასაქმებისა და პროფესიული მომზადების რაიმე სისტემა და დაფინანსების მექანიზმები.
ქვეყანაში არ არის შემუშავებული მკურნალობის ეფექტურობის შეფასების ერთიანი კრიტერიუმები და პაციენტთა მდგომარეობის შემდგომი მონიტორინგის სისტემა. ნარკოლოგიური კლინიკების უმრავლესობაში არ გამოიყენება მკურნალობის ეფექტურობის შეფასების რაიმე სპეციალური ინსტრუმენტები. მკურნალობის ხარისხზე ძირითადად მსჯელობენ რემისიის ხანგრძლივობის მიხედვით, თუმცა პაციენტებთან მკურნალობის შემდგომი კონტაქტის არარსებობის გამო, მათთვის, ხშირად, ეს ფაქტორიც უცნობია. ამავე დროს, პაციენტები მკურნალობის ეფექტურობას ძირითადად ცხოვრების ხარისხის გაუმჯობესების კუთხით აფასებენ, რასაც ექიმების დიდი ნაწილი ნაკლებ ყურადღებას აქცევს.
ნარკოლოგიურ სამკურნალო დაწესებულებებში პაციენტთა უფლებები ძირითადად დაცულია, თუმცა გარკვეული ასპექტები მოითხოვს გადახედვას (მაგალითად, პაციენტებს ნაკლებად მიეწოდებათ ინფორმაცია მიღებული მედიკამენტების თაობაზე, ზოგჯერ მათთან ხელშეკრულება არ იდება მკურნალობის წინ).
მნიშვნელოვნად ირღვევა წამალდამოკიდებულ პაციენტთა უფლებები პენიტენციალურ სისტემაში მათი მოხვედრის შემთხვევაში, ვინაიდან სასჯელაღსრულების დაწესებულებებში პრაქტიკულად არ არის დანერგილი ადეკვატური ნარკოლოგიური დახმარება.
მოქმედი კანონმდებლობა, აღრიცხვიანობის არსებული სისტემა და ნარკოტიკის მოხმარებაზე არსებული დამსჯელობითი ღონისძიებები ნაკლებ ეფექტურია და არ ითვალისწინებს ავადმყოფთა უფლებებსა და მოთხოვნილებებს მკურნალობაზე.
ნაკლებად არის აწყობილი ნარკოლოგიურ და სხვა სამსახურებს შორის პაციენტის რეფერირებისა და ერთობლივი მოვლის სისტემა.
ყველაზე უკეთესი კავშირია ჩანაცვლებითი თერაპიის პროგრამებსა და აივ/შიდსის განყოფილებას, ჰეპატოლოგებსა და ტუბერკულოზის ცენტრს შორის. ინფექციონისტებთან მჭიდრო კავშირი აქვთ სხვა ნარკოლოგიურ კლინიკებსაც, განსაკუთრებით მათ, რომლებშიც ფუნქციონირებს აივ/შიდსსა და ჰეპატიტებზე ნებაყოფლობითი კონსულტირებისა და ტესტირების ცენტრები.
პრაქტიკულად არ არის შემუშავებული პირველადი ჯანდაცვისა და გადაუდებელი დახმარების სამსახურებიდან ნარკოლოგიურ კლინიკებში პაციენტთა რეფერირების მექანიზმები.
არასაკმარისია კონტაქტი ნარკოლოგიურ და ფსიქიატრიულ დაწესებულებებს შორის, რაც ორმაგი დიაგნოზის მქონე პაციენტთა გამოვლენისა და მკურნალობის ხარისხს აქვეითებს.
ზოგიერთ შემთხვევაში არასაკმარისია კონტაქტი სხვადასხვა ნარკოლოგიურ კლინიკას, აგრეთვე ნარკოლოგიურ კლინიკებსა და სარეაბილიტაციო ცენტრებს შორის.
კვლევამ გამოავლინა, რომ ქალ ნარკოტიკების მომხმარებლებს არანაირი დამატებითი ბარიერები არ ხვდება ნარკოლოგიური დაწესებულებების მხრიდან, მაგრამ ისინი უფრო ხშირად მიმართავენ კერძო ექიმებს, რათა საზოგადოებაში არ გამჟღავნდეს მათ მიერ ნარკოტიკების მოხმარების ფაქტი.
საქართველოში კანონით გათვალისწინებულია ნარკომანიით დაავადებულ პირთა სავალდებულო მკურნალობა, რომელიც არ ხორციელდება ინსტიტუციონალური და ფინანსური უზრუნველყოფის არარსებობის გამო. სავალდებულო მკურნალობის ეფექტურობის მიმართ ექსპერტთა და ექიმ-ნარკოლოგთა შორის აზრთა სხვადასხვაობაა.
ამჟამად ჯანდაცვის სპეციალისტთა დიპლომისშემდგომი მომზადება-გადამზადებისა და სერტიფიცირების რეფორმირების რთული პროცესი ნარკოლოგიის სპეციალობასაც შეეხო.
ნარკოლოგიის დარგში მომუშავე სპეციალისტთა პროფესიული მომზადების დონე გაუმჯობესებას მოითხოვს.
განსაკუთრებით მცირეა დარგში მომუშავე კვალიფიციური ფსიქოთერაპევტების რაოდენობა.
არ არსებობს სპეციალური კვალიფიკაციის კურსები ნარკოლოგიაში მომუშავე საშუალო სამედიცინო პერსონალისთვის.
რაც შეეხება სოციალურ მუშაკებს, საქართველოსთვის ეს არატრადიციული სპეციალობაა, რომლის განვითარებაც მხოლოდ ამჟამად მიმდინარეობს, რის გამოც სოციალური მუშაკების მნიშვნელოვანი დეფიციტია.
ნარკოლოგიას ნაკლები ყურადღება ექცევა სხვა სპეციალობის ექიმთა, მათ შორის, პირველადი სამედიცინო რგოლისა და მომიჯნავე სპეციალობის ექიმთა მომზადებისას.
ნარკოლოგიაში სერიოზული დეფიციტია ქართულენოვანი სახელმძღვანელოების თვალსაზრისით. ნარკოლოგიის ინსტიტუტის მიერ 2001 წელს შექმნილი სახელმძღვანელო გადახედვასა და განახლებას მოითხოვს. არ არსებობს ნარკოლოგიურ დაავადებათა მკურნალობის ერთიანი გაიდლაინები, პროტოკოლები და სტანდარტები.
 |
1.4 კვლევის აქტუალობა |
▲back to top |
1990-იანი წლებიდან საქართველოში აღინიშნა ნარკოტიკების არასამედიცინო მიზნით მოხმარების მკვეთრი მატება. ეს, ერთი მხრივ, განაპირობა საბჭოთა ტოტალიტარული რეჟიმისთვის დამახასიათებელი ანტინარკოტიკული სისტემის რღვევამ, რომელიც ძირითადად ძალისმიერ მეთოდებზე იყო დაფუძნებული; მეორე მხრივ - უკონტროლო ტერიტორიების არსებობამ, საზღვრების დაუცველობამ, კრიმინალური სიტუაციისა და კორუფციის ზრდამ. ამასთანავე, ქვეყანაში არსებულმა სოციალურ-ეკონომიკურმა დაღმასვლამ, უმუშევრობის მაღალმა დონემ, ფასეულობათა კრიზისმა, მოსახლეობაში გამეფებულმა სოციალურმა პესიმიზმმა ხელი შეუწყო ნარკოტიკული ნივთიერებების მავნედ მოხმარების ესკალაციას.
საქართველო, მისი გეოგრაფიული მდებარეობის გამო, ნარკოტიკების აღმოსავლეთიდან დასავლეთისკენ ტრანზიტის ერთ-ერთ მნიშვნელოვან გზას წარმოადგენს, რაც, აგრეთვე, ხელს უწყობს ქვეყანაში ნარკოტიკების შემოდინებას.
მიუხედავად იმისა, რომ უკანასკნელ ხანებში ქვეყანაში აღინიშნა მნიშვნელოვანი ეკონომიკური ზრდა და კრიმინალური სიტუაციისა და კორუფციის შემცირება, ნარკოტიკების მოხმარება კვლავაც რჩება ერთ-ერთ უმწვავეს პრობლემად.
უკანასკნელ წლებში ეპიდემიოლოგიური აღრიცხვიანობის სისტემის რღვევისა და ნარკოტიკების მომხმარებელთა და დამოკიდებულ პირთა შესახებ მონაცემების კოორდინირებული რეგისტრირებისა და ანალიზის არარსებობის გამო, დღეს ქვეყანას არ გააჩნია ნარკოტიკების მომხმარებელთა და ნარკოტიკებზე დამოკიდებულ პირთა რაოდენობის შესახებ სტატისტიკურად სარწმუნო მაჩვენებლები. 2004 წლის ბოლოსთვის ნარკოლოგიის ინსტიტუტის მონაცემთა ბაზაში, რომელიც ასახავდა აღრიცხვიანობას ქვეყნის მასშტაბით, ირიცხებოდა 24 000 ნარკოტიკების მომხმარებელი და ნარკომანიით დაავადებული. ჩვენი კვლევის პროცესში იუსტიციის სამინისტროს ექსპერტიზის სამსახურის წარმომადგენლისგან მიღებული ინფორმაციით, დღეს იუსტიციის სამინისტროს ბაზაში 55 000 ნარკოტიკის მომხმარებელი ირიცხება. ამავე დროს, აშშ-ის სახელმწიფო დეპარტამენტის 2006 წლის ანგარიშის მონაცემების მიხედვით, რომელიც ძირითადად პრესაში გამოქვეყნებულ სტატიებზე დაყრდნობით არის მოპოვებული, საქართველოში 350 000-მდე ნარკოტიკის მომხმარებელია [1]. ადგილობრივი ექსპერტების აზრით კი ქვეყანაში სხვადასხვა ნარკოტიკის მომხმარებელთა რაოდენობა 200 000-240 000-ს, ხოლო ინექციური ნარკოტიკების მომხმარებელთა რაოდენობა 80 000-ს აღწევს, რომელთაგან 30 000-35 000 პირი ნარკოტიკებზე დამოკიდებულებით არის დაავადებული [2].
თუმცა დღესდღეობით საქართველო აივ/შიდსის დაბალი გავრცელების ქვეყნებს მიეკუთვნება, არის მთელი რიგი ფაქტორებისა, რომლებიც განაპირობებენ აივ-შიდსის გავრცელების მაღალ რისკს. 1. ქვეყანაში მაღალია ნარკოტიკების ინექციურ მომხმარებელთა რაოდენობა; 2. საქართველოში აღრიცხულ აივ-ინფიცირებულ პირთა 61-62% დაინფიცირებულია ნარკოტიკების ინექციურ მოხმარებასთან დაკავშირებული სარისკო ქცევის გამო; 3. თუმცა ნარკოტიკების ინექციურ მომხმარებლებში, სხვადასხვა გამოკვლევით, აივ-ის პრევალენტობა მხოლოდ 1-2%-ს აღწევს, ამავე პოპულაციაში ჩ ჰეპატიტის გავრცელება 60-70%-ია.
შექმნილ ვითარებაში განსაკუთრებული მნიშვნელობა ენიჭება იმ ღონისძიებების მოცულობასა და ხარისხს, რომლებიც მიმართულია ქვეყანაში ნარკომანიის გავრცელებისა და ამით გამოწვეული ზიანის შეზღუდვისაკენ.
 |
1.5 პროექტის მიზანი და ამოცანები |
▲back to top |
მიზანი:
პროექტის მიზანს წარმოადგენდა საქართველოში (კერძოდ ქ. თბილისსა და ქ.თელავში) წამალდამოკიდებულების მკურნალობის შეფასება.
ამოცანები:
პროექტის ძირითადი ამოცანები იყო შეგვესწავლა: საქართველოში არსებული ნარკოლოგიური მკურნალობის ფორმები, მეთოდები, მკურნალობის სტანდარტები; მკურნალობაზე მოთხოვნა და ხელმისაწვდომობა; მკურნალობის ღირებულება, ნარკოლოგიური კლინიკების დაფინანსების წყაროები და დაფინანსების მექანიზმები; ფსიქო-სოციალური მომსახურების ხარისხი, ფსიქო-სოციალური მომსახურების ხელმისაწვდომობა; იძულებითი და ნებაყოფლობითი მკურნალობისადმი ნარკოტიკების მომხმარებელთა და ექიმების დამოკიდებულება; მკურნალობის ეფექტურობის კრიტერიუმები; მკურნალობის ბარიერები; ნარკოტიკების მომხმარებელთა აღრიცხვაზე აყვანის პრინციპები, გენდერული თავისებურებების როლი მკურნალობისას; ნარკოლოგიურ კლინიკებში არსებული მატერიალურ-ტექნიკური ბაზების მდგომარეობა და მათი გაუმჯობესების მექანიზმები.
 |
1.6 კვლევის დიზაინი |
▲back to top |
აღნიშნული ამოცანების განსახორციელებლად ჩატარდა სხვადასხვა სახის თვისობრივი (ჩაღრმავებული ინტერვიუ, ფოკუს-ჯგუფი, დოკუმენტაციისა და ლიტერატურის ანალიზი) და რაოდენობრივი კვლევა.
სამუშაო ჯგუფის მიერ შემუშავებული იქნა:
სამი სახის გაიდი ჩაღრმავებული ინტერვიუებისათვის (დარგის ექსპერტებისათვის, კლინიკის ხელმძღვანელებისათვის, სამთავრობო და არასამთავრობო უწყებებში მოღვაწე ექსპერტთათვის).
ორი სახის გაიდი ფოკუსური ჯგუფებისათვის (წამალდამოკიდებულ პირთათვის და ექიმი-ნარკოლოგებისათვის).
სამი სახის რაოდენობრივი კითხვარი (ნარკოტიკების მომხმარებლებისათვის, ექიმ-ნარკოლოგებისათვის, ნარკოტიკების მომხმარებელთა ოჯახის წევრებისათვის). კითხვარები იყო სტრუქტურირებული და ნახევრადსტრუქტურირებული ტიპის. ნარკოტიკების მომხმარებელთათვის განკუთვნილ კითხვარს ჩაუტარდა პრეტესტირება სამიზნე ჯგუფის წარმომადგენლებში, რის შემდეგაც შედგა კითხვარის საბოლოო ვარიანტი.
შესწავლილი იქნა ნარკომანიის დარგში არსებული საკანონმდებლო და ნორმატიული ბაზა.
ჩაღრმავებული ინტერვიუს მეთოდით გამოკითხულ იყვნენ ქვეყნის საკანონმდებლო და აღმასრულებელი ხელისუფლების წარმომადგენლები, ნარკოლოგიის დარგში მომუშავე ექსპერტები, სამთავრობო და არასამთავრობო ორგანიზაციების წარმომადგენლები:
ჩაღრმავებული ინტერვიუებიდან 5 ჩატარდა თბილისის ამჟამად ფუნქციონირებადი ნარკოლოგიური კლინიკის ხელმძღვანელებთან (ნარკოლოგიის სამეცნიერო-კვლევითი ინსტიტუტი, კლინიკა „ბემონი“, კლინიკა „თანადგომა“, ცენტრი „ურანტი“, „ფსიქოკორექციისა და ნარკოლოგიური ექსპერტიზის ცენტრი“), ხოლო 2 - იმ კლინიკების ხელმძღვანელებთან, რომლებიც დღეისათვის აღარ ფუნქციონირებენ. ჩაღრმავებული ინტერვიუ აგრეთვე, ჩატარდა ქ.თელავის ნარკოლოგიური ცენტრის ხელმძღვანელთან.
ჩატარდა 8 ფოკუსური ჯგუფი თბილისსა და თელავში. აქედან 3 ჯგუფი ჩატარდა ექიმ-ნარკოლოგებთან (2 თბილისსა და 1 თელავში), ხოლო 5 - ნარკოტიკების მომხმარებლებთან (4 თბილისში და 1 თელავში.)
ექიმ-ნარკოლოგთა ფოკუს ჯგუფებში მონაწილეობას იღებდნენ თბილისის ნარკოლოგიურ დაწესებულებებში მომუშავე ექიმი-ნარკოლოგები, ხოლო ქ.თელავში ჩატარებულ ფოკუსურ კვლევაში მონაწილეობდნენ თელავის ნარკოლოგიური ცენტრისა და კახეთის რეგიონის (საგარეჯო, გურჯაანი) ნარკოლოგიური კაბინეტების ექიმი-ნარკოლოგები. სულ ფოკუსურ ჯგუფებში მონაწილეობა მიიღო 24 ექიმმა.
ნარკოტიკების მომხმარებელთა ფოკუს-ჯგუფებში მონაწილე პირებიდან ნაწილს ჰქონდა სხვადასხვა ტიპის ნარკოლოგიური მკურნალობის (სტაციონარული ან ამბულატორიული დეტოქსიკაცია, ჩანაცვლებითი თერაპია, მკურნალობა „კერძო ექიმთან“) გამოცდილება, ხოლო ნაწილს მკურნალობა არასოდეს ჩაუტარებია. წამალდამოკიდებულ პირთა ფოკუს ჯგუფებში მონაწილეობა მიიღო 45 პირმა.
რაოდენობრივი კვლევები ტარდებოდა წინასწარ დატრენინგებული ინტერვიუერების მიერ, პირისპირ ინტერვიუს მეთოდით.
რაოდენობრივი კვლევის მეთოდით გამოკითხულ იქნა 50 ექიმი-ნარკოლოგი. კვლევაში მონაწილეობა მიიღეს თბილისში არსებული ყველა ნარკოლოგიური კლინიკის წარმომადგენლებმა, აგრეთვე, თელავის ნარკოლოგიური ცენტრისა და კახეთის რეგიონის ნარკოლოგიური კაბინეტების ნარკოლოგებმა. ექიმთა ნარკოლოგიის დარგში მუშაობის სტაჟი მერყეობდა 3-დან 27 წლამდე.
რაოდენობრივი კვლევა ჩატარდა ნარკოტიკების მომხმარებელთა 100 ახლობელთან. მათ 82%-ს ქალები შეადგენდნენ. გამოკითხულთა 41% იყო ნარკოტიკების მომხმარებელთა მშობელი, 43% - მეუღლე, ხოლო 16% - მეგობარი.
რაოდენობრივი კვლევის მეთოდით გამოკითხულ იქნა 200 ნარკოტიკის მომხმარებელი (მათგან 182 - თბილისში, 18 - თელავში). გამოკითხულთა შორის 82 ნარკოტიკის მომხმარებელი რეკრუტირებულ იქნა ნარკოლოგიის ინსტიტუტის ნებაყოფლობითი ტესტირებისა და კონსულტირების ცენტრის სოციალური მუშაკებისა ან თანასწორგანმანათლებლების მიერ, ხოლო კახეთის რეგიონში გამოკვლეული პირები კვლევაში მოზიდულ იქნენ რეგიონის ექიმთა მიერ; 65 პირი იყო ნარკოლოგიის ინსტიტუტისა და ცენტრ „ურანტის” მეტადონით ჩანაცვლებითი თერაპიის პროგრამის პაციენტი; 53 პირი კვლევის მომენტში გადიოდა დეტოქსიკაციის კურსს ან დეტოქსიკაციის შემდგომ მედიკო-ფსიქოლოგიურ რეაბილიტაციას (ნარკოლოგიის ინსტიტუტისა და „ფსიქოკორექციისა და ნარკოლოგიური ექსპერტიზის ცენტრის“ პაციენტები). აღსანიშნავია, რომ მეთადონის პროგრამის ყველა პაციენტს წარსულში ერთხელ ამ მეტჯერ გავლილი ჰქონდა დეტოქსიკაციური მკურნალობაც.
კვლევაში მონაწილე ნარკოტიკების მომხმარებელთა 98% ეროვნებით იყო ქართველი. მათი საშუალო ასაკი 34-45 წელს შეადგენდა. 67% იყო უმაღლესი განათლებით. 59% იყო დაქორწინებული, 27% - დაუქორწინებელი, 14% - განქორწინებული. გამოკითხულთა 6% იყო სტუდენტი, 81% კვლევის მომენტში იყო უმუშევარი, მათგან 25%-ს არასოდეს უმუშავია. ინექციური ნარკოტიკები პირველად 16 წლის ასაკამდე გასინჯა გამოკვლეულთა 8%-მა, 16-20 წლის ასაკში - 66%-მა, 21-25 წლის ასაკში - 16%-მა, 25 წელს ზემოთ - 8%-მა. უკანასკნელი სამი თვის განმავლობაში ის პირები, რომლებიც არ იმყოფებოდნენ მეთადონით ჩანაცვლებით თერაპიაზე, ყველაზე ხშირად მოიხმარდნენ შემდეგ ნარკოტიკულ ნივთიერებებს: ჰეროინი - 64%, სუბუტექსი - 40%, ეფედრონი/„ვინტი“ - 18%, მარიხუანა - 14%, ბენზოდიაზეპინები - 13%.
რაოდენობრივი კვლევის მონაცემები სტატისტიკურად დამუშავდა SPSS-ს გამოყენებით, სოციოლოგიური კვლევების ცენტრ BCG-ში.
 |
1.7 I. საქართველოში არსებული ნარკოლოგიური სამკურნალო დაწესებულებები |
▲back to top |
1.1 ნარკოლოგიური კლინიკები
ამჟამად საქართველოში სამკურნალო-სარეაბილიტაციო ნარკოლოგიური დაწესებულებების რაოდენობა ძალზედ შეზღუდულია. თბილისში ფუნქციონირებს 5 ნარკოლოგიური კლინიკა (სს ნარკოლოგიის სამეცნიერო-კვლევითი ინსტიტუტი, კლინიკა „ბემონი“, ცენტრი „ურანტი“, „ფსიქოკორექციისა და ნარკოლოგიური ექსპერტიზის ცენტრი“, კლინიკა „თანადგომა“). გარდა ზემოთ ჩამოთვლილისა, უკანასკნელ წლებში თბილისში გაიხსნა და სხვადასხვა მიზეზით დაიხურა 4 ნარკოლოგიური კლინიკა. ქვეყანაში არსებობს 9 რეგიონული ნარკოლოგიური ცენტრი და 20-მდე რაიონული კაბინეტი, რომელთა უმრავლესობა ძირითადად ნარკოლოგიურ ექსპერტიზას ახორციელებს. ამჟამად რეგიონებში ნარკომანიით დაავადებულთა მკურნალობა მიმდინარეობს მხოლოდ ბათუმის ნარკოლოგიურ ცენტრში.
სულ ქვეყანაში მოქმედ ნარკოლოგიურ სტაციონარებს ერთდროულად შეუძლია 60-მდე პაციენტის გატარება (25 საწოლია ნარკოლოგიის ინსტიტუტში, 5 პალატა - კლინიკა „ბემონში“, 6 - ცენტრ „ურანტში“, 8 - „ფსიქოკორექციისა და ნარკოლოგიური ექსპერტიზის ცენტრში“, 7 - კლინიკა „თანადგომაში“ და 7 - ბათუმის ნარკოლოგიურ ცენტრში). თელავის ნარკოლოგიურ ცენტრში არის ორი პალატა, რომლებსაც ძირითადად ალკოჰოლიზმით დაავადებულთა სამკურნალოდ იყენებენ. აღნიშნულ ცენტრში ნარკოტიკებზე დამოკიდებულების მკურნალობა, პრაქტიკულად, არ მიმდინარეობს.
1.2 ფსიქო-სოციალური რეაბილიტაციის ცენტრები
ამჟამად საქართველოში ფუნქციონირებს ფსიქო-სოციალური რეაბილიტაციის 3 ცენტრი: ფსიქო-სოციალური რეაბილიტაციის ცენტრი „თაბორი“, რომელიც 2005 წლიდან ფუნქციონირებს მართლმადიდებლური მონასტრის „თაბორის“ ბაზაზე; სარეაბილიტაციო ცენტრი „ატლანტისი“, რომელიც ახორციელებს ალკოჰოლიზმითა და ნარკომანიით დაავადებულ პირთა რეაბილიტაციას ქვეყნის სამ პენიტენციალურ დაწესებულებაში და წმ. გაბრიელ (ქიქოძე) ეპისკოპოსის სახელობის სარეაბილიტაციო ცენტრი, რომელიც ფუნქციონირებს თბილისში, „აივ/შიდსთან, ტუბერკულოზსა და მალარიასთან ბრძოლის გლობალური ფონდის“ პროგრამის ფარგლებში.
 |
1.8 II. ნარკოლოგიური მკურნალობის ფორმები |
▲back to top |
საქართველოს ნარკოლოგიურ კლინიკებს ძირითადად მიმართავენ ორი სახის ნივთიერებაზე ჩამოყალიბებული დამოკიდებულების სამკურნალოდ. ეს გახლავთ, ალკოჰოლი და ოპიოიდები. შედარებით იშვიათია კანაბისზე დამოკიდებულების მკურნალობა ისიც, როგორც წესი, ფსიქოზური მდგომარეობების განვითარებისას. უკანასკნელ ხანებში შედარებით იმატა სტიმულატორებზე (ეფედრონი, „ვინტი“, „ჯეფი“) დამოკიდებულ პაციენტთა მომართვადობამ.
არსებული ნარკოლოგიური კლინიკებიდან, პრაქტიკულად მხოლოდ ორი კლინიკა (სს ნარკოლოგიის ს/კ ინსტიტუტი და ბათუმის ნარკოლოგიური ცენტრი) იღებს ალკოჰოლისა და ნარკოტიკების მიღების შედეგად მწვავე ფსიქოზურ მდგომარეობაში მყოფ პაციენტებს.
ვინაიდან ნარკოლოგიური კლინიკებს ძირითადად სამკურნალოდ მიმართავენ ოპიოიდებზე დამოკიდებული პირები, ჩვენი კვლევა ძირითადად ფოკუსირებული იყო ოპიოიდებზე დამოკიდებულების მკურნალობაზე.
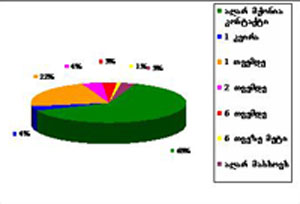
საქართველოში, ამჟამად ოპიოიდებზე დამოკიდებულების მკურნალობის ორი ძირითადი ფორმა არსებობს:
ნარკოტიკებისგან სრულ თავშეკავებაზე ორიენტირებული მკურნალობა;
ნარკოტიკული ნივთიერებებით ჩანაცვლებითი მხარდამჭერი თერაპია.
დიაგრამა №1 - წამალდამოკიდებულთა მკურნალობა ქვეყნის მასშტაბით
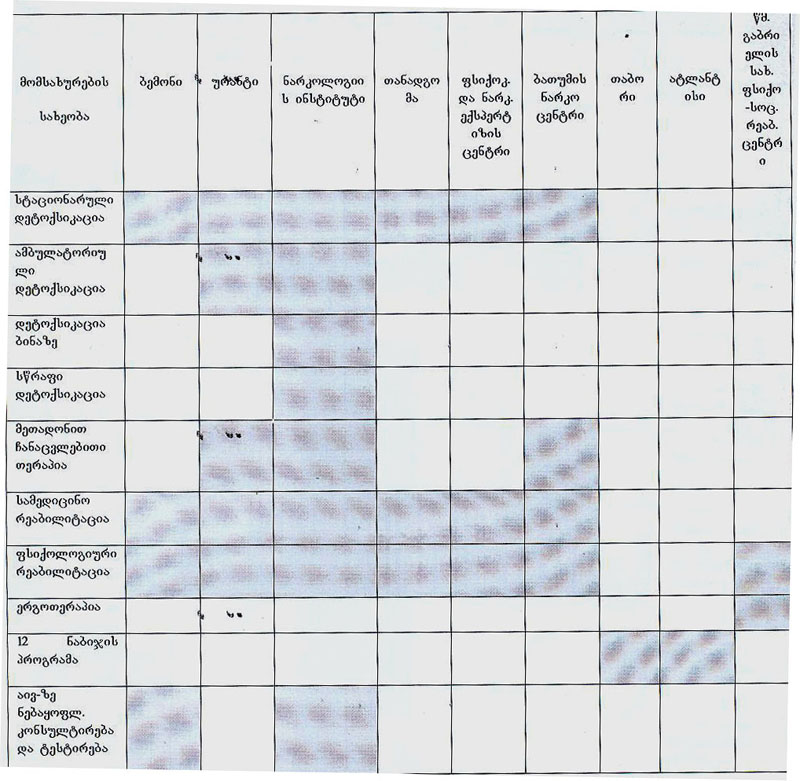
სხვადასხვა ნარკოლოგიური კლინიკა და ფსიქო-სოციალური რეაბილიტაციის ცენტრი სხვადასხვა ტიპის მომსახურებას სთავაზობს კლიენტებს.
ცხრილი №1. ნარკოლოგიური კლინიკებისა და ფსიქო-სოციალური რეაბილიტაციის ცენტრების მიერ შეთავაზებული მომსახურება
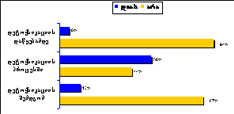
ამავე დროს, ნარკოტიკების მომხმარებლების გამოკითხვით ჩანს, რომ ისინი არათანაბრად არიან ინფორმირებული ქვეყანაში არსებული ნარკოლოგიური სერვისების თაობაზე. გამოკითხულ პირებს ყველაზე მეტი ინფორმაცია აქვთ მკურნალობის ისეთი ფორმების არსებობის შესახებ, როგორიცაა სტაციონარული დეტოქსიკაცია (97%25), მეთადონით ჩანაცვლებითი თერაპიის პროგრამა (97%25), ე.წ. „კოდის ჩაყენება”, ანუ პროლონგირებული მოქმედების ანტაგონისტის ინპლანტაცია (89%25) და ა.შ. ყველაზე ნაკლებად ინფორმირებულნი არიან საქართველოში მკურნალობის ისეთი მეთოდების არსებობის თაობაზე, როგორიცაა: სწრაფი დეტოქსიკაცია (29%25), 12 ნაბიჯის პროგრამა (5%25) (იხ. დიაგრამა №2).
დიაგრამა №.2 ნარკოლოგიური მკურნალობის რა ფორმები არსებობს საქართველოში?
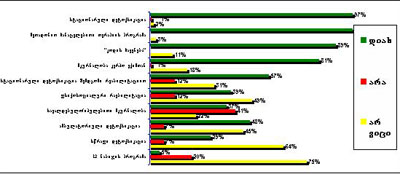
(რესპონდენტები არიან ნარკოტიკების მომხმარებლები)
2.1. ნარკოტიკებისგან სრულ თავშეკავებაზე ორიენტირებული მკურნალობა
ამჟამად ქვეყანაში არსებულ კლინიკებში ოპიოიდებზე დამოკიდებულ პირთა მკურნალობა ძირითადად ნარკოტიკებისგან სრულ თავშეკავებაზეა ორიენტირებული. ნარკოტიკებისგან სრულ თავშეკავებაზე ორიენტირებული მკურნალობა საქართველოში ორ ეტაპად იყოფა - აღკვეთის ძირითადი სიმპტომატიკის მკურნალობა (დეტოქსიკაცია) და შემდგომი მედიკო-ფსიქოლოგიური რეაბილიტაცია. მსოფლიო გამოცდილებით მეტად ეფექტური მესამე ეტაპი, ანუ სოციალური რეაბილიტაცია, საქართველოში ფაქტიურად განუვითარებელია.
ცხრილი №2. ნარკოტიკების მომხმარებელთა პასუხი შეკითხვაზე: „რა ფორმის მკურნალობა ჩაგიტარებიათ და რამდენჯერ?“
ჩატარებული |
ერთხელ |
ორჯერ |
სამჯერ |
მეტჯერ |
არ |
სტაციონარული |
22%25 |
16.%25 |
8%25 |
13%25 |
41%25 |
ამბულატორიული |
5%25 |
1.5%25 |
1%25 |
1%25 |
91.5%25 |
დეტოქსიკაციის |
3%25 |
5%25 |
1%25 |
3%25 |
88%25 |
მკურნალობა |
14%25 |
6%25 |
6%25 |
5%25 |
69%25 |
თვითმკურნალობა |
5%25 |
12%25 |
6%25 |
16%25 |
61%25 |
სავალდებულო/ |
1.5%25 |
1%25 |
1.5%25 |
1.5%25 |
94.5%25 |
„კოდის |
5%25 |
1.5%25 |
|
|
93.5%25 |
12 ნაბიჯის |
1.5%25 |
1%25 |
1,5%25 |
1%25 |
95%25 |
ფსიქოსოციალური |
5%25 |
|
|
|
95%25 |
მკურნალობის ვადები
კლინიკების ხელმძღვანელებისა და ექიმების გადმოცემით, მკურნალობის სტანდარტებით განსაზღვრულია მკურნალობის სასურველი ვადები, რომელთა დაცვაც ხშირად ვერ ხერხდება. ოპიოიდური აღკვეთის სინდრომის მკურნალობის ხანგრძლივობა ძირითადად დამოკიდებულია პაციენტის ფსიქო-ფიზიკურ მდგომარეობაზე, მის ინდივიდუალრ თვისებებზე, უკანასკნელ პერიოდში გამოყენებული ნარკოტიკის სახეობაზე (სუბუტექსისა და მეთადონის აღკვეთის სინდრომის მკურნალობა ჩვეულებრივ უფრო ხანგრძლივად მიმდინარეობს, ვიდრე ჰეროინისა), პაციენტის გადახდისუნარიანობაზე.
ნარკოლოგიურ დაწესებულებებში მოქმედი სამკურნალო სტანდარტების მიხედვით მკურნალობის საშუალო ხანგრძლივობა შემდეგია: მწვავე სიმპტომების კუპირების (დეტოქსიკაციის) ეტაპი საშუალოდ გრძელდება 10-14 დღე (10-15 დღე ნარკოლოგიის ინსტიტუტში, 10-14 დღე - „ბემონსა“ და „ურანტში“, 10 დღეს ფსიქოკორექციისა და ნარკოლოგიური ექსპერტიზის ცენტრში, 10-12 დღე - „თანადგომაში“), ხოლო შემდგომი ამბულატორიული ეტაპი კი სხვადასხვა კლინიკაში 10 დღიდან 2-3 თვემდე, საშუალოდ - 10-30 დღე უნდა მიმდინარეობდეს, თუმცა რეალურად, ამბულატორიული ეტაპი სრულფასოვნად იშვიათად მიმდინარეობს.
დეტოქსიკაციის ეტაპი
ექიმებისა და კლინიკების ხელმძღვანელთა ინფორმაციით დეტოქსიკაცია ძირითადად ტარდება სტაციონარული ან ამბულატორიული ფორმით. ზოგიერთ კლინიკას გააჩნია აგრეთვე, პაციენტთა ბინაზე მომსახურების სერვისი, რომელსაც, ჩვეულებრივ, იშვიათად იყენებენ. ნარკოლოგიის ს/კ ინსტიტუტში დანერგილია აგრეთვე, სწრაფი დეტოქსიკაციის მეთოდი.
სტაციონარული დეტოქსიკაცია
სტაციონარული დეტოქსიკაცია ნარკოლოგიური მკურნალობის ყველაზე გავრცელებული ფორმაა (გამოკითხულ ნამკურნალებ პაციენტთა 60%25-ს ჩატარებული აქვს ერთხელ და მეტჯერ). ყველა არსებული კლინიკა დეტოქსიკაციის პერიოდში იყენებს, როგორც მედიკამენტოზურ ისე არამედიკამენტოზურ მეთოდებს. ამასთან, მკურნალობის პირველ დღეებში ადგილი აქვს ძირითადად მედიკამენტოზურ ჩარევას, ხოლო არამედიკამენტოზური მეთოდებით მკურნალობა ინტენსიურად იწყება აღკვეთის სინდრომის კუპირების მე-4-5 დღიდან.
ჩვენ მიერ განხორციელებულმა კვლევამ აჩვენა, რომ თუმცა სხვადასხვა კლინიკაში გამოყენებული მედიკამენტების სპექტრი გარკვეულად განსხვავდება ერთმანეთისგან, ძირითადად მედიკამენტოზური მკურნალობა მსგავსი სქემებით მიმდინარეობს (იხ. ცხრილი №3).
ცხრილი №3 სხვადასხვა კლინიკის მიერ დეტოქსიკაციის დროს გამოყენებული მედიკამენტების ჯგუფები
|
დაწესებულების |
||||
|
ნარკოლოგიის |
კლინიკა |
ცენტრი |
ფსიქოკ. |
კლინიკა |
ძლიერი |
- |
- |
- |
- |
- |
სუსტი |
+ |
- |
- |
+ |
+ |
არასტეროიდული |
+ |
+ |
+ |
+ |
+ |
კლონიდინი |
+ |
+ |
+ |
- |
+ |
ტრაკვილიზატორები, |
+ |
+ |
+ |
+ |
+ |
ანტიდეპრესანტები |
+ |
+ |
+ |
+ |
+ |
ნეიროლეფსიური |
+ |
+ |
+ |
+ |
+ |
ნორმოთიმიული |
+ |
+ |
+ |
+ |
+ |
ვიტამინები, |
+ |
+ |
+ |
+ |
+ |
აღსანიშნავია, რომ, ვინაიდან არც ერთი კლინიკა არ იყენებს დეტოქსიკაციისთვის ძლიერ ნარკოტიკულ ტკივილგამაყუჩებლებს (მეთადონი, ბუპრენორფინი, მორფიუმი და სხვა), აღკვეთის სინდრომის კუპირებისთვის საჭირო ხდება დიდი რაოდენობით სხვადასხვა ჯგუფის მედიკამენტის მიცემა.
გამოკითხულ პაციენტთა 55%25 აღნიშნავს, რომ დღის მანძილზე იღებდნენ 10-15 სხვადასხვა პრეპარატს, რომელიც მათ დანიშნული ქონდათ. ექიმებში ჩატარებული რაოდენობრივი კვლევის რეზულტატების მიხედვით, კითხვაზე, თუ რამდენ სხვადასხვა მედიკამენტს ხმარობს პაციენტი დღის განმავლობაში დეტოქსიკაციის პირველი 5 დღის მანძილზე, 48%25 ასახელებს 10-მდე სხვადასხვა პრეპარატს, 26%25 - 15-მდე, ხოლო 8%25 - 20-მდე სხვადასხვა მედიკამენტს. ექიმების აზრით, დიდი რაოდენობით ძლიერმოქმედი, მათ შორის, ფსიქოაქტიური, ნივთიერებების მიცემა „დიდი სტრესია ორგანიზმისთვის, საჭიროებს პაციენტის ფიზიკური მდგომარეობის გამუდმებულ მონიტორინგს“... „იწვევს პაციენტის გაბრუებას, მაგრამ ზოგჯერ ვერ თრგუნავს უსიამოვნო სუბიექტურ სიმპტომებს, მათ შორის ტკივილსა და ნარკოტიკისადმი ლტოლვას“... „სომატური პრობლემების მქონე პაციენტებს ვერ მისცემ ამდენ ფსიქოტროპულ პრეპარატს და კლონიდინს“ (ექიმთა ფოკუს-ჯგუფი). თუმცა, ზოგიერთი ექიმი კატეგორიულად წინააღმდეგია დეტოქსიკაციის დროს ძლიერი ნარკოტიკული ნივთიერებების დანიშვნისა, ვინაიდან თვლიან, რომ აღკვეთის მდგომარეობის ზედმეტად კომფორტულმა მკურნალობამ შეიძლება არასერიოზული დამოკიდებულება გამოიწვიოს დაავადებისა და მკურნალობის მიმართ.
ამბულატორიული დეტოქსიკაცია
კლინიკების ხელმძღვანელებისა და ექიმების უმრავლესობის ინფორმაციით ამბულატორიული დეტოქსიკაცია შედარებით იშვიათად ტარდება. ნარკოტიკების მომხმარებელთა გამოკითხული ნაწილიდან, რომელთაც ჩატარებული ჰქონდათ რაიმე მკურნალობა, მხოლოდ 8%25-ს ჰქონდა ჩატარებული ამბულატორიული მკურნალობა. ექიმების განმარტებით ამის ძირითადი მიზეზი ის არის, რომ ამბულატორიულ პირობებში, სადღეღამისო მონიტორინგის გარეშე
„ჩვენ ხელთ არსებული მედიკამენტებით შეუძლებელია პაციენტისთვის იმ ტიპის და ისეთი რაოდენობის მედიკამენტების მიცემა, რაც მძიმე აღკვეთის სიმპტომების ეფექტურ კუპირებას მოახდენდა“ ... ამასთან „ჩვენი მედიკამენტებით გაბრუებული პაციენტებისთვის აუცილებელია წოლითი რეჟიმი“... „რომ შეიძლებოდეს მეთადონის ან ბუპრენორფინის გამოყენება დეტოქსიკაციისთვის, გაცილებით გაიზრდებოდა ამბულატორიული დეტოქსიკაციის წილი“ (ექიმთა ფოკუს-ჯგუფი). ამდენად, ამბულატორიული დეტოქსიკაცია ჩვეულებრივ უტარდებათ შედარებით სუსტი აღკვეთის სინდრომის მქონე პაციენტებს, რომელთაც მკურნალობის მაღალი მოტივაცია გააჩნიათ.
სწრაფი დეტოქსიკაცია
სწრაფი დეტოქსიკაციის მეთოდი დანერგილია მხოლოდ ნარკოლოგიის ს/კ ინსტიტუტში და გულისხმობს ოპიოიდური ანტაგონისტების შეყვანით აღკვეთის სინდრომის ხელოვნურ დაჩქარებასა და მის კუპირებას. ამ მეთოდით შესაძლებელია პაციენტისთვის აღკვეთის სინდრომის მოხსნა 1-2 დღის განმავლობაში და მაშინვე პაციენტის გადაყვანა ოპიოიდური ანტაგონისტის პერორალურ მიღებაზე. აღნიშნული მეთოდი საზღვარგარეთაც არ წარმოადგენს მკურნალობის რუტინულ მეთოდს. მისი გამოყენება საჭიროებს სპეციალურ აღჭურვილობასა და სპეციალურად მომზადებულ შტატს. „მაგრამ ამ მეთოდის გამოყენება განსაკუთრებულ სიფრთხილეს მოითხოვს, საჭიროა პაციენტის ჩაღრმავებული გამოკვლევა მკურნალობის დაწყებამდე და გამუდმებული მონიტორინგი სპეციალური სამედიცინო აღჭურვილობის პირობებში დეტოქსიკაციის მთელი პროცესის დროს“... „ეს მეთოდი კარგ შედეგს იძლევა მაღალმოტივირებულ პაციენტებში, რომელთაც სოციალური ან სხვა რაიმე მიზეზის გამო არ შეუძლიათ ან არ სურთ დეტოქსიკაციის უფრო ხანგრძლივი კურსის ჩატარება” (ექიმთა ფოკუს-ჯგუფი).
არამედიკამენტოზური მკურნალობის მეთოდები
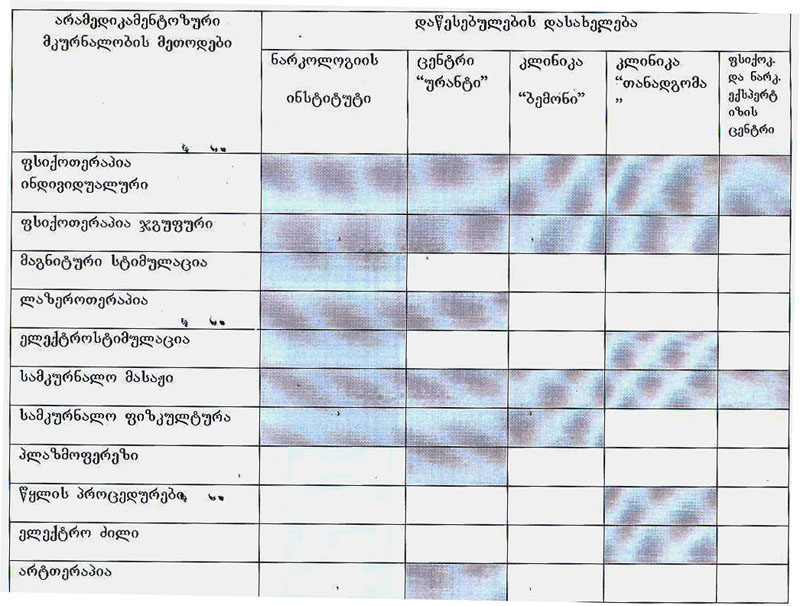
თითქმის ყველა ჩვენ მიერ შესწავლილი კლინიკა, როგორც დეტოქსიკაციის პერიოდში, ისე მას შემდეგ იყენებს მკურნალობის სხვადასხვა არამედიკამენტოზურ მეთოდს (იხ ცხრილი №4).
ცხრილი №4 სხვადასხვა ნარკოლოგიურ დაწესებულებებში არამედიკამენტოზური მკურნალობის მეთოდები
მკურნალობა ,,კერძო ექიმთან“
გამოკითხულ ნარკოტიკების მომხმარებელთაგან, რომელთაც საერთოდ ჩატარებული აქვთ ნარკოლოგიური მკურნალობა, 30%25 აღნიშნავს, რომ ერთხელ ან მეტჯერ მკურნალობა ჩატარებული აქვს ბინაზე ე.წ. „კერძო ექიმთან“. უნდა აღინიშნოს, რომ ასეთი მკურნალობა, ჩვეულებრივ, არაკანონიერია. გამოკითხულ ექიმთა აზრით, ამგვარი მკურნალობა უკანონოა, ხშირად ტარდება არალიცენზირებული და ნაკლებადკვალიფიციური ექიმების, ხოლო ზოგჯერ ექთნის ან არასამედიცინო განათლების პირთა მიერ. „ამგვარი მკურნალობა ჩვეულებრივ ნაკლებად ეფექტურია და ხშირად იწვევს პაციენტებში ნიჰილისტურ დამოკიდებულებას საერთოდ მკურნალობის მიმართ“ (ექიმთა ფოკუს-ჯგუფი). მიუხედავად იმისა, რომ პაციენტების გარკვეულ ნაწილს ესმის ასეთი მკურნალობის ნაკლებეფექტურობა, მაინც მიმართავს მას ფინანსური ხელმისაწვდომობის გამო (პაციენტთა ფოკუს-ჯგუფი). ამავე დროს ამ ტიპის მკურნალობას ხშირად მიმართავენ ის პირები, რომლებიც თავიანთი საქმიანობით და სოციალური მდგომარეობით ცნობადი არიან და ერიდებიან თავიანთი დაავადების გახმაურებას, თუნდაც, კლინიკების სამედიცინო პერსონალთან.
დეტოქსიკაციის შემდგომი მედიკო-ფსიქოლოგიური რეაბილიტაცია
დეტოქსიკაციის შემდგომი მედიკო-ფსიქოლოგიური რეაბილიტაცია, უმრავლეს დაწესებულებათა მონაცემებით, მიმდინარეობს ამბულატორიულ რეჟიმში. თუმცა ამ პერიოდში ძირითადი აქცენტი ფსიქოთერაპიასა და არამედიკამენტოზური მეთოდების გამოყენებაზე გადადის, მნიშვნელოვან როლს თამაშობს, აგრეთვე, მედიკამენტებიც. განსაკუთრებით ხშირად გამოიყენება ოპიოიდური რეცეპტორების ანტაგონისტები (ნალტრექსონი), ანტიდეპრესანტები, ნორმოთიმიული საშუალებები, ქცევის კორექტორები, საძილე საშუალებები და ტრანკვილიზატორები, ვიტამინები, ჰეპატოპროტექტორები, ზოგადგამაჯანსაღებელი მედიკამენტები.
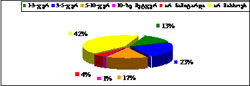
აღსანიშნავია, რომ პაციენტთა მხოლოდ ნაწილი გადის სრულად მედიკო-ფსიქოლოგიური რეაბილიტაციის კურსს. ჩვენ მიერ გამოკითხულ ნარკოტიკების მომხმარებელთა მონაცემებით მათ 63%25-ს აღარ ჰქონია კონტაქტი სამედიცინო დაწსებულებათან სტაციონარიდან გაწერის შემდეგ (იხ. დიაგრამა №3).
დიაგრამა №3. ნარკოტიკების მომხმარებელთა პასუხი შეკითხვაზე, თუ რამდენ ხანს გრძელდებოდა მისი კონტაქტი გაწერის შემდეგ ნარკოლოგიურ დაწესებულებასთან.
ოპიოიდების ანტაგონისტის იმპლანტაცია, ე.წ. „კოდის ჩაყენება“
უკანასკნელ ხანებში ნარკოტიკების მომხმარებელთა შორის გარკვეული პოპულარობა მოიპოვა პროლონგირებული მოქმედების ოპიოიდების ანტაგონისტების იმპლანტაციამ, ე.წ. „კოდის ჩაყენებამ“. მეთოდის არსი იმაში მდგომარეობს, რომ ანტაგონისტის მოქმედების გამო პაციენტი 3-6 თვის მანძილზე ვერ ღებულობს ოპიოიდებს ნეგატიური შედეგების განვითარების შიშით. გამოკითხულ ექიმთა უმრავლესობა აღნიშნავს, რომ ამ მეთოდის დროს გამოყენებული მედიკამენტები საქართველოში რეგისტრირებული არ არის და მათი მოქმედების ეფექტურობა დაუდასტურებელია.
ჩანაცვლებითი თერაპია
ისევე, როგორც უმრავლეს პოსტსაბჭოთა ქვეყნებში, საქართველოში ჩანაცვლებითი თერაპიის დანერგვა მთელ რიგ პრობლემებს აწყდებოდა. 1995 წლიდან სს ნარკოლოგიის ინსტიტუტმა დაიწყო ამ ტიპის მკურნალობის დანერგვის პროპაგანდა გადაწყვეტილების მიმღებ პირებსა და უწყებებში. რასაც მნიშვნელოვნად შეუწყო ხელი ფონდ „ღია საზოგადოება - საქართველოს“ მიერ ორგანიზებულმა და დაფინანსებულმა ღონისძიებებმა. 2002 წელს მიღებულ იქნა „საქართველოს კანონი ნარკოტიკული ნივთიერებების, ფსიქოტროპული ნივთიერებების, პრეკურსორების და ნარკოლოგიური დახმარების შესახებ“, რომელშიც ნებადართულია ქვეყნაში ჩანაცვლებითი თერაპიის განხორციელება. მაგრამ ჩანაცვლებითი თერაპიის პროგრამების რეალურად დაწყება შესაძლებელი გახდა მხოლოდ მას შემდეგ, რაც საქართველომ მოიპოვა „აივ/შიდსთან, ტუბერკულოზსა და მალარიასთან ბრძოლის გლობალური ფონდის“ გრანტი.
გლობალური ფონდის პროექტის ფარგლებში ჩანაცვლებითი თერაპიის პილოტურ პროგრამებს კოორდინირებას უწევს სს ნარკოლოგიის ს/კ ინსტიტუტი. 2005 წლის ბოლოს ამოქმედდა ჩანაცვლებითი თერაპიის ცენტრი ნარკოლოგიის ს/კ ინსტიტუტის ბაზაზე, 2006 წლის სექტემბერში - ცენტრ „ურანტის“ ბაზაზე, ხოლო 2007 წლის თებერვლიდან - ბათუმის ნარკოლოგიური ცენტრის ბაზაზე. სამივე პროგრამა ერთდროულად ემსახურება 225-230 პაციენტს. ჩანაცვლებითი თერაპიის დაწყებიდან 2007 წლის ბოლომდე პროგრამა მოემსახურა 311 პაციენტს (306 მამაკაცი და 5 ქალი), მათ შორის 44 იყო აივ/ინფიცირებული. 2007 წლის ბოლოსთვის რიგში იდგა 250-მდე ადამიანი, რომელთაგან მხოლოდ 42 აკმაყოფილებდა პროგრამაში ჩართვის კრიტერიუმებს.
საქართველოში მიმდინარე ჩანაცვლებითი თერაპიის პროგრამების მახასიათებლებია:
პროგრამები სთავაზობს პაციენტს კომპლექსურ მედიკო-ფსიქოლოგიურ დახმარებას სოციალური რეაბილიტაციის ელემენტებით;
პაციენტთა უმრავლესობა არის მხარდამჭერ ჩანაცვლებით თერაპიაზე.
პაციენტთა პროგრამაში დაყოვნება არ არის დროში შეზღუდული და დგინდება ინდივიდუალურად, მკურნალობის დინამიკის გათვალისწინებით და ხორციელდება პაციენტთან შეთანხმებით.
თუმცა საშუალო დღიური დოზა სხვადასხვა ცენტრში 60-70 მგ-მდეა, არიან პაციენტები, რომლებიც ინდივიდუალური საჭიროების გამო ღებულობენ 120-140 მგ-ს.
სისტემატურად ტარდება პაციენტთა მონიტორინგი სხვა ნარკოტიკული-ფსიქოტროპული ნივთიერებების მიღებაზე.
პაციენტთა პროგრამიდან გარიცხვა ძალიან იშვიათია (სულ 8 შემთხვევა) და ძირითადად განპირობებულია რეჟიმის უხეში დარღვევით (მაგ. ცენტრიდან მეთადონის არალეგალურად გატანის მცდელობა).
ნაკლოვანებები:
ჩანაცვლებითი თერაპიის განხორციელების ნორმატიული ბაზა ზედმეტად მკაცრი და მოუქნელია.
არსებული ნორმატიული აქტების მიხედვით პაციენტები ვალდებულნი არიან ყოველდღიურად გამოცხადდნენ ცენტრში წამლის მისაღებად (გარდა ავადმყოფობის და მივლინების შემთხვევებისა);
დაშვებული არ არის სტაბილური პაციენტებისთვის სახლში თუნდაც ერთი დღის ულუფის გატანება;
ექიმებსა და ექთნებს ყოველდღიურად უწევთ დიდი რაოდენობის დოკუმენტაციის შევსება და სხვ.
პროგრამები ვერ სთავაზობს პაციენტებს ქმედით ღონისძიებებს სოციალური რეაბილიტაციისათვის (დასაქმება, პროფესიული მომზადება/გადამზადება), რაც განპირობებულია ქვეყანაში სოციალური რეაბილიტაციის მექანიზმების განუვითარებლობით.
აღსანიშნავია, რომ 2008 წლიდან გლობალური ფონდის პროექტის ფარგლებში გაიხსნება კიდევ ერთი ჩანაცვლებითი თერაპიის ცენტრი რეგიონში (სავარაუდოდ, შიდა ქართლში - გორში). ამავე პროექტის ფარგლებში უნდა დაიწყოს, აგრეთვე, პილოტური ჩანაცვლებითი თერაპიის პროგრამა პენიტენციალური სისტემის დაწესებულებაში.
 |
1.9 III. პაციენტთა უფლებების დაცვა ნარკოლოგიურ სამკურნალო დაწესებულებებში |
▲back to top |
არსებული კანონმდებლობის მიხედვით, ნარკოლოგიურ დაწესებულებებს ენიჭებათ ავადმყოფების ანონიმურად მკურნალობის უფლება. აკრძალულია მხოლოდ ჩანაცვლებითი მკურნალობის ანონიმური წარმოება.
ნარკოტიკების მომხმარებლებისა და სპეციალისტების გამოკითხვის შედეგად ირკვევა, რომ პაციენტების მკურნალობა ყველა ნარკოლოგიურ კლინიკაში ანონიმურია. კლინიკების ყველა ხელმძღვანელი აცხადებს, რომ პაციენტი წინასწარ (მკურნალობის დაწყებამდე) აფორმებს ხელშეკრულებას დაწესებულებასთან, რომელშიც ის ეცნობა საკუთარ უფლება-მოვალეობებს. თუმცა, დეტოქსიკაციაგამოვლილი ნარკომომხმარებლების მხოლოდ 53%25 ადასტურებს მის მიერ დეტოქსიკაციის დაწყებამდე ხელშეკრულების გაფორმების ფაქტს. ნარკომომხმარებლებისა და ექიმების ფოკუს-ჯგუფების და რაოდენობრივი გამოკვლევების მიხედვით ირკვევა, რომ არც ერთი კლინიკა არ მიმართავს პოლიციას პაციენტის მიერ თუნდაც რეჟიმის უხეში დარღვევის დროს. პაციენტის კლინიკიდან გაწერა - სასჯელის უმაღლეს ზომას წარმოადგენს.
ექიმთა ნახევარზე მეტი (60%25) აღნიშნავს, რომ მათი პაციენტები წინასწარ ინფორმირებულნი არიან იმ მედიკამენტების შესახებ, რომლებსაც იღებენ მკურნალობის დროს. თუმცა ფოკუს-ჯგუფებში ექიმთა უმრავლესობა აცხადებდა, რომ ისინი პაციენტებს აცნობენ მედიკამენტების მხოლოდ ზოგად ფარმაკოლოგიურ ჯგუფებს, რის მიზეზადაც გვევლინება „ნარკოლოგიური ავადმყოფების სპეციფიურობა და ფაქტი, რომ ისინი შემდგომში ხშირად იწყებენ მკურნალობის დროს დანიშნული მედიკამენტების მავნედ მოხმარებას“.
ჩანაცვლებით პროგრამებში კანონით იკრძალება ანონიმური მკურნალობა. მოთხოვნის შემთხვევაში, ცენტრი ვალდებულია ჯანდაცვის სამინისტროს გადასცეს ავადმყოფთა სია. თუმცა სამივე პროგრამა იცავს ავადმყოფის პიროვნების კონფიდენციალობას „პაციენტის უფლებების შესახებ'' კანონის შესაბამისად. ჩანაცვლებითი პროგრამების ყველა ავადმყოფი აღნიშნავს, რომ მკურნალობის დაწყებამდე ყველა მათგანთან დაიდო ხელშეკრულება და ჩატარდა განმარტებითი საუბარი. ყველა ავადმყოფმა იცის მეთადონის ის დოზა, რომელსაც ღებულობს; თვითონ ადევნებენ თვალს წამლის გაცემის პროცესს და ყოველდღიურად სპეციალურ ჟურნალში ხელმოწერით ადასტურებენ მეთადონის მიღების ფაქტსა და მიღებულ რაოდენობას. როგორც წესი, მეთადონის დოზის ცვლილება ხორციელდება მხოლოდ პაციენტთან შეთანხმებით.
განსაკუთრებული აღნიშვნის ღირსია ის ფაქტი, რომ არ არსებობს ნარკოლოგიური მკურნალობის სისტემა პენიტენციალურ დაწესებულებებში, რის გამოც, იქ მოხვედრილ ნარკოტიკებზე დამოკიდებულ პირებს არ მიეწოდებათ ადეკვატური სამედიცინო დახმარება და უმძიმეს პირობებში უწევთ აღკვეთის სინდრომის გადატანა. აღსანიშნავია, რომ ჩანაცვლებითი პროგრამის პაციენტების პენიტენციალურ სისტემაში მოხვედრისას, ჩანაცვლებითი თერაპიის ცენტებს არ შეუძლიათ მიაწოდონ მათ მეთადონის ჰიდროქლორიდი, თუნდაც ხანმოკლე დეტოქსიკაციის ჩატარების მიზნით, რაც პაციენტთა უფლებების სერიოზულ დარღვევად შეიძლება კვალიფიცირდეს.
 |
1.10 IV. ფსიქოლოგიური და სოციალური დახმარება |
▲back to top |
ექსპერტებისა და ექიმების უმრავლესობის აზრით, დეტოქსიკაციის თვალსაზრისით ყველა კლინიკაში მეტ-ნაკლებად ერთნაირი დამაკმაყოფილებელი სიტუაციია. ნარკომანიის მკურნალობის და შემდგომი რეაბილიტაციის პროცესში ფსიქოლოგიური დახმარება კი ერთ-ერთ ყველაზე სუსტ რგოლს წარმოადგენს. რაც შეეხება სოციალურ რეაბილიტაციას, ეს სერვისი, დღეს, საქართველოში, მხოლოდ ფორმირების პროცესშია. გამოკითხულ ექიმთა 64%25-ის აზრით, ძირითადი პრობლემა, რომელიც ნარკომანიით დაავადებულ პაციენტებს მკურნალობის პროცესში ხვდებათ, ფსიქო-სოციალური დახმარების დაბალი ხარისხია. ექიმთა 97%25 მიიჩნევს, რომ მკურნალობის ეფექტურობას მნიშვნელოვნად გაზრდიდა ფსიქო-სოციალური სამსახურის მაღალ დონე.
ფსიქოლოგიური დახმარება
ფსიქოლოგიური დახმარება დეტოქსიკაციური მკურნალობის ფარგლებში
დღეისათვის ფუნქციონირებად ყველა ნარკოლოგიურ კლინიკაში მუშაობს ფსიქოლოგი და როგორც კლინიკის ხელმძღვანელები და ექიმები გადმოგვცემენ, ისინი შეძლებისდაგვარად მაქსიმალურად არიან ჩართული მკურნალობის პროცესში. კლინიკებში ტარდება ფსიქოდიაგნოსტიკა, ფსიქოთერაპიის როგორც ინდივიდუალური, ისე ჯგუფური სეანსები. საჭიროების შემთხვევაში ფსიქოლოგიური დახმარება უტარდებათ პაციენტების ოჯახის წევრებსაც. მიუხედავად ამისა, როგორც ექიმთა, ისე პაციენტებისა და მათი ახლობლების შეფასებით, ნარკოტიკების მომხმარებლებისათვის გაწეული ფსიქოლოგიური დახმარება არასრულფასოვანია.
გამოკითხულ ნარკოტიკების მომხმარებელთა ინფორმაცია, ჩატარებული ფსიქოლოგიური დახმარების შესახებ, აგრეთვე, მიუთითებს ფსიქოლოგიური რეაბილიატაციის განხრით არსებულ პრობლემებზე (დიაგრამა №4).
დიაგრამა №4 პასუხი შეკითხვაზე „ჩაგიტარდათ თუ არა ფსიქოლოგიური დახმარება უკანასკნელი ნარკოლოგიური მკურნალობის დროს“.
ექიმებისა და პაციენტების ინფორმაციით, მკურნალობის დაწყებამდე ფსიქოლოგის პაციენტთან კონტაქტი იშვიათია და ძირითადად ფსიქოდიაგნოსტიკით შემოიფარგლება. სამწუხაროდ, იშვიათად წარმოებს პაციენტის წინასწარი ფსიქოლოგიური მომზადება მკურნალობისათვის, სრული კურსის გავლის მოტივაციის გაძლიერება/გამყარების მიზნით და სხვ. ამის ერთ-ერთ მიზეზად სახელდება ის ფაქტი, რომ დეტოქსიკაციისთვის მოსული პაციენტების დიდ ნაწილს უკვე გამოხატული აქვს აღკვეთის სიმპტომები ან შფოთა „ლომკის“ მოლოდინში, თხოულობს მედიკამენტებს და ნაკლებად არის განწყობილი ფსიქოლოგებთან სასაუბროდ.
კლინიკათა უმრავლესობაში ფსიქოთერაპიული დახმარება იწყება პაციენტის დეტოქსიკაციის პერიოდში. ვინაიდან დეტოქსიკაციის პირველ ეტაპზე პაციენტი ხშირად არის სამკურნალო წამლებისგან გაბრუებული, მასთან ფსიქოლოგიური მუშაობა არაეფექტურია. ამიტომ სტაციონარულ ეტაპზე სრულფასოვანი ფსიქოთერაპიული სეანსებისთვის რჩება მხოლოდ რამდენიმე დღე, რაც არასაკმარისია რეალური ფსიქოლოგიური დახმარებისათვის.
დიაგრამა №5 რამდენჯერ ჩაგიტარდათ ფსიქოთერაპიული სეანსი ან საუბარი/ტესტირება ფსიქოლოგთან დეტოქსიკაციის პროცესში?
პაციენტთა დიდი ნაწილი დეტოქსიკაციის კურსის დასრულების შემდეგ ან საერთოდ არ აგრძელებს მკურნალობას, ან არასრულად გადის კლინიკების მიერ შეთავაზებულ რეაბილიტაციის კურსს. კლინიკების ხელმძღვანელების ინფორმაცია ამ მხრივ განსხვავებულია. მაგალითად, კლინიკა „ბემონის“ ხელმძღვანელი აღნიშნავს, რომ პაციენტთა უმრავლესობა აგრძელებს შემდგომ რეაბილიტაციას. კლინიკა „ურანტის“ ხელმძღვანელის გადმოცემით, რეაბილიტაციის კურსზე რეალურად გადადის დეტოქსიკაცია გავლილ პაციენტთა 20-25%25, ნარკოლოგიის ინსტიტუტის მონაცემებით 35-40%25.
გამოკითხულ პაციენტთა 87%25 აღნიშნავს, რომ დეტოქსიკაციის შემდეგ აღარ მიუმართავს ფსიქოლოგისთვის, 4%25-მა მიმართა 1-3-ჯერ, 2%25-მა - 3-5-ჯერ, 4%25-მა 5-10-ჯერ. ამის ძირითად მიზეზად ექიმები ასახელებენ შემდეგ ფაქტორებს: 1. პაციენტი ფინანსური პრობლემების გამო ვეღარ ახერხებს რეაბილიტაციის კურსის გავლას; 2. პაციენტის თვითდაჯერება, რომ აღკვეთის სინდრომის მოხსნის შემდეგ სიფხიზლის შენარჩუნებაში დახმარებას აღარ საჭიროებს; 3. რეაბილიტაციური ღონისძიებებისადმი პაციენტის ნიჰილისტური დამოკიდებულება; 4. ნარკოტიკებისათვის თავის დანებების დაბალი რეალური მოტივაცია.
ფსიქოლოგიური რეაბილიტაცია ჩანაცვლებითი თერაპიის პროგრამებში
ჩანაცვლებითი თერაპიის ყველა პროგრამაში სრულ შტატზე მუშაობს ერთი ფსიქოლოგი. მისი მოვალეობაა რეგულარულად განახორციელოს პაციენტების ფსიქოდიაგნოსტიკა და ფსიქოლოგიური კონსულტირება. ფსიქოლოგიური მუშაობა ძირითადად ჯგუფური მუშაობის პრინიციპზეა აგებული, თუმცა საჭიროების შემთხვევაში, პაციენტებს უტარდებათ ინდივიდუალური ფსიქოლოგიური კონსულტირებაც. ფსიქოლოგი საკმაოდ ხშირად უტარებს კონსულტირებას პაციენტის ოჯახის წევრებსა და ახლობლებს.
წამალდამოკიდებულთა თვითდახმარების ჯგუფები
აღსანიშნავია, რომ ქვეყანაში პრაქტიკულად არ ფუნქციონირებს წამალდამოკიდებულთა თვითდახმარების ჯგუფები, რომლებიც რეაბილიტაციისა და სიფხიზლის შენარჩუნების ერთ-ერთი ყველაზე ეფექტური და იაფი სისტემაა მთელ მსოფლიოში. რამდენიმე წლის წინ ნარკოლოგიის ინსტიტუტში ფუნქციონირება დაიწყო თვითდახმარების ჯგუფმა, რომელიც საქრთველოში მომსახურე უცხოელ წამალდამოკიდებულთა ინიციატივით შეიქმნა. დაახლოებით 1 წლის მანძილზე ჯგუფი აწყობდა ყოველკვირეულ შეკრებებს. მაგრამ უცხოელი წევრების ქვეყნიდან გამგზავრების შემდეგ, მიუხედავად ნარკოლოგიის ინსტიტუტის თანამშრომელთა ყოველმხრივი ხელშეწყობისა, თვითდახმარების ჯგუფი ნელ-ნელა დაიშალა. შემდგომში თვითდახმარების ჯგუფების შექმნის მცდელობა იყო კლინიკა „ბემონსა“ და „ურანტში“, თუმცა ეს ჯგუფებიც მალე დაიშალა.
ამჟამად ფუნქციონირებს არასამთავრობო ორგანიზაცია „ახალი ვექტორი“, რომელშიც სპეციალისტებთან ერთად გაერთიანებული არიან ნარკოტიკების აქტიური და ყოფილი მომხმარებლები. აღნიშნულ ორგანიზაციაში ის ადამიანები, რომლებმაც თავი დაანებეს ნარკოტიკების მიღებას, თავის გამოცდილებას უზიარებენ, ასწავლიან ზიანის შემცირების პრინციპებს, ეხმარებიან სიფხიზლის მიღწევაში ნარკოტიკების აქტიურ მომხმარებლებს. საჭიროა ასეთი ტიპის ორგანიზაციების განვითარების ხელშეწყობა.
სოციალური დახმარება
ექსპერტებისა და ექიმების აზრით, ქვეყანაში სოციალური რეაბილიტაციის სერვისის განუვითარებლობა წამალდამოკიდებულების მკურნალობა-რეაბილიტაციის აქილევსის ქუსლს წარმოადგენს. სოციალური რეაბილიტაციის დაბალი დონე მკვეთრად აქვეითებს პაციენტთა მკურნალობის ეფექტურობას.
ამ თვალსაზრისით ვაწყდებით ორ ძირითად პრობლემას:
საქართველოში, სოციალური მუშაკის მომზადების ინსტიტუტი, მხოლოდ რამდენიმე წელია რაც ფუნქციონირებს და კვალიფიციური სოციალური მუშაკების მკვეთრი დეფიციტია;
ქვეყანაში არ არის შექმნილი წამალდამოკიდებულ პირთა სოციალური რეაბილიტაციის სისტემა და ინფრასტრუქტურა.
ზემოაღნიშნულიდან გამომდინარე, იმ პროგრამებშიც, კი სადაც ჩართულია სოციალური მუშაკი, მისი მუშაობა ნაკლებად ეფექტურია. მაგალითად, ამჟამად არსებულ სამივე ჩანაცვლებითი თერაპიის პროგრამის შტატში არის თითო სოციალური მუშაკი. ის კონსულტირებას უტარებს პაციენტს სოციალურ საკითხებზე, მათ შორის ოჯახურ პრობლემებზე. კონსულტირებას უწევს დასაქმების საკითხებთან დაკავშირებით. განიხილავს დასაქმების პრობლემებსა და მათი გადაჭრის გზებს, ატარებს სხვადასხვა გამოკვლევას, მათ შორის ცხოვრების ხარისხის შეფასებას და სხვა.
სამწუხაროდ, სოციალურ მუშაკს არ შეუძლია შესთავაზოს პაციენტს დასაქმების ან პროფესიული მომზადების რაიმე რეალური პერსპექტივა. სოციალური მუშაკი იძულებულია, ისევ პაციენტის ახლობლებს ურჩიოს, რომ მათ გამოუძებნონ რაიმე სამუშაო პროგრამაში ჩართულ პირს, რასაც ისინი, ხშირად, ვერ ახერხებენ.
აღსანიშნავია, რომ პროფესიული თემის წევრები გამუდმებით აღძრავენ აღნიშნულ საკითხს გადაწყვეტილების მიმღებ პირთა წინაშე. ამჟამად გარკვეული ნაბიჯები იდგმება პრობლემის მოსაგვარებლად. ხელისუფლების წარმომადგენლები იზიარებენ იმ აზრს, რომ აუცილებელია ნარკოტიკების მომხმარებელთა სოციალური რეაბილიტაციის სისტემის შექმნა, მათ შორის რეზიდენტული სარეაბილიტაციო ცენტრების დაარსება და რემისიის პერიოდში მყოფი პირების სწავლება/დასაქმების მექანიზმების შემუშავება. მიმდინარეობს მოლაპარაკებები შრომის ჯანმრთელობისა და სოციალური დაცვის სამინისტროსთან, რათა წამალდამოკიდებულთათვის ადგილების გარკვეული კვოტა იქნას გამოყოფილი სახელმწიფო დასაქმების პროგრამაში.
2007 წლის ბოლოდან შვეიცარიის მიგრაციის სამსახური ახორციელებს პროგრამას, რომელიც ითვალისწინებს ნარკოლოგიის დარგში მომუშავე სოციალური მუშაკებისა და სხვა პერსონალის მომზადებას; რემისიის ფაზაში მყოფ და ჩანაცვლებითი თერაპიის პროგრამებში ჩართულ წამალდამოკიდებულთა დასაქმების პილოტური პროგრამის დანერგვას. პროგრამა ხორციელდება შრომის ჯანმრთელობისა და სოციალური დაცვის სამინისტროსა და ნარკოლოგიურ პროფესიულ თემთან მჭიდრო კავშირში. სავარაუდოდ, ნარკოტიკების მომხმარებელთა რეალური დახმარება დაიწყება 2008 წელს.
ფსიქო-სოციალური რეაბილიტაციის ცენტრები
ამჟამად ქვეყანაში არსებობს სამი ფსიქო-სოციალური რეაბილიტაციის ცენტრი.
ნარკოლოგიური ფსიქო-სოციალური სარეაბილიტაციო ცენტრი „თაბორი“ მდებარეობს „თაბორის“ მონასტერში, სადაც 2005 წლიდან არასამთავრობო ორგანიზაცია „პეონი“ ახორციელებს ნარკოტიკებზე და ალკოჰოლზე დამოკიდებული პირების ფსიქო-სოციალურ რეაბილიტაციას „12 ნაბიჯის პროგრამის“ მიხედვით. ცენტრში მისულ პაციენტებს სთავაზობენ ღია ტიპის საერთო შეკრებებზე მონაწილეობას. შეკრებაზე მისვლა შეუძლიათ, როგორც თავად პაციენტებს, ისე მათი ოჯახის წევრებს, ახლობლებს, ნარკომანიის პრობლემით დაინტერესებულ პირებს, მიუხედავად აღმსარებლობისა. სურვილის შემთხვევაში, ცენტრი ნარკომანიით დაავადებულ პირებს სთავაზობს მონასტერში ცხოვრებას, სადაც ისინი ესწრებიან წირვა-ლოცვას, შრომობენ ბერებთან ერთად. ფუნქციონირების დაწყებიდან ცენტრს მიმართა 900-ზე მეტმა ალკოჰოლიზმითა და ნარკომანიით დაავადებულმა. მათგან 400-ზე მეტს რეკომენდაცია გაეწია, რეაბილიტაციის პროცესი მონასტერში გაეგრძელებინა.
სარეაბილიტაციო ცენტრი „ატლანტისი“ მოქმედებს საქართველოს პენიტენციალური სისტემის 3 დაწესებულებაში: ქუთაისის №2 საპყრობილეში, სასჯელაღსრულების დეპარტამენტის №6 საპყრობილეში და სასჯელაღსრულების დეპარტამენტის ქალთა და არასრულწლოვანთა №5 საერთო და საპყრობილის რეჟიმის დაწესებულებაში. ამ პროგრამას ახორციელებს ქართული არასამთავრობო ორგანიზაცია „ძალადობისაგან დაცვის ეროვნული ქსელი“ ნორვეგიის „ციხის საერთაშორისო რეფორმის“ ფინანსური მხარდაჭერით. აღნიშნული ცენტრი ნარკოტიკებზე და ალკოჰოლზე დამოკიდებული პირების ფსიქო-სოციალურ რეაბილიტაციას ახორციელებს ასევე „12 ნაბიჯის პროგრამის“ მიხედვით.
წმ. გაბრიელ ეპისკოპოსის სახელობის სარეაბილიტაციო ცენტრმა ფუნქციონირება დაიწყო 2007 წლის იანვარში გლობალური ფონდის პროექტის „აივ/შიდსის პრევენციისა და კონტროლის ეფექტური განხორციელების მიზნით არსებული ეროვნული რეაგირების გაძლიერება საქართველოში 2003-2007წ.წ-ში“ მეთადონით ჩანაცვლებითი თერაპიის პროგრამის ფარგლებში. ეს პროექტი გათვალისწინებულია როგორც ჩანაცვლებით პროგრამებში მყოფი პაციენტებისთვის, ისე სხვადასხვა მეთოდებით მკურნალობის შედეგად რემისიის ფაზაში მყოფი წამალდამოკიდებული პირებისთვის. წამალდამოკიდებულებს შეუძლიათ მიმართონ ცენტრს მიუხედავად მათი რწმენისა და აღმსარებლობისა. აქ პაციენტებს შესაძლებლობა აქვთ მიიღონ ჯგუფური და ინდივიდუალური ფსიქოლოგიური დახმარება; ისაუბრონ სულიერ საკითხებზე; მოილოცონ წმინდა ადგილები და გაეცნონ სამონასტრო ცხოვრებას; დაკავდნენ ერგოთერაპიით - ხატვა, თექასა და მინანქარზე მუშაობა, ხეზე ჭრა და სხვა. ცენტრის თანამშრომლები მომხმარებლების პარალელურად ინტენსიურად მუშაობენ მათი ოჯახის წევრებთანაც. გახსნის დღიდან ცენტრს მიმართა 120-ზე მეტმა ნარკოტიკის მომხმარებელმა, თუმცა რეგულარული კლიენტების რაოდენობა, ამჟამად, 20-ს არ აღემატება.
აღსანიშნავია, რომ ქვეყანაში არ არსებობს რეზიდენტული ტიპის არც ერთი სარეაბილიტაციო ცენტრი, სადაც წამალდამოკიდებულნი მოახერხებდნენ გარკვეული ხნით ჩვეული გარემოსგან იზოლირებას, სოციალური ჩვევების აღდგენას. დღესდღეობით ასეთი ცენტრის ფუნქციას ასრულებს მონასტერი. მონასტრები, უდავოდ, ძალზე მნიშვნელოვანი რესურსია წამალდამოკიდებულთა რეაბილიტაციისთვის, მაგრამ მათ არ შეუძლიათ დიდი რაოდენობის პაციენტების ერთდროულად მიღება და მათთვის ყველა საჭირო მომსახურების შეთავაზება.
აქვე უნდა აღინიშნოს, რომ საქართველოს ეკლესია და პირადად მისი უწმინდესობა, საქართველოს პატრიარქი ილია II, დიდ ყურადღებას აქცევს ქვეყანაში ნარკომანიის პრობლემის მოგვარებას, როგორც პრევენციის, ისე წამალდამოკიდებულთა მკურნალობა-რეაბილიტაციის განხრით. ამის შედეგია ალბათ ისიც, რომ დღეს ქვეყანაში არსებული სამი სარეაბილიტაციო ცენტრიდან, ორი ეკლესიასთან არის კავშირში.
„გლობალური ფონდის” მე-6 რაუნდის პროექტის მიხედვით, რომლის პროგრამებიც 2008 წლის I კვარტალში ამუშავდება, გათვალისწინებულია „ფსიქო-სოციალური რეაბილიტაციის საკონსულტაციო-ტრეინინგ ცენტრის“ შექმნა, რომლის დანიშნულება იქნება: ნარკოტიკების მომხმარებელთა ფსიქო-სოციალურ რეაბილიტაციაზე ორიენტირებული საეკლესიო კერების (ტაძრებსა და მონასტრებში) შექმნა; რეაბილიტაციაზე მომუშავე მოძღვრების, ფსიქოლოგებისა და სოციალური მუშაკების მომზადება ტაძრებსა და მონასტრებში ნარკომანთა სარეაბილიტაციო პროგრამების განხორციელებისათვის; სასულიერო პირების მეთადონის პროგრამის ცენტრებთან თანამშრომლობისათვის მომზადება; ნარკოტიკების მომხარებელთა თანადგომის ქსელის მოძიება და მათი კონსულტირება-ტრენირება და სხვა.
 |
1.11 V. ნარკოლოგიური მკურნალობის ღირებულება და დაფინანსების წყაროები |
▲back to top |
ნარკოლოგიური მკურნალობის ღირებულება ბევრ ფაქტორზეა დამოკიდებული: დაწესებულების მიერ დადგენილ საგადასახადო ტარიფებზე, პაციენტის მკურნალობაში ჩართულობის ხანგრძლივობაზე, გამოყენებული მედიკამენტების ხარისხსა და რაოდენობაზე, პროცედურებისა და სხვა მომსახურების მოცულობაზე, ზედნადებ ხარჯებზე (იჯარის გადასახადი, კომუნალური გადასახადები და სხვა).
სხვადასხვა კლინიკაში სტაციონარული დეტოქსიკაციის კურსის ღირებულება 500-დან 2000 ლარამდე (300-1250 §US), საშუალოდ კი 1000-1200 (625-750 §US) ლარი ჯდება. სწრაფი დეტოქსიკაციის ღირებულება შეადგენს 1950 ლარს. ამბულატორიული დეტოქსიკაცია შედარებით იაფადღირებულია: 600 - ლარამდე, რეაბილიტაციის კურსის ღირებულება შეადგენს 425-1200 ლარს. აქვე აღსანიშნავია, რომ ქვეყანაში არსებული კანონის მიხედვით, კონკრეტული პაციენტის მკურნალობის ღირებულების დაანგარიშება ხორციელდება ამ კონკრეტული პაციენტისთვის გაწეული მომსახურების მიხედვით. შესაბამისად, თუკი პაციენტის მომსახურება ნაკლები ან მეტი იქნება დაწესებულების სტანდარტით გათვალისწინებულ მომსახურებაზე, გადასახადის რაოდენობაც კლებულობს ან იზრდება.
თბილისის კლინიკებში მომსახურების ღირებულება კლინიკების სამედიცინო სტანდარტების მიხედვით წარმოდგენილია №5 ცხრილში:
ცხრილი №5 დეტოქსიკაციისა და შემდგომი რეაბილიტაციის ღირებულება თბილისის კლინიკებში.
დაწესებულების |
მომსახურების ტიპი, |
|||||
|
სტაციონარული |
ამბულატორიული |
რეაბილიტაცია |
|||
|
დღეების |
ღირებულება |
დღეების |
ღირებულება |
დღეების |
ღირებულება |
ნარკოლოგიის |
15 |
1600 |
14 |
600 |
30 |
425 |
კლინიკა |
10-14 |
100-1500 |
- |
- |
30 |
+ |
ცენტრი |
14 |
1200-1500 |
1 თვე |
500-700 |
3-კვირამდე |
++ |
კლინიკა |
10-12 |
1700-2000 |
- |
- |
15 |
1200 |
ფსიქოკორ. |
10 |
800 |
- |
- |
10 |
450 |
რეაბილიტაციის ღირებულება შედის 1500 ლარად ღირებულ მომსახურების პაკეტში, დეტოქსიკაციასთან ერთად.
რეაბილიტაციის ღირებულება შედის სტაციონარული ან ამბყულატორიული დეტოქსიკაციის პაკეტში.
„კერძო ექიმის“ მიერ ჩატარებული დეტოქსიკაციის კურსის ღირებულების დადგენა რთულია, ვინაიდან ამგვარი მკურნალობა არალეგალურია და ოფიციალურად არსად არ ფიქსირდება. პაციენტთა და მათი ოჯახის წევრების მიერ მოწოდებული ინფორმაციით, ასეთი მკურნალობა 200-800 ლარამდე ჯდება.
ამჟამად არსებულ „გლობალური ფონდის“ პროგრამებში ჩანაცვლებითი თერაპიის ღირებულება საშუალოდ, ერთ პაციენტზე, ერთი თვის განმავლობაში შეადგენს 300 ლარს (188$US).
დაფინანსების არსებული წყაროები
დეტოქსიკაცია
ამჟამად, ქვეყანაში დეტოქსიკაციური მკურნალობა მთლიანად პაციენტების ან მათი ახლობლების მიერ ფინანსდება. აღსანიშნავია, რომ ზოგიერთი კლინიკა (ნარკოლოგიის ინსტიტუტი, „ბემონი“, „ურანტი“) გარკვეულ ფინანსურ შეღავათებს უწევს პაციენტთა სპეციფიკურ ჯგუფებს. მაგრამ კლინიკის ხელმძღვანელთა ინფორმაციით, კლინიკების შემოსავლები არ იძლევა პაციენტების მნიშვნელოვანი რაოდენობისთვის ფინანსური შეღავათების დაწესების საშუალებას.
ჩანაცვლებითი თერაპია
ამჟამად, ქვეყანაში მიმდინარე ჩანაცვლებითი თერაპია სრულად ფინანსდება „გლობალური ფონდის“ პროგრამის მიერ და არსებული მომსახურება პაციენტებისთვის სრულიად უფასოა.
ფსიქო-სოციალური რეაბილიტაცია
წმ. გაბრიელ ეპისკოპოსის სახელობის ფსიქო-სოციალური რეაბილიტაციის ცენტრში რეაბილიტაციის კურსი პაციენტთათვის უფასოა და ფინანსირდება „გლობალური ფონდის“ მიერ. პაციენტთათვის უფასოა მომსახურება, აგრეთვე, ფსიქო-სოციალური რეაბილიტაციის ცენტრ „თაბორში“. ეს ცენტრი ფინანსდება სხვადასხვა გრანტის საშუალებით. ხოლო თუ პაციენტის გაგზავნა ხდება მონასტერში, მას უწევს თვეში, დაახლოებით, 150 ლარის გადახდა, რითაც ძირითადად პაციენტის კვების ხარჯები იფარება. პენიტენციალურ დაწესებულებებში მიმდინარე სარეაბილიტაციო პროგრამა - „ატლანტისი“ - ფინანსირდება ნორვეგიული პროგრამის „საერთაშორისო ციხის რეფორმის“ მიერ და პაციენტებისთვის უფასოა.
სახელმწიფო დაფინანსება
აღსანიშნავია, რომ 1997 წლიდან 2006 წლამდე მკვეთრად შემცირდა ჯანდაცვის სფეროში ნარკოლოგიაზე გამოყოფილი ბიუჯეტი (იხ. დიაგრამა №6).
დიაგრამა №6
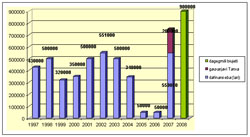
2004 წლამდე დაფინანსების ძირითადი ნაწილი განკუთვნილი იყო სამედიცინო ექსპერტიზისა და პროფილაქტიკური ღონისძიებების ჩატარებაზე მთელი საქართველოს მასშტაბით. ბიუჯეტის მხოლოდ მცირე ნაწილი (დაახლოებით 15%25) იხარჯებოდა ნარკოლოგიურ მკურნალობაზე - ძირითადად ალკოჰოლისა და ნარკოტიკების მოხმარებით გამოწვეული ფსიქოზებისა და სოციალურად სახიფათო სხვა ნარკოლოგიური მდგომარეობების დაფინანსებაზე. 2005 წლიდან ნარკოლოგიური ექსპერტიზის იუსტიციისა და შინაგან საქმეთა სამინისტროს უწყებაში გადასვლის შემდეგ ჯანდაცვის სამინისტრო აფინანსებდა მხოლოდ მცირე მასშტაბის პროფილაქტიკურ ღონისძიებებს.
2007 წლის ბიუჯეტში მკვეთრად გაიზარდა ნარკოლოგიურ ღონისძიებებზე გამოყოფილი თანხის რაოდენობა. გამოყოფილ იქნა 750000 ლარი. აქედან 150000 ლარი განკუთვნილი იყო რეგიონალური ცენტრების ფუნქციონირებისათვის. ამ თანხის ათვისება პრაქტიკულად მთლიანად განხორციელდა. 200000 ლარამდე გამოყოფილი იყო ნარკოლოგიური პაციენტების მკურნალობისა და რეაბილიტაციისთვის, მაგრამ აღნიშნული თანხის ათვისება ვერ მოხერხდა. 2007 წლის ბიუჯეტით გამოყოფილი იყო 350000 ლარი ჩანაცვლებითი თერაპიის განსახორციელებელი მედიკამენტების შესაძენად. დაგეგმილი იყო ქვეყანაში ჩანაცვლებითი თერაპიის გაფართოება თანადაფინანსების პრინციპით (მედიკამენტის საფასური უნდა აენაზღაურებინა სახელმწიფოს, ხოლო ყველა სხვა მომსახურებისა - პაციენტს). აღნიშნული თანხის მედიკამენტის (მეთადონის ჰიდროქლორიდის) შესყიდვის თაობაზე ჩატარდა ტენდერი. მაგრამ სხვადასხვა მიზეზის გამო მედიკამენტის შემოტანა და შესაბამისად, მკურნალობის დაწყება განხორციელდება, სავარაუდოდ, 2008 წლის მეორე კვარტლიდან.
2008 წლის ჯანდაცვის ბიუჯეტში ნარკოლოგიაზე გათვალისწინებული თანხა შეადგენს 900000 ლარს, რომლის ძირითადი ნაწილი მოხმარდება წამალდამოკიდებულთა მკურნალობას, როგორც ჩანაცვლებითი, ისე ნარკოტიკებისგან თავისუფალი მეთოდების გამოყენებით.
დაფინანსების პერსპექტიული წყაროები
ყველა ექსპერტი ცალსახად აღნიშნავს, რომ ამჟამად ქვეყანაში არსებული ნარკოლოგიური მკურნალობის დაფინანსება არაადეკვატურია მკურნალობაზე არსებული მოთხოვნილებისა.
2005 წელს შრომის ჯანმრთელობისა და სოციალური დაცვის მინისტრის ინიციატივით შეიქმნა მინისტრთან არსებული ანტინარკოტიკული საბჭო (ხელმძღვანელი ქ-ნი თ. სირბილაძე), რომელმაც შეიმუშავა ქვეყნის ანტინარკოტიკული სტრატეგიის კონცეფცია. აღნიშნული კონცეფცია შრომის ჯანმრთელობისა და სოციალური დაცვის სამინისტროს მიერ გადაეცა საქართველოს პარლამენტის ჯანმრთელობისა და სოციალური დაცვის კომიტეტს (ხელმძღვანელი ბ-ნი გ.წერეთელი). სამთავრობო და არასამთავრობო სექტორის წარმომადგენლებთან ჩატარებული განხილვებისა და კონსულტაციების შედეგად დახვეწილი საბოლოო დოკუმენტი - „საქართველოს ანტინარკოტიკული სტრატეგია“ 2007 წლის შემოდგომაზე მიღებულ იქნა საქართველოს პარლამენტის მიერ.
„საქართველოს ანტინარკოტიკული სტრატეგია“ ითვალისწინებს მრავალმხრივ, კომპლექსურ მიდგომას, რომელიც მიმართულია ქვეყანაში ნარკოტიკების მოხმარებისა და მის მიერ გამოწვეული ზიანის შემცირებისაკენ.
როგორც ჯანდაცვის სფეროს საკანონმდებლო და აღმასრულებელი ხელისუფლების, ისე არასამთავრობო სექტორის წარმომადგენელთა აზრით, აუცილებელია ნარკოლოგიური მკურნალობის გაფართოება და დაფინანსების ეფექტური გზების გამოძებნა. ძირითადად დასახელებულ იქნა დაფინანსების შემდეგი წყაროები:
სახელმწიფო დაფინანსება - აღსანიშნავია, რომ მოქმედი კანონმდებლობით განსაზღვრულია ნარკომანიით დაავადებულთა მკურნალობა სახელმწიფოს ხარჯზე ცხოვრებაში ერთხელ მაინც, რაც დაუფინანსებლობის გამო არ ხორციელდება; შექმნილ სიტუაციაში, ექსპერტთა უმრავლესობა თვლის, რომ სახელმწიფო დაფინანსების ერთ-ერთ წყაროდ შეიძლება იქცეს ნარკოტიკების მოხმარებისთვის დაკისრებული ჯარიმები. რისთვისაც საჭიროა, შემუშავდეს მექანიზმი, რომლის საშუალებითაც მოხდება გადახდილი ჯარიმების ნაწილის გამოყენება ნარკოტიკებზე დამოკიდებულთა მკურნალობისათვის.
მუნიციპალური დაფინანსება - რამდენადაც ჩვენთვის ცნობილია, ამჟამად მუნიციპალური პროგრამებით ნარკომანიის მკურნალობა არ ფინანსდება.
სადაზღვეო დაფინანსება - სადაზღვევო სისტემა ამჟამად საქართველოში განვითარების პროცესშია და სადაზღვევო პაკეტები, როგორც სახელმწიფო, ისე კერძო, ჩვეულებრივ, არ ითვალისწინებს ნარკომანიის მკურნალობას. ვინაიდან სახელმწიფომ დაიწყო სოციალურად დაუცველი მოსახლეობის ჯანმრთელობის დაზღვევა, უახლოეს მომავალში შესაძლოა ნარკოლოგიური მკურნალობის გათვალისწინება სოციალურად დაუცველი ფენებისათვის.
თანადაფინანსება - თუმცა სამოქალაქო სექტორიდან შერჩეულ ექსპერტთა უმეტესობა თვლის, რომ ნარკომანს უნდა ჰქონდეს უფასო მკურნალობის ჩატარების საშუალება, თანაც იმდენჯერ, რამდენჯერაც დასჭირდება, ხელისუფლების წარმომადგენლების აზრით, ამგვარი მიდგომის განხორციელება ქვეყნის განვითარების უახლოეს მომავალში ნაკლებად რეალურია. ამ ეტაპზე ნარკომანიის მკურნალობა-რეაბილიტაციის თანადაფინანსების პრინციპის შემოღება (სრულ დაფინანსებასთან პარალელურად) გააფართოებს ქვეყანაში მკურნალობის შესაძლებლობებს. ამის მაგალითი იქნება 2008 წელს ჩანაცვლებითი მკურნალობის განხორციელება თანადაფინანსების პრინციპით. აღსანიშნავია, რომ გამოკითხულ ნარკოტიკების მომხმარებელი 53%25 აღნიშნავს, რომ ამჟამად, გამართლებულად მიაჩნიათ ქვეყანაში თანადაფინანსების პრინციპზე მომუშავე ჩანაცვლებითი თერაპიის პროგრამების დანერგვა, ხოლო 37%25 უარყოფითად აფასებს ამგვარ წამოწყებას1.
კერძო პირთა (ბიზნესმენები) ინვესტიციები - დღეს, საქართველოში კერძო ბიზნესის მიერ პრაქტიკულად არ ხდება ნარკომანიის მკურნალობის დაფინანსება. ექსპერტთა აზრით, ეს გამოწვეულია ორი მიზეზით: 1. ნარკომანიის მკურნალობის შედეგისადმი უნდობლობით; 2. ქვეყანაში ქველმოქმედების დაბეგვრის მაღალი ტარიფების არსებობით. თუკი შემოღებულ იქნება კანონი, რომელიც გარკვეულ შეღავათებს მიანიჭებს ქველმოქმედ (მათ შორის ჯანდაცვის დარგში მოღვაწე) ბიზნესმენებს, ეს მნიშვნელოვნად წაახალისებს ბიზნესმენთა მიერ ნარკომანიის მკურნალობის დაფინანსებას.
უცხოელი დონორების დაფინანსება - უცხოური დონორული ორგანიზაციები, მათ შორის საერთაშორისო ორგანიზაციები, ნაკლებად აფინანსებენ ნარკომანიის მკურნალობა/რეაბილიტაციას. ამჟამად ძირითადი თანხები ნარკოლოგიაზე მოდის აივ/შიდსის გავრცელების პრევენციის მიზნით. ექსპერტთა ნაწილი თვლის, რომ საქართველოში მიმდინარე ეკონომიკურ ზრდასთან ერთად, სავარაუდოდ, შემცირდება უცხოური დონორი ორგანიზაციების დაფინანსებაც. ამდენად, ექსპერტთა აზრით, თუმცა ნარკოლოგიის დარგის სამთავრობო და არასამთავრობო ორგანიზაციები კვლავაც უნდა ეცადონ უცხოური თანხების მოზიდვას, ძირითადი აქცენტი გადატანილ უნდა იქნას თავად ქვეყნის შიგნით დაფინანსების ეფექტური წყაროებისა და მექანიზმების მოძიებაში.
-----------------
1. ღია საზოგადოების ინსტიტუტიც უარყოფითად აფასებს თანადაფინანსების ინიციატივას.
 |
1.12 VI. მკურნალობის ეფექტურობის შეფასება |
▲back to top |
მკურნალობის შეფასების ინსტრუმენტები
ნარკოლოგიურ კლინიკათა უმრავლესობაში არ არის შემუშავებული პაციენტების მკურნალობის ეფექტურობის შეფასების მწყობრი სისტემა. გამოკითხული ექიმების უმრავლესობა (70%25) აღნიშნავს, რომ არა აქვთ რაიმე სპეციალური ინსტრუმენტი, რომლითაც აფასებენ მკურნალობის ეფექტურობას. 24%25 კი აღნიშნავს, რომ მათ კლინიკაში არსებობს ასეთი ინსტრუმენტები. აქედან, 29%25 აღნიშნავს, რომ ასეთი ინსტრუმენტებია შეფასებითი სისტემა, დინამიური დაკვირვება/მონიტორინგი (33%25), რემისიის ხანგრძლივობა (22%25), ინფორმაციის მიღება ოჯახის წევრებისგან (11%25).
ექიმთა უმრავლესობა აღნიშნავს, რომ მათთვის ძნელია მკურნალობის გრძელვადიანი შედეგების შეფასება, ვინაიდან არ არის აწყობილი პაციენტთა ხანგრძლივი დინამიური დაკვირვებისა და მონიტორინგის სისტემა, რის გამოც, მათ ძალიან შეზღუდული აქვთ ინფორმაცია კლინიკიდან გაწერილი პაციენტის მდგომარეობის შესახებ.
ზოგიერთ კლინიკაში ამ მხრივ, არის გარკვეული მცდელობები, რომლებიც შემდგომ დახვეწას მოითხოვს. მაგალითად, ნარკოლოგიის ინსტიტუტის სტაციონარულ განყოფილებაში უკვე 10 წელზე მეტია გამოიყენება პაციენტის ფსიქო-ფიზიკური მდგომარეობის შესაფასებელი სპეციალური კითხვარი, რომელიც 81 პუნქტისგან შედგება. ეს კითხვარი ივსება ექიმთა მიერ ყოველდღიურად და იძლევა დინამიკაში პაციენტის მდგომარეობის, მკურნალობის სხვადასხვა მეთოდის, გამოყენებული მედიკამენტების ეფექტურობის შეფასების საშუალებას. აღსანიშნავია, რომ აღნიშნულ კითხვარებს აქვს არა მხოლოდ პრაქტიკული, არამედ სამეცნიერო მნიშვნელობაც. პაციენტებზე პოსტსტაციონარული დაკვირვება გაძნელებულია, ვინაიდან ანონიმურად მკურნალობა ჩატარებული პაციენტები არ გამოთქვავენ სურვილს გააგრძელონ ნარკოლოგთან კონტაქტი.
მეთადონით ჩანაცვლებითი თერაპიის პროგრამებში მიმდინარეობს პაციენტთა მკურნალობის ეფექტურობის რეგულარული შეფასება. მაგალითად, ნარკოლოგიის ინსტიტუტის მიერ გამოყენებულია მკურნალობის შეფასების სპეციალური ნაკრები, რომელიც მოიცავს პაციენტის ფსიქო-ფიზიკური მდგომარეობის შემაფასებელ კითხვარს, დეპრესიისა და შფოთვის შესაფასებელ სკალებს, ცხოვრების ხარისხის შესაფასებელ კითხვარს, ნარკოტიკების არალეგალურად მოხმარებისა და მასთან დაკავშირებული სარისკო ქცევის შეფასების კითხვარებს და სხვა. აღნიშნული კითხვარებით კვლევა უტარდება ყოველ პაციენტს პროგრამაში ჩართვისას და შემდგომ ყოველ სამ თვეში ერთხელ. მონაცემები მუშავდება სპეციალური კომპიუტერული სისტემის საშუალებით.
მკურნალობის ეფექტურობის მაჩვენებლები პაციენტების, მათი ახლობლებისა და ექიმების აზრით
მკურნალობის ეფექტურობის კრიტერიუმები საკმაოდ განსხვავებულია ექიმების, ნარკოტიკების მომხმარებლებისა და მათი ოჯახის წევრების თვალსაზრისით (იხ. დიაგრამა №7).
დიაგრამა №7 პასუხი თხოვნაზე - „შემოხაზეთ სამი მაჩვენებელი, რომლებიც თქვენთვის მკურნალობის ეფექტურობაზე მიუთითებს“.

როგორც დიაგრამიდან ჩანს, თითოეული ჯგუფი სხვადასხვა მაჩვენებელს აძლევს პრიორიტეტს. 1. ექიმებისთვის გამოკვეთილი პრიორიტეტია 6 თვე და მეტ ხანს რემისიის მიღწევა პაციენტებში (88%25). ისინი ნაკლებ ყურადღებას აქცევენ პაციენტთა ცხოვრების ხარისხის გაზრდას (ოჯახის წევრებთან ურთიერთობის გაუმჯობესება - 20%25, დასაქმება - 28%25). როგორც ჩანს, ექიმების ამბიციები „რეალური მინიმუმის“ მიღწევით შემოიფარგლება და სავარაუდოდ, მათ გამოცდილებას ასახავს. 2. წამალდამოკიდებულ პირებს რაიმე მკვეთრად გამოხატული პრიორიტეტი არ გააჩნიათ, თუმცა პირველ სამ ადგილს ინაწილებს ოჯახის წევრებთან ურთიერთობის გაუმჯობესება (52%25), „ლომკის“ მოხსნა (50%25) და ნარკომანიისგან განკურნება (46%25). 3. ოჯახის წევრთა და ახლობელთათვის ეფექტურობის ძირითადი მაჩვენებელი ნარკომანიისგან განკურნებაა (75%25). რაც, სავარაუდოდ, გამოწვეულია ოჯახის წევრების მიერ დაავადების არსისა და კანონზომიერებების ნაკლებად გააზრებით. ეს იწვევს არაადეკვატურ მოლოდინებს მკურნალობისგან და შესაბამისად, შემდგომ კონფლიქტებსა და დაძაბულ ურთიერთობას წამალდამოკიდებულთან. სასურველია, რომ სამივე ჯგუფის წარმომადგენლები უკეთ იცნობდნენ ერთმანეთის სურვილებსა და მოლოდინებს, რაც დაეხმარებოდათ მკურნალობის პროცესში ერთობლივი ძალისხმევის უკეთ წარმართვაში.
არსებული მკურნალობის ეფექტურობის შეფასება
ექსპერტთა აზრი
გამოკითხულ ექსპერტთა უმრავლესობა, ამჟამად, საქართველოში არსებულ მკურნალობას ნაკლებად ეფექტურად მიიჩნევს. ამის მიზეზებად ისინი ასახელებენ შემდეგ ძირითად ფაქტორებს:
მკურნალობა ძირითადად შემოიფარგლება დეტოქსიკაციის კურსით და ხშირად არ მოიცავს მედიკო-ფსიქოლოგიურ რეაბილიტაციას. ხოლო სოციალურ რეაბილიტაციის პროგრამები საერთოდ არ არსებობს;
მკურნალობის მეთოდების სპექტრი შეზღუდულია;
არ არსებობს მკურნალობის თანამედროვე გაიდლაინები;
სამედიცინო პერსონალის მომზადების დონე, განსაკუთრებით ექთნების, ფსიქოლოგებისა და სოციალური მუშაკებისა, არ შეესაბამება საერთაშორისო სტანდარტებს.
ამავე დროს, ზოგიერთი ექსპერტი აღნიშნავს, რომ უკანასკნელ წლებში მნიშვნელოვანი ნაბიჯები გადაიდგა ნარკოლოგიური მკურნალობის გაუმჯობესების თვალსაზრისით. განსაკუთრებით მნიშვნელოვნად მიაჩნიათ ქვეყანაში ისეთი თვისობრივად განსხვავებული მკურნალობის ფორმის დანერგვა, როგორიცაა ჩანაცვლებითი თერაპია.
პაციენტების, მათი ახლობლებისა და ექიმების აზრი
ჩვენ მიერ, როგორც ნარკოტიკების მომხმარებლებისთვის, ისე მათი ახლობლებისა და ექიმებისთვის შეთავაზებულ იქნა შეეფასებინათ არსებული მკურნალობის ფორმები ეფექტურობისა და ჰუმანურობის მიხედვით.
დიაგრამა №8 - მკურნალობის ეფექტურობის შეფასება 5-ქულიანი შკალით, სადაც 1 „ძალიან არაეფექტურს“ აღნიშნავს, ხოლო 5 - „ძალიან ეფექტურს“.

დიაგრამა №9 - მკურნალობის მეთოდების შეფასება ჰუმანურობის მიხედვით მოთხოვნილი იყო მეთოდების რანჟირება (1 ქულა ნიშნავს „ყველაზე ჰუმანურს“)
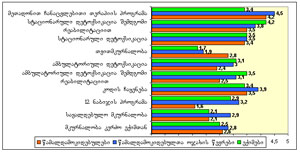
როგორც დიაგრამებიდან ჩანს, პაციენტებისა და ექიმთა აზრი საკმაოდ განსხვავდება ერთმანეთისგან. პაციენტთა აზრით, როგორც ყველაზე ეფექტურ, ისე ყველაზე ჰუმანურ მეთოდად მიიჩნევენ ჩანაცვლებით თერაპიას. მაშინ, როცა ექიმებისთვის ყველაზე ეფექტური და ყველაზე ჰუმანურიც არის სტაციონარული დეტოქსიკაცია, შემდგომი რეაბილიტაციით (მიუხედავად იმისა, რომ თვით დეტოქსიკაციის პერიოდში პაციენტების ფსიქო-ფიზიკური მდგომარეობა საკმაოდ მძიმეა). პაციენტთა ახლობლები კი ყველაზე ეფექტურად თვლიან მეთადონის პროგრამას, ხოლო ყველაზე ჰუმანურად - სტაციონარულ დეტოქსიკაციას.
საინტერესოა, რომ წამალდამოკიდებულთა ოჯახის წევრები და თვით წამალდამოკიდებულნი, ეფექტურობის თვალსაზრისით მეორე ადგილზე „კოდის ჩაყენებას“ ათავსებენ. საკმაოდ ეფექტურად თვლიან ამ მეთოდს ექიმებიც. თუმცა სამივე ჯგუფი „კოდის ჩაყენებას“ ნაკლებად ჰუმანურად თვლის.
ვინაიდან ჩანაცვლებითი თერაპია შედარებით ახალი მეთოდია საქართველოში და ჯერაც არაერთგვაროვანი აზრი არსებობს ამ მკურნალობის თაობაზე (დაწყებული იქიდან, რომ ჩანაცვლებითი თერაპია პანაცეაა, დამთავრებული იმით, რომ ეს მეთოდი პაციენტისათვის დამღუპველია), მიზანშეწონილად ჩავთვალეთ, წარმოგვედგინა საპირისპირო არგუმენტები.
ჩანაცვლებითი თერაპიის პროგრამის პაციენტები ამ მეთოდის უპირატესობებად თვლიან შემდეგ ფაქტორებს:
აღარ აღინიშნება ლტოლვა ნარკოტიკების მიმართ („ეხლა რომ შევესწრო კიდევაც ნარკოტიკის გაკეთების პროცესს, მე არ გავიკეთებ, აღარ მაქვს მოთხოვნილება“, „ეხლა რომც მქონდეს ნარკოტიკი, ასე მგონია, გადავაგდებ ან სხვას მივცემ. ეს მე აღარ მაინტერესებს“);
მიუხედავად იმისა, რომ მეთადონს ღებულობს, პაციენტი მთელი მკურნალობის პერიოდში ფხიზელია და პერსონალთან ერთად აქტიურად არის ჩართული საკუთარი მკურნალობის პროცესში („პროგრამამ ჩვენ ფიქრის უნარი და დრო მოგვცა“);
ჩანაცვლებითი თერაპიის დროს ნელ-ნელა და ორგანულად ხდება პაციენტების ადაპტაცია გარემოსთან;
პაციენტი თვითონ იღებს პასუხისმგებლობას თავის თავზე;
მკურნალობის პროცესში იზრდება პაციენტის შრომის უნარი და სოციალური აქტივობის სურვილი („სამი შვილის მამა ვარ და რაც უნდა მეკეთებინა 12 წლის მანძილზე, აი ახლა, ამ ორი წლის მანძილზე გავაკეთე“; „ეხლა ბავშვებს რომ ვხედავ თურმე რამხელები ყოფილან. არ მახსოვს როგორ გაიზარდნენ“);
ჩნდება ფიზიკურ ჯანმრთელობაზე ზრუნვის უნარი და სურვილი;
კრიმინალური კონტაქტებისა და აქტივობის შემცირება („იმ სისტემიდან საერთოდ ამოვვარდი, აღარ ვმეგობრობ იმ ძველ მეგობრებთან, იმ წრესთან აღარ მაქვს და არ მინდა კონტაქტი“);
ნარკოტიკებისგან (მათ შორის ჩანაცვლებითი პრეპარატებისგან) თავისუფალი ცხოვრების მოტივაციის გაძლიერება („ბევრს ვფიქრობ, რომ აქედანაც უკვე უნდა წავიდე. ამდენი ხანია ფხიზლად ვარ, რაც აქ დავდივარ და ყველაფერს საღი თვალით ვუყურებ“; „მგონია, უკვე იმ დონემდე მივედი, რომ პროგრამიდან წასვლა შემიძლია. მაგრამ თან მეშინია - რამე რომ მოხდეს და უკან რომ ვეღარ დავბრუნდე? ხუმრობა ხომ არაა, 15 წელი ნარკოტიკს ვიკეთებდი“).
ამავე დროს, ექიმების ნაწილი და ის პაციენტები, რომლებსაც არ უმკურნალიათ ჩანაცვლებით პროგრამებში, ასახელებდნენ ჩანაცვლებითი თერაპიის შემდეგ ნაკლოვანებებს:
ეს არის მხოლოდ ნარკომანის ერთი ნარკოტიკიდან მეორეზე „გადასმა“;
პრაქტიკულად ადამიანი ისევ აქტიურად არის დამოკიდებული ნარკოტიკზე;
ეს არ არის მკურნალობა, არამედ ეს არის მხოლოდ პრობლემის კონსერვირება.
თუმცა ექიმების უმრავლესობა აღნიშნავს, რომ ზოგიერთი პაციენტისთვის, განსაკუთრებით მათთვის, რომლებმაც რამდენჯერმე სცადეს მკურნალობა უშედეგოდ, შესაძლოა ჩანაცვლებითი თერაპია იყოს საუკეთესო გამოსავალი ფსიქო-ფიზიკური მდგომარეობის გაუმჯობესების, ზიანის შემცირებისა და დეკრიმინალიზაციის თვალსაზრისით. აღსანიშნავია, რომ ექიმების მხოლოდ 4%25-მა (ექიმები, რომლებსაც არ უმუშავიათ ჩანაცვლებით პროგრამებში) გამოთქვა კატეგორიულად უარყოფითი აზრი ჩანაცვლებითი თერაპიის მიმართ. 96%25 კი თვლის, რომ პროგრამები უნდა გაფართოვდეს და ამასთან კლინიკებს უნდა მიეცეთ უფლება აწარმოონ დეტოქსიკაცია ჩანაცვლებითი პრეპარატების გამოყენებით.
ჩანაცვლებითი თერაპიის ეფექტურობას ადასტურებს ის გამოკვლევებიც, რომლებიც ჩატარდა ნარკოლოგიის ინსტიტუტის ჩანაცვლებითი თერაპიის ცენტრში 2006-2007 წლებში 60 პაციენტზე (იხ. დიაგრამები №, №, 10-12).
დიაგრამა №10 - დეპრესიის დინამიკა ნარკოლოგიის ინსტიტუტის ჩანაცვლებითი თერაპიის პროგრამის პაციენტებში (ბეკის დეპრესიის კითხვარი)
დიაგრამა №11 - შფოთვის დინამიკა ნარკოლოგიის ინსტიტუტის ჩანაცვლებითი თერაპიის
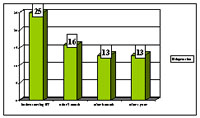
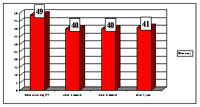
პროგრამის პაციენტებში (სპილბერგერის შფოთვის სკალა)
დიაგრამა №12 - ცხოვრების ხარისხის მაჩვენებლის დინამიკა ნარკოლოგიის ინსტიტუტის ჩანაცვლებითი თერაპიის პროგრამის პაციენტებში (ჯანმო-ს მიერ შემოთავაზებული საკვლევი კითხვარი)
 |
1.13 VII. მკურნალობის ბარიერები |
▲back to top |
ფინანსური ბარიერი
როგორც ექსპერტებისა და ექიმების (97%25), ისე ნარკოტიკების მომხმარებელთა (76%25) და მათი ოჯახის წევრების (71%25) აზრით, ქვეყანაში მკურნალობის უპირველესი ბარიერი ფინანსური ხელმიუწვდომლობაა. როგორც აღვნიშნეთ, მხოლოდ დეტოქსიკაციური კურსი კლინიკათა უმრავლესობაში 1000-1500 ლარი (მიახლოებით 750§) ჯდება. არსებული ოფიციალური მონაცემებით, ამჟამად საქართველოში მომუშავე ადამიანის საშუალო თვიური ხელფასი 345 ლარს, ხოლო ერთი ოჯახის საშუალო შემოსავალი 400 ლარს შეადგენს [3]. ჩვენ დავინტერესდით კვლევაში მონაწილე ნარკოტიკების მომხმარებლებისა და მათი ოჯახების საშუალო თვიური შემოსავლით (იხ. დიაგრამა №13 და№14.)
დიაგრამა №13 გამოკითხულ წამალდამოკიდებულთა საშუალო თვიური ლეგალური შემოსავალი
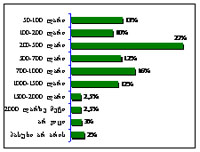
დიაგრამა №14 გამოკითხულ წამალდამოკიდებულთა ოჯახების საშუალო თვიური შემოსავალი
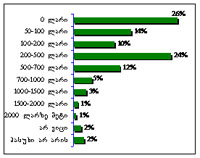
როგორც დიაგრამებიდან ჩანს, გამოკითხულ მომხმარებელთა მხოლოდ 5%25-ის და გამოკითხულთა მხოლოდ 17%25-ის ოჯახის თვიურ ბიუჯეტს შეუძლია დაფაროს ნარკოლოგიურ კლინიკებში დეტოქსიკაციის კურსის ხარჯები, შემდგომი რეაბილიტაციის თანხების გათვალისწინების გარეშე. აღსანიშნავია, რომ რეგიონში გამოკითხულ მომხმარებელთა ფინანსური შესაძლებლობები უფრო დაბალი იყო თბილისელ რესპონდენტებთან შედარებით.
მკურნალობის ხარისხისადმი უნდობლობა
როგორც ექიმები (60%25), ისე პაციენტები (29%25) და მათი ახლობლები (29%25) მკურნალობის ერთ-ერთ მნიშვნელოვან ბარიერად ასახელებენ მკურნალობის შედეგისადმი უნდობლობას. მათი აზრით, გამოჯანმრთელებული წამალდამოკიდებულ პირთა სიმცირე უნდობლად განაწყობს ისედაც მკურნალობის დაბალი მოტივაციის მქონე პაციენტებს.
ნარკოტიკების მომხმარებლებისათვის ბარიერად აღიქმება, აგრეთვე აღკვეთის სინდრომის მკურნალობის არსებული მეთოდები. ნარკოტიკების მომხმარებლების უმრავლესობას „ტკივილის არაკომფორტულად გადატანის შიში” აქვს.
ნარკოლოგიური კლინიკებისა და სამკურნალო ადგილების სიმწირე
საქართველოში არსებული კლინიკების ერთდროული გამტარუნარიანობა სტაციონარული დეტოქსიკაციის ჩასატარებლად 60 საწოლს არ აღემატება. გამოკითხულ პაციენტთა 15%25 აღნიშნავს, რომ დეტოქსიკაციური მკურნალობის წინ 10 დღიდან 1 თვემდე მოუწია რიგში დგომა. გასათვალისწინებელია, რომ სახელმწიფო ან სხვა წყაროებით დეტოქსიკაციური მკურნალობის დაფინანსების გაზრდის შემთხვევაში, ნარკოლოგიური ინფრასტრუქტურის განუვითარებლობა, შესაძლოა ქვეყანაში მკურნალობის გაფართოების სერიოზულ ბარიერად იქცეს.
ცალკე აღნიშვნის ღირსია ჩანაცვლებითი თერაპიის პროგრამები, სადაც პაციენტები თვეობით და წლობით დგანან რიგში. ქვეყანაში ამჟამად არსებული 230 სამკურნალო ადგილი არანაირად არ შეესაბამება ჩანაცვლებით თერაპიაზე მკურნალობის მოთხოვნას. გამოკითხულ ექიმთა 14%25 თვლის, რომ დღეს საქართველოში 2000 ადამიანს მაინც ესაჭიროება ჩანაცვლებითი თერაპია. 14%25 ასახელებს 5000 ადამიანს, ხოლო 34%25 - 10 000 პირს. გამოკითხულ წამალდამოკიდებულთა დიდი ნაწილი, აგრეთვე, ფიქრობს, რომ ამგვარი მკურნალობა დღეს საქართველოში 10 000-ზე მეტ ადამიანს სჭირდება.
მკურნალობის ხელმიუწვდომლობა საცხოვრებელი ადგილის მიხედვით
დღეს ქვეყანაში ნარკოლოგიური სერვისების განვითარების მიხედვით მკვეთრი დისბალანსია თბილისსა და რეგიონებს შორის. თბილისის გარდა სტაციონარული დეტოქსიკაციისა და ჩანაცვლებითი თერაპიის ჩატარება შესაძლებელია მხოლოდ ბათუმში. სხვა რეგიონებიდან პაციენტები იძულებული არიან ჩამოვიდნენ თბილისში ან ბათუმში. ეს დამატებით ზრდის მკურნალობის პროცესისთვის საჭირო ხარჯებს. ქ. თელავში გამოკითხულ წამალდამოკიდებულთა აზრით, კახეთის რეგიონში მცხოვრები გაცილებით მეტი ადამიანი ჩაიტარებდა მკურნალობას, თუნდაც, თელავში რომ არსებობდეს ნარკოლოგიური მკურნალობის პირობები.
ნარკოლოგიური დახმარების ფორმების სიმწირე
საქართველოში ნარკოტიკების მომხმარებლებისათვის მკურნალობის ბარიერს წარმოადგენს ის ფაქტი, რომ შეზღუდულია ნარკოლოგიური მკურნალობის სერვისები. დღეს ნარკოლოგიაში რეალურად ორი ტიპის მომსახურებაა, ეს არის ძვირად ღირებული დეტოქსიკაცია, რომელიც ხშირად უშედეგოა და ჩანაცვლებითი თერაპიის პროგრამები, რომლებშიც ადგილები ძალზე შეზღუდულია. დეტოქსიკაციის შემდგომი ფსიქო-სოციალური რეაბილიტაციის პროგრამები ცუდად არის განვითარებული. არ არსებობს რეზიდენტული ტიპის სარეაბილიტაციო ცენტრები, მაგალითად თერაპიული კომუნები. ექსპერტები თვლიან, რომ „ქვეყანაში უნდა არსებობდეს ყველა ტიპის მკურნალობის მეთოდი, რომელსაც შეუძლია პაციენტს სარგებელი მოუტანოს“. უნდა არსებობდეს არჩევანი. პაციენტმა შესაძლოა მკურნალობის სხვადასხვა მეთოდი მოსინჯოს, რათა მიაგნოს იმ მეთოდს, რომელიც ესაჭიროება.
პაციენტის ვინაობის გამჟღავნების შიში
ექიმების 23%25 თვლის, რომ პაციენტებისთვის სამკურნალოდ მიმართვის ბარიერია პიროვნების ვინაობის გამჟღავნების შიში, რასაც ნარკოტიკების მომხმარებლები არ იზიარებენ. მათი მხოლოდ 1,5%25 აღიქვავს ამ ფაქტორს მკურნალობის ბარიერად.
აღრიცხვაზე აყვანის შიში
ექიმების 50%25 თვლის, რომ პაციენტებისთვის სამკურნალოდ მიმართვის ბარიერია აღრიცხვაზე დაყენების შიში. თუმცა ნარკოტიკების მომხმარებელთა მხოლოდ 11%25 თვლის ამას მკურნალობის შემაფერხებელ ფაქტორად, ვინაიდან მათთვის ცნობილია, რომ ნარკოლოგიურ კლინიკებში მკურნალობა (გარდა ჩანაცვლებითი თერაპიისა) ანონიმურია.
 |
1.14 VIII. ნარკოტიკის მომხმარებელთა და დამოკიდებულ პირთა აღრიცხვა |
▲back to top |
2004 წლამდე ნარკომომხმარებელთა და დამოკიდებულ პირთა აღრიცხვიანობა ხორციელდებოდა ჯანდაცვის სისტემის მიერ. სამართალდამცავი სტრუქტურები ნარკოლოგიური გამოკვლევისა და ნარკოლოგიური ექსპერტიზისთვის ნარკოლოგიურ დისპანსერებს მიმართავდნენ. ნარკოტიკის მოხმარების ფაქტის დადასტურების შემთხვევაში ნარკოლოგების მიერ ისმებოდა მომხმარებლის ან დამოკიდებულის დიაგნოზი. 2005 წლიდან ნარკოლოგიური გამოკვლევისა და ექსპერტიზის სამსახური ჯანდაცვის სისტემიდან გადავიდა იუსტიციის სამინისტროში, სადაც შეიქმნა სასამართლო ექსპერტიზის ბიურო. შემდგომში ასეთივე სამსახური შეიქმნა შინაგან საქმეთა სამინისტროშიც. ამჟამად ამ ორივე სტრუქტურის მიერ ხდება მომხმარებელთა აღრიცხვაზე დაყენება. მიუხედავად იმისა, რომ ორივე სამსახურში მუშაობენ ექიმი ნარკოლოგები, დღეისათვის ხორციელდება მხოლოდ ნარკოტიკის მოხმარების ფაქტის კონსტატაცია, ხოლო მავნედ მოხმარებისა და დამოკიდებულების დიფერენციალური დიაგნოსტიკა არ ხდება.
არსებული კანონების მიხედვით, ნარკოტიკული საშუალების მოხმარებისთვის პიროვნების (მათ შორის დამოკიდებული პირის) პირველი დაკავება კვალიფიცირდება როგორც ადმინისტრაციული სამართალდარღვევა, რისთვისაც პირი ისჯება 500 ლარის ოდენობის ფულადი ჯარიმით. მეორე დარღვევას ენიჭება სისხლის სამართლის დარღვევის კვალიფიკაცია, რომელიც ითვალისწინებს ერთ წლამდე პატიმრობას ან საპროცესო გარიგებას (1500-2500 ლარის ოდენობით). არსებული სისტემა არაპირდაპირი გზით უარყოფითად ისახება ავადმყოფის მიერ მკურნალობის გადახდისუნარიანობაზე.
ამჟამად პარლამენტში შეტანილია კანონპროექტი, რომელიც ითვალისწინებს არსებული წესების ლიბერალიზაციას, მათ შორის - ნარკოტიკული საშუალების მოხმარებისთვის დასჯის შესახებ მუხლების ამოღებას სისხლის სამართლის კოდექსიდან და მათ გადატანას ადმინისტრაციულ კოდექსში. ახალ პროექტში გათვალისწინებულია, რომ ნარკოტიკებზე დამოკიდებული პირის მიერ ნარკოტიკული საშუალების უკანონოდ მოხმარების შემთხვევაში, მისგან ამოღებული ჯარიმის თანხა (პიროვნების სურვილის შემთხვევაში) შეიძლება მოხმარდეს მისსავე მკურნალობას.
ამჟამად ზოგიერთ ნარკოლოგიურ დაწესებულებებში ტარდება მხოლოდ ნებაყოფლობითი და/ან ალტერნატიული ნარკოლოგიური გამოკვლევები.
რაც შეეხება კლინიკაში სამკურნალოდ მისული პაციენტის აღრიცხვაზე აყვანას, კიდევ ერთხელ აღვნიშნავთ, რომ საქართველოში ავადმყოფთა მკურნალობა ნებაყოფლობითი და ანონიმურია. ავადმყოფის პიროვნების გამჟღავნება ხდება მხოლოდ სასამართლოს გადაწყვეტილების ან თავად ავადმყოფის განცხადების საფუძველზე. დანარჩენ მოთხოვნებზე ხდება მხოლოდ სტატისტიკური მონაცემების წარდგენა.
ამჟამად მიმდინარეობს მუშაობა ჩანაცვლებით თერაპიის პროგრამებში ჩართული პირების პროფესიულ საქმიანობაზე გარკვეული აკრძალვების დადგენის მიზნით.
 |
1.15 IX. იძულებითი და ნებაყოფლობითი მკურნალობა |
▲back to top |
საბჭოთა კავშირში არსებობდა ალკოჰოლიზმითა და ნარკომანიით დაავადებული პირების იძულებითი მკურნალობის სისტემა. სასამართლო გადაწყვეტილების საფუძველზე, პაციენტები სამკურნალო კურსს გადიოდნენ ე.წ. შრომით-სამკურნალო პროფილაქტორიუმებში, რომლებიც, ფაქტიურად, შინაგან საქმეთა სამინისტროს სისტემაში არსებულ შრომა-გამასწორებელ დაწესებულების (ე.წ. კოლონია) ნაირსახეობას წარმოადგენდნენ, სადაც გაძლიერებული იყო სამედიცინო სამსახური. საქართველოში ასეთ პროფილაქტორიუმებში წლის განმავლობაში ერთდროულად, დაახლოებით, 20 ნარკომანი და 100-ზე მეტი ალკოჰოლოზმით დაავადებული პირი იმყოფებოდა.
ამ დაწესებულებაში მკურნალობის სოციალური ეფექტი უმნიშვნელო იყო, ვინაიდან:
1. მკურნალობა იყო იძულებითი; 2. მკურნალობის ხარისხი იყო დაბალი; 3. დაწესებულებაში ხშირი იყო ნარკოტიკების არალეგალური გზით შეღწევის ფაქტები. საბჭოთა კავშირის გაუქმების შემდეგ გაუქმებულ იქნა აღნიშნული დაწესებულებებიც.
დემოკრატიული საქართველოს პირობებში გარკვეულად შეიცვალა მიდგომა იძულებითი მკურნალობის მიმართ. 2002 წლის დაკემბერში პარლამენტის მიერ შემუშავებულ „საქართველოს კანონში ნარკოტიკული ნივთიერებების, ფსიქოტროპული საშუალებების, პრეკურსორების და ნარკოლოგიური დახმარების შესახებ“ შეტანილ იქნა მუხლები (შესაბამისი ცვლილებები შეტანილი იქნა სისხლის სამართლის და ადმინისტრაციულ კოდექსში), ქვეყანაში ნარკომანთა სავალდებულო მკურნალობის უზრუნველსაყოფად. სავალდებულო მკურნალობაც მოითხოვს სასამართლო განაჩენს, მაგრამ იძულებითისგან განსხვავებით, პაციენტი მკურნალობას გადის არა შინაგან საქმეთა სამინისტროს, არამედ ჯანდაცვის სისტემის დაწესებულებაში. მიუხედავად კანონში არსებული პუნქტისა, სავალდებულო მკურნალობა ქვეყანაში არ ტარდება ინსტიტუციური და ფინანსური უზრუნველყოფის არარსებობის გამო.
ჩვენ მიერ ჩატარებული კვლევისას გამოვლინდა შემდეგი: გამოკითხულ ნარკოტიკების მომხმარებელთა და ექიმთა უმრავლესობას ნაკლებად ეფექტურად მიაჩნიათ იძულებითი და სავალდებულო მკურნალობა. თუმცა ექიმების 68%25 თვლის, რომ ქვეყანაში ასეთი ტიპის მკურნალობა უნდა არსებობდეს განსაკუთრებული შემთხვევებისთვის. ექსპერტების ნაწილი (ძირითადად არასამთავრობო სექტორის წარმომადგენლები) თვლიან, რომ სავალდებულო მკურნალობა უნდა გაუქმდეს.
 |
1.16 X. გენდერული თავისებურებების როლი ნარკოტიკების მომხმარებელთა მკურნალობაში |
▲back to top |
ოფიციალური ინფორმაციით, ბოლო წლებში, ქალთა მომართვადობა ნარკოლოგიურ დაწესებულებებში შედარებით იმატა, მაგრამ მაინც საკმაოდ დაბალია. 2007 წელს ქვეყნის მასშტაბით დეტოქსიკაცია გავლილი 1092 პირიდან, მხოლოდ 17 იყო ქალი. ჩანაცვლებითი პროგრამების დაწყებიდან მკურნალობა ჩაუტარდა 5 ქალს, მათგან 2007 წლის ბოლოს პროგრამაში იყო ერთი ქალი.
ჩვენს მიერ ჩატარებული კვლევისას გამოკითხულ ნარკოტიკების მომხმარებელთა 51%25 თვლიდა, რომ ნარკოლოგიური მკურნალობის ხელმისაწვდომობის თვალსაზრისით არანაირი განსხვავება არ არის ქალსა და მამაკაცს შორის. მაგრამ ამავე დროს, იმავე გამოკითხულთა 52%25 თვლიდა, რომ ნარკომანიით დაავადებული ქალისათვის მისი სქესი შემაკავებელი ფაქტორია იმისათვის, რომ მიმართოს ნარკოლოგიურ დაწესებულებას. ექიმები და ნარკოტიკების მომხმარებლები აღნიშნავდნენ, რომ მათი აზრით, დღეს საქართველოში ნარკოტიკის საკმაოდ ბევრი მომხმარებელი ქალია, რომლებიც მამაკაცებზე უფრო მეტად მალავენ ნარკოტიკების მოხმარების ფაქტს და უფრო ცდილობენ იმკურნალონ კერძო ექიმთან, ვიდრე ოფიციალურად მიმართონ ნარკოლოგიურ დაწესებულებებს (42 %25 ნარკოტიკების მომხმარებლები, 66%25-ექიმები).
ქალი ნარკოტიკების მომხმარებლების ნარკოლოგიური კლინიკებისადმი დაბალი მიმართვიანობის ძირითადი მიზეზი არის სირცხვილი, შიში, რომ საზოგადოებაში არ გამჟღავნდეს მათ მიერ ნარკოტიკების მოხმარების ფაქტი (45%25 - ნარკოტიკების მომხმარებლები, 70%25 - ექიმები); რესპონდენტთა ერთი ნაწილისათვის ამის ერთ-ერთი მიზეზი შეიძლება ისიც იყოს, რომ არ არსებობს ქალებისათვის განკუთვნილი ცალკე სამკურნალო დაწესებულება (ექიმები - 12%25).
რესპონდენტთა აზრით, საზოგადოება მკაცრია ზოგადად ნარკომანების და მით უმეტეს, ქალი ნარკომანის მიმართ - „ქალ ნარკომანს დედობის უფლება უნდა ჩამოართვა“ (ნარკოტიკების მომხმარებელი მამაკაცი).
კვლევამ აჩვენა, რომ ნარკოლოგიურ დაწესებულებებში მიმართვისას ქალებს რაიმე დამატებითი ბარიერები არ ხვდებათ. არსებული ნარკოლოგიური კლინიკები ერთსა და იმავე მკურნალობის მეთოდებს, მედიკამენტებს სთავაზობენ მსურველს მიუხედავად სქესისა. „კლინიკებში ქალებისთვის, ისევე როგორც მამაკაცებისათვის, იზოლირებული პალატებია თავისი სველი წერტილებით, მთელი მკურნალობის პერიოდი შეუძლიათ ისე გაატარონ, რომ არავის არ შეხვდნენ სამედიცინო პერსონალის გარდა“ (ნარკოტიკების მომხმარებელთა ფოკუს-ჯგუფი). ექიმების გადმოცემით, უფრო მეტიც, ქალებს სამედიცინო პერსონალი უფრო მეტი ყურადღებით ეპყრობა, ფსიქოლოგიური დახმარებაც მეტად უტარდებათ. თუმცა ამასთანავე, არ არის შექმნილი სპეციალური განყოფილებები ან პროგრამები, რომლებიც გაუადვილებენ ნარკოტიკების ქალ მომხმარებლებს, მიმართონ დაწესებულებებს სამკურნალოდ.
 |
1.17 XI. ნარკოლოგიური სამსახურების კავშირი სხვა სამსახურებთან, რომლესაც მიმართავენ ნარკომანიით დაავადებულებები |
▲back to top |
ამჟამად ქვეყანაში ნაკლებად არის განვითარებული, როგორც სხვა დაწესებულებებიდან ნარკოლოგიურ კლინიკებში ისე, ნარკოლოგიური კლინიკებიდან სხვა დაწესებულებებში პაციენტთა რეფერირების სისტემა.
პრაქტიკულად არ ხდება პირველადი ჯანდაცვის სფეროდან ნარკოლოგიურ დაწესებულებებში პაციენტთა მომართვა. ასევე ნაკლებად ეფექტურია სასწრაფო და გადაუდებელი დახმარებისა და ნარკოლოგიური კლინიკების ურთიერთობა. სასწრაფო დახმარების სამსახური ძირითადად მიმართავს ნარკოლოგიურ კლინიკებს ფსიქოზურ მდგომარეობაში მყოფი პაციენტების რეფერირებისათვის. სხვა შემთხვევაში კი ასეთი ფაქტები იშვიათია. ასევე პრაქტიკულად არ (ან ვერ) აგზავნიან სპეციალიზირებულ ნარკოლოგიურ დაწესებულებებში პაციენტებს სასწრაფო დახმარების ბრიგადები ან რეანიმაციის განყოფილებები იმ შემთხვევაშიც კი, როდესაც ნარკომანიით დაავადებული პირები მათი თვალთახედვის არეში ხვდებიან ნარკოტიკული ზედოზირების გამო.
შედარებით უკეთესი კონტაქტი არსებობს ნარკოლოგიურ დაწესებულებებსა და ნევროლოგიურ, ჰეპატოლოგიურ, ინფექციურ კლინიკებს შორის. მაგალითად, ნარკოლოგიის ინსტიტუტში ყველა პაციენტს (მათი სურვილის შემთხვევაში) უტარდებათ აივ/ინფექციისა და ჰეპატიტების პირველადი სკრინინგი და კონსულტირება. ნარკოლოგიის ინსტიტუტის ბაზაზე გლობალური ფონდის პროექტის ფარგლებში ფუნქციონირებს ასევე აივ/შიდსსა და ჰეპატიტებზე ნებაყოფლობითი კონსულტირების და ტესტირების ცენტრი, რომელიც ემსახურება ქუჩიდან მოზიდულ ნარკოტიკების მომხმარებლებს. საჭიროების შემთხვევაში ექიმების მიერ ხდება პაციენტთა გაგზავნა ინფექციონისტთან ან ჰეპატოლოგთან, რომელთანაც კლინიკას ხელშეკრულება აქვს დადებული. ბოლო პერიოდში ასევე დამყარდა კონტაქტი ტუბერკულოზის ეროვნულ ცენტრთან, რომლის პერსონალმაც ჩაუტარა ტრეინინგი ნარკოლოგიის ინსტიტუტის თანამშრომლებს. ამჟამად ნარკოლოგიის ინსტიტუტის პაციენტებს უტარდებათ სკრინინგი სპეციალური კითხვარის საშუალებით და საეჭვო შემთხვევებში პაციენტთა გადაგზავნა ხდება ტუბერკულოზის ცენტრში. უნდა აღინიშნოს, რომ ინფექციონისტებისა და ჰეპატოლოგების მიერაც საკმაოდ ხშირად ხდება პაციენტთა რეფერირება ნარკოლოგიურ კლინიკებში.
იმ კლინიკებში, რომელთაც ჰყავთ სპეციალისტი კონსულტანტები (თერაპევტი, კარდიოლოგი, ჰეპატოლოგი და სხვა) უფრო მეტად, მაგრამ არასაკმარისად არის დარეგულირებული რეფერირების სისტემა შესაბამისი დარგის სპეციალისტებთან.
შედარებით ნაკლებად არის განვითარებული ურთიერთკავშირი ნარკოლოგიურ კლინიკებსა და ფსიქიატრიულ დაწესებულებებს შორის, რაც მნიშვნელოვნად აქვეითებს ზოგიერთი პაციენტის მკურნალობის ხარისხს, ვინაიდან ნარკოლოგიურ პაციენტთა მნიშვნელოვან რაოდენობას აქვს ორმაგი (ნარკოლოგიური და ფსიქიატრიული) პრობლემა. აქვე უნდა აღვნიშნოთ, რომ ხშირად, მიუხედავად ნარკოლოგის რჩევისა, თავად ნარკომანიით დაავადებულები არ მიმართავენ ფსიქიატრიულ კლინიკებს, ამ დარგში ჯერ კიდევ არსებული გარკვეული სტიგმის გამო.
არასაკმარისი კავშირია ნარკოლოგიურ კლინიკებსა და სარეაბილიტაციო ცენტრებს შორის.
 |
1.18 XII. ნარკოლოგთა სერტიფიცირება და სწავლება |
▲back to top |
საქართველოს სამედიცინო უმაღლეს სასწავლებლებში ნარკოლოგიის სწავლების ხარისხი არასაკმარისი იყო, რაც გამოწვეული იყო იმ გარემოებით, რომ ნარკოლოგია მიჩნეული იყო ფსიქიატრიის ერთ-ერთ ნაკლებად მნიშვნელოვან ასპექტად. ნარკოლოგის სპეციალობის მიღება შეეძლო თითქმის ყველა სპეციალობის ექიმს 2-თვიანი გადამზადების კურსების გავლის შემდეგ. ამჟამად ნარკოლოგის სპეციალობის მოპოვება შეუძლია იმ ექიმს, რომელიც ფსიქიატრის სპეციალობის მოპოვების შემდეგ წარმატებით გაივლის ნარკოლოგიის 2-წლიან სარეზიდენტო კურსს, რამაც საგრძნობლად შეამცირა ნარკოლოგად ჩამოყალიბების სურვილის მქონე პირთა რაოდენობა.
1999 წელს ჯანდაცვის რეფორმის ფარგლებში საქართველოში დაიწყო ექიმთა სერტიფიცირების პროცესი. ნარკოლოგთა სერტიფიცირება პირველად ჩატარდა 2001 წელს. დღეს ქვეყანაში 192 სერტიფიცირებული ექიმი-ნარკოლოგია. ბევრ მათგანს არა აქვს ფსიქიატრიაში ან სხვა მომიჯნავე სპეციალობაში მიღებული მომზადება და მხოლოდ 2-თვიანი ნარკოლოგიური კვალიფიკაციის კურსის გავლის საფუძველზე აქვთ მიცემული სასერტიფიკაციო გამოცდებზე გასვლის უფლება, რასაც რამდენადმე ფორმალური ხასიათი აქვს. აქედან გამომდინარე, ნარკოლოგიაში ხშირად ხვდებოდნენ ნაკლებად მომზადებული ადამიანები.
არსებული რეგულაციის მიხედვით, ექიმ-სპეციალისტებს რესერტიფიკაცია უნდა გაევლოთ ყოველ 5 წელიწადში ერთხელ. თუმცა რეფორმის პერიოდის გამო, პირველი რესერტიფიცირება ექიმ-ნარკოლოგებისთვის უნდა დაწყებულიყო 2008 წლიდან. სერტიფიცირების პერიოდებს შორის ექიმ-სპეციალისტებს უნდა გაევლოთ უწყვეტი განათლების აკრედიტებული კურსები აღნიშნულ ან მომიჯნავე სპეციალობებში და დაეგროვებინათ შესაბამისი ქულები. ქულების მინიჭებისას ყურადღება ექცევა, აგრეთვე სერტიფიცირებებს შორის პერიოდში სპეციალობით მუშაობის სტაჟს, სამეცნიერო-პრაქტიკულ კონფერენციებსა და სემინარებში მონაწილეობას (მათ შორის უცხოეთში), გამოქვეყნებულ სამეცნიერო-პრაქტიკულ ნაშრომებს; გაიდლაინების, სახელმძღვანელოების, მონოგრაფიების შექმნაში მონაწილეობას და სხვა. ამჟამად აღნიშნული პროცესი დროებით შეჩერებულია, ვინაიდან სახელმწიფო სტრუქტურების მიერ ხორციელდება სერტიფიცირების პირობების გადახედვა.
ნარკოლოგთა მომზადება ძირითადად ხდებოდა ექიმთა დიპლომისშემდგომი განათლების სახელმწიფო სამედიცინო აკადემიის ნარკოლოგიის კათედრაზე, რომელიც 2000 წელს გაიხსნა ნარკოლოგიის ს/კ ინსტიტუტის ბაზაზე. 2007 წლიდან, სამედიცინო სასწავლო დაწესებულებების შერწყმის შემდეგ, არსებობს ნარკოლოგიის მიმართულება თბილისის სახელმწიფო სამედიცინო უნივერსიტეტის დიპლომისშემდგომი სამედიცინო განათლებისა და უწყვეტი პროფესიული განვითარების ინსტიტუტში.
ნარკოლოგიის კათედრა ახორციელებს შემდეგ კურსებსა და პროგრამებს:
ა) დიპლომისშემდგომი სწავლების ციკლი ,,ნარკოლოგია” (კვალიფიკაციის პროგრამა) 2000 - 2006 წწ.
ბ) 2003-2007 წლებში ჩატარდა შემდეგი უწყვეტი სამედიცინო განათლების პროგრამები:
წამალდამოკიდებულება - ეტიოპათოგენეტური მკურნალობისა და პრევენციის თანამედროვე პრინციპები (2003383)
ახალი მონაცემები ნარკოლოგიური დაავადებების ეტიოპათოგენეზის, დიაგნოსტიკისა და მკურნალობის შესახებ (2003029)
ელემენტარული კურსი ნარკოლოგიაში ზოგადი პროფილის ექიმებისათვის, თერაპევტებისა და პედიატრებისათვის (2003030)
ალკოჰოლიზმი (უახლესი მონაცემები) (2003382)
მეთადონით ჩანაცვლებითი თერაპია (2007125)
გ) სარეზიდენტო პროგრამა ნარკოლოგიაში (3 წლიანი)
დ) სარეაბილიტაციო მოდულები
სარეაბილიაციო მოდული „ნარკოლოგია (მოკლე კურსი)“ - 2 თვე
სარეაბილიტაციო მოდული „ალკოჰოლის მოხმარების შედეგად გამოწვეული ფსიქიკური და ქცევითი აშლილობანი“ - 3 თვე
საზოგადოებრივ გაერთანება „ბემონში“ არსებულმა ფსიქიკური ჯანმრთელობისა და აივ/შიდსის ცენტრმა, „ფსიქიკური ჯანმრთელობა და აივ/შიდსი სამხრეთ-აღმოსავლეთ ევროპაში, კავკასიასა და ცენტრალურ აზიაში“ პროექტის ფარგლებში 2006 წლიდან დღემდე ჩაატარა ორი უსგ პროგრამა და 2008 წლის გაზაფხულიდან გეგმავს მესამე კურსის ჩატარებას:
I მოდულის ტრეინინგი სახელწოდებით - „აივ/შიდსი და ფსიქიკური ჯანმრთელობა“;
II მოდულის ტრეინინგი სახელწოდებით - „განსაკუთრებული საჭიროების მქონე აივ ინფიცირებულებისა და შიდსით დაავადებულ პირთა დახმარება“;
III მოდულის ტრეინინგები სახელწოდებით - „აივ ინფიცირებულებისა და შიდსით დაავადებულ პირთა სოციალური, პიროვნული მხარდაჭერა და თვითდხმარება“ (დაიწყება 2008 წლის გაზაფხულიდან).
აღსანიშნავია, რომ თეორიული კურსები, რომლებიც ნარკოლოგიაში ტარდება, საკმაოდ მაღალი დონისაა, რომლებსაც ატარებენ კვალიფიციური სპეციალისტები, რომელთა უმრავლესობასაც აქვს სამეცნიერო ხარისხი, საზღვარგარეთ აქვთ გავლილი ტრეინინგები და კვალიფიკაციის კურსები. გამოიყენება ტრენირების თანამედროვე მეთოდები, მასალის გაშუქება ხდება თანამედროვე კომპიუტერული და სხვა აპარატურით. მაგრამ დღემდე პრობლემად რჩება პრაქტიკული ჩვევების მიღება, ვინაიდან, ნარკოლოგიის ინსტიტუტში ანონიმურ მკურნალობაზე მყოფი პაციენტები ხშირად უარს ამბობენ საკვალიფიკაციო კურსებზე მყოფ ექიმებთან პირად ურთიერთობაზე, ხოლო კურსდამთავრებულ ექიმებს არ აქვთ შესაძლებლობა ავადმყოფთა სრულფასოვანი მკურნალობით დაკავდნენ. სახელმწიფო დაფინანსების დანერგვის შემდეგ ეს პრობლემა, ალბათ, გარკვეულად გადაიჭრება.
სერიოზული დეფიციტი არსებობს ქართულ ენაზე შექმნილი ან ნათარგმნი სახელმძღვანელოების თვალსაზრისით. 2001 წელს ნარკოლოგიის ინსტიტუტის თანამშრომელთა ჯგუფმა გამოსცა 400 გვერდიანი ორიგინალური სახელმძღვანელო ნარკოლოგიაში, რომელიც განკუთვნილია ექიმებისა და სტუდენტებისთვის[4]. გამოკითხულ ექიმთა აზრით (96%25) სახელმძღვანელო მაღალი ხარისხისაა, შეიცავს ძირითად თეორიულ და პრაქტიკულ ინფორმაციას და ხშირად იყენებენ თავიანთ პრაქტიკაში (90%25). თუმცა, თავად სახელმძღვანელოს რედაქტორის, პროფესორ გელა ლეჟავას აზრით, იგი გადახედვას და განახლებას მოითხოვს. გარდა აღნიშნულისა, არსებობს დამხმარე, შედარებით მცირე ზომის სახელმძღვანელოები, რომლებიც ძირითადად ნარკოლოგიის ინსტიტუტისა და საზოგადოებრივი გაერთიანება „ბემონის” მიერ არის შექმნილი.
ჩანაცვლებითი თერაპიის განხორციელება ხდება შრომის ჯანმრთელობის და სოციალური დაცვის სამინისტროს მიერ დამტკიცებული მეთოდოლოგიის მიხედვით, რომელიც ნარკოლოგიის ინსტიტუტის მიერ არის შექმნილი და უკვე მეორედ გადაიხედა. 2008 წელს ნარკოლოგიის ინსტიტუტს, პილოტური პროგრამების გამოცდილების გათვალისწინებით, დაგეგმილი აქვს ჩანაცვლებითი თერაპიის გაიდლაინის შექმნა.
როგორც ნარკოლოგიის, ისე ბევრი სხვა დარგის პრობლემას წარმოადგენს თანამედროვე გაიდლაინებისა და მკურნალობის პროტოკოლების შექმნა. ამის მიზეზი, ძირითადად, დაუფინანსებლობაა.
აღსანიშნავია, რომ ნარკოლოგიის სპეციალობით დარეგისტრირებულია ორი პროფესიული ასოციაცია, რომლებიც მხოლოდ ფორმალურად არსებობს. ჩვენი აზრით, აქტიური პროფესიული ასოციაციის ჩამოყალიბება მნიშვნელოვნად შეუწყობს ხელს ზემოაღნიშნული პრობლემების გადაჭრას.
აქვე უნდა აღინიშნოს, რომ ნარკოლოგიის კურსი ნაკლებად არის ჩართული სხვა სპეციალობების (ოჯახის ექიმი, სასწრაფო დახმარების ექიმი, ფსიქოთერაპევტი და სხვა) და მომიჯნავე სპეციალობების ექიმთა სასწავლო კურიკულუმებში. ასევე არ არსებობს სპეციალური კურსები ნარკოლოგიაში მომუშავე საშუალო სამედიცინო პერსონალის მოსამზადებლად, რაც ძალზედ მნიშვნელოვანია.
 |
1.19 XIII. ექიმებისა და პაციენტების მოსაზრება მკურნალობის გაუმჯობესების თაობაზე |
▲back to top |
ექიმების მოსაზრებები (მოწოდებულია ექიმების მიერ განსაზღვრული პრიორიტეტების მიხედვით)
გაუმჯობესდეს პაციენტთა ფსიქო-სოციალური რეაბილიტაციის ხარისხი, რაც შესაძლოა განხორციელდეს პაციენტთა რეაბილიტაციის ვადების გაზრდით როგორც თვით ნარკოლოგიური კლინიკების ბაზაზე, ისე სპეციალური ფსიქო-სოციალური რეაბილიტაციის ცენტრების ბაზაზე;
შეიქმნას სარეაბილიტაციო ცენტრები და პროგრამები;
დაწესდეს სახელმწიფო დაფინანსება წამალდამოკიდებულ პაციენტთა სამკურნალოდ;
ამაღლდეს ექიმებისა და სხვა სამედიცინო პერსონალის კვალიფიკაცია;
კლინიკებისთვის გაიზარდოს მედიკამენტების უფრო ფართო სპექტრის ხელმისაწვდომობა;
გაფართოვდეს ჩანაცვლებითი თერაპიის პროგრამები;
პაციენტებს ჩაუტარდეთ სრულყოფილი გამოკვლევა;
გაუმჯობესდეს ნარკოლოგიური კლინიკების მატერიალურ-ტექნიკური ბაზა;
ხელმისაწვდომი გახდეს უახლესი სამედიცინო ლიტერატურა;
ჩანაცვლებით პროგრამებში ამუშავდეს წახალისების სისტემა, მაგალითად, ნებადართულ იქნას მეთადონის სახლში გატანება სტაბილური პაციენტებისათვის (ჩანაცვლებითი თერაპიის პროგრამების ექიმთა მოსაზრება);
დაინერგოს ახალი სამკურნალო მეთოდები;
შეიქმნას თერაპიული კომუნები.
პაციენტთა მოსაზრებები (მოცემულია ნარკოტიკების მომხმარებელთა მიერ ჩამოყალიბებული პრიორიტეტების მიხედვით)
ნარკომანიის მკურნალობა უნდა იყოს უფასო;
უნდა გაუმჯობესდეს მკურნალობის მეთოდები;
ჩანაცვლებითი თერაპია ხელმისაწვდომი უნდა იყოს ყველა იმ პირისთვის, რომელიც საჭიროებს მას და არ უნდა იყოს ხანგრძლივი რიგები პროგრამებში მოსახვედრად;
უნდა გაუმჯობესდეს ნარკოლოგიურ სტაციონართა კეთილმოწყობა;
უნდა გაუმჯობესდეს ფსიქოლოგიური დახმარების ხარისხი;
უნდა გაუმჯობესდეს სოციალური დახმარების ხარისხი;
სასურველია გაუმჯობესდეს ექიმებისა და საშუალო სამედიცინო პერსონალის მომსახურების ხარისხი;
გაუმჯობესდეს დეტოქსიკაციისას გამოყენებული მედიკამენტების ხარისხი.
რეკომენდაციები
ნარკოტიკებზე დამოკიდებულება წარმოადგენს ქრონიკულ დაავადებას, რომელიც, ჩვეულებრივ, რეციდივებისა და რემისიების მონაცვლეობით მიმდინარეობს. ნარკომანიით დაავადებულთა მკურნალობის პროცესი ერთგვარ კონტინუუმს უნდა ქმნიდეს, რომელიც პაციენტს დაეხმარება როგორც მწვავე მდგომარეობების გადალახვაში, ისე ფხიზელი მდგომარეობის შენარჩუნებასა და დაწყებული რეციდივის სწრაფად და ეფექტურად დაძლევაში. აღკვეთის სინდრომის მოხსნის შემდეგ პაციენტებს გარკვეული დროის განმავლობაში ესაჭიროებათ მედიკამენტოზური და/ან არამედიკამენტოზური მკურნალობა, ხოლო უფრო ხანგრძლივი დროის მანძილზე - ფსიქო-სოციალური რეაბილიტაცია, რაც ზოგიერთი პიროვნების შემთხვევაში შესაძლოა მთელი ცხოვრების მანძილზე გაგრძელდეს. ამ მიზნების განსახორციელებლად საჭიროა ქვეყანაში არსებობდეს ნარკოლოგიური სამკურნალო და სარეაბილიტაციო დაწესებულებების კარგად განვითარებული და ეფექტურად მომუშავე ქსელი.
რეკომენდაციები გადაწყვეტილების მიმღებ პირთათვის
ნარკოტიკებზე დამოკიდებულ პირთა მკურნალობა-რეაბილიტაცია უნდა იქცეს ქვეყნის საერთო ანტინარკოტიკული სტრატეგიის ერთ-ერთ მნიშვნელოვან, ქმედით მიმართულებად;
უნდა შემუშავდეს ნარკომანიის მკურნალობის დაფინანსების ეფექტური მექანიზმები, მათ შორის სამედიცინო დაზღვევა;
განსაკუთრებულად მოწყვლადი ჯგუფებისთვის (სოციალურად დაუცველი ფენის წარმომადგენლები, აივ-ინფიცირებული პირები, ქალები, მოზარდები) უნდა შეიქმნას სპეციალური პროგრამები, რომელთა დაფინანსებაც ძირითადად სახელმწიფოს მიერ განხორციელდება;
უნდა გამოიყოს დაფინანსება ქვეყნის მასშტაბით ნარკოლოგიური სამკურნალო დაწესებულებების (მათ შორის რეგიონებში) ინფრასტრუქტურის განვითარებისათვის;
უნდა გამოიყოს დაფინანსება წამალდამოკიდებულ პირთა მკურნალობაში ჩართულ პროფესიონალთა კვალიფიკაციის ამაღლებისთვის;
ხელი უნდა შეეწყოს ჩანაცვლებითი თერაპიის პროგრამების უფრო ფართოდ დანერგვას, მათ შორის პენიტენციალურ სისტემაში;
ხელი უნდა შეეწყოს სარეაბილიტაციო ცენტრების შექმნასა და განვითარებას;
უნდა შეიქმნას ნარკომანიით დაავადებულ პირთა დასაქმების, პროფესიული სწავლებისა და გადამზადების სისტემა;
ჯანდაცვის სიტემაში უნდა შეიქმნას ნარკომანიით დაავადებულთა ერთიანი რეესტრი (კონფიდენციალობის დაცვის გარანტიით), რომლის საშუალებითაც შესაძლებელი იქნება მკურნალობაზე მოთხოვნისა და სამკურნალო მეთოდების ეფექტურობის შეფასება;
უნდა გაძლიერდეს თანამშრომლობა გადაწყვეტილების მიმღებ პირებსა და პროფესიული თემის წევრებს შორის;
საჭიროა დაჩქარდეს კანონმდებლობაში შესწორებების შეტანა წამალდამოკიდებულ პირთა მიმართ გატარებული ზომების ლიბერალიზაციის თვალსაზრისით.
რეკომენდაციები პროფესიული თემის წარმომადგენლებისთვის
ნარკოლოგიურ დაწესებულებებში უნდა დაინერგოს ნარკომანიის მკურნალობის მსოფლიოში აპრობირებული ყველა ძირითადი ეფექტური მეთოდი. ბევრი მათგანი ფაქტიურად ერთი სამკურნალო პროცესის შემადგენელი კომპონენტებია, როგორც, მაგალითად, დეტოქსიკაცია, სამედიცინო-რეაბილიტაციია, „12 ნაბიჯის“, პროგრამები;
უნდა გაიზარდოს წამალდამოკიდებული პაციენტებისათვის შეთავაზებული მომსახურების სპექტრი და ხარისხი;
პაციენტის დეტოქსიკაციისათვის მკურნალობის ის ფორმა უნდა იყოს გამოყენებული (სწრაფი, ხანმოკლე თუ მეთადონური გახანგრძლივებული და სხვა), რომელიც კონკრეტული ავადმყოფის პიროვნებისა და დაავადების მიმდინარეობისათვის ოპტიმალური იქნება;
უნდა გაუმჯობესდეს ნარკოლოგიური დაწესებულებების მატერიალურ-ტექნიკური ბაზა;
კლინიკებსა და სარეაბილიტაციო ცენტრებში უნდა შეიქმნას მკურნალობის შეფასების ინსტრუმენტები და პაციენტთა ხანგრძლივი დინამიური მონიტორინგის სისტემა;
დაწესებულებათა ხელმძღვანელებმა უნდა მეტად იზრუნონ წამალდამოკიდებულთა მკურნალობაში ჩართულ პირთა (ექიმები, საშუალო სამედიცინო პერსონალი, ფსიქოლოგები, სოციალური მუშაკები და სხვა) კვალიფიკაციის ამაღლებაზე;
სასურველია შეიქმნას ქმედითი პროფესიული ასოციაცია, რომელიც მონაწილეობას მიიღებს წამალდამოკიდებულების მკურნალობაში ჩართულ პირთა გადამზადებაში, მათთვის მტკიცებულებებზე დაფუძნებული სამკურნალო გაიდლაინებისა და პროტოკოლების შექმნაში;
უნდა გაძლიერდეს პროფესიული თემის წევრთა შორის კონსტრუქციული თანამშრომლობა (მაგალითად, დეტოქსიკაციურ კლინიკებს, ჩანაცვლებითი თერაპიის ცენტრებს, ფსიქო-სოციალური რეაბილტაციის ცენტრებს შორის);
სასურველია რეგულარულად ჩატარდეს სამეცნიერო-პრაქტიკული სემინარები თუ კონფერენციები, რომლებიც ხელს შეუწყობს დარგში არსებული პრობლემების გადაწყვეტას, ინფორმაციის გაზიარებას, მკურნალობის ახალი მეთოდების დანერგვას;
უნდა გაძლიერდეს ნარკოლოგიაში მომუშავე სპეციალისტთა თანამშრომლობა მომიჯნავე და სხვა სპეციალობის ექიმებთან, შეიქმნას პაციენტის რეფერირებისა და ერთობლივი მოვლის სისტემა;
ხელი უნდა შეეწყოს წამალდამოკიდებულთა თვითდახმარების ჯგუფების შექმნას;
უნდა გაძლიერდეს წამალდამოკიდებულ პირთა ოჯახის წევრებთან და ახლობლებთან მუშაობა, რათა მათ პოზიტიური როლი შეასრულონ პაციენტის მკურნალობა-რეაბილიტაციის პროცესში;
უნდა მეტი ყურადღება მიექცეს წამალდამოკიდებულ პირთა და მათი ოჯახის წევრთა მოსაზრებებს მკურნალობის გაუმჯობესების საჭიროებების შესწავლისას.
 |
1.20 გამოყენებული ლიტერატურის სია: |
▲back to top |
1. აშშ სახელმწიფო დეპარტამენტის ვებ-გვერდი: www.state.gov
2. ნარკოსიტუაცია საქართველოში, 2005 წლის ანგარიში, სამხრეთ კავკასიის ანტინარკოტიკული პროგრამა (www.scadgeorgia.org).
3. „Business News“, №2, 2007 წ.
4. „ნარკოლოგია“, სახელმძღვანელო სტუდენტებისა და ექიმებისათვის, ავტორთა ჯგუფი, რედაქტორი გელა ლეჟავა, 2001, თბილისი.
ფსიქო-სოციალური კონსულტაციისა და ინფორმაციის ცენტრი „ახალი გზა“
 |
2 კვლევა II |
▲back to top |
 |
2.1 წამალდამოკიდებულების მკურნალობის შეფასება საქართველოში |
▲back to top |
მკვლევართა ჯგუფი:
ნატალია ჩირიკაშვილი;
დალი უშარიძე;
თეა პეტრიაშვილი
ქეთევან ბიძინაშვილი;
ზორია წურწუმია.
პროექტი განხორციელდა კანადის მთავრობის ფინანსური მხარდაჭერით, კანადის საერთაშორისო განვითარების სააგენტოს საშუალებით.
თბილისი, საქართველო, 2007 წელი
მადლობები:
მკვლევართა ჯგუფი დიდ მადლობას მოახსენებს მოცემული ანგარიშის მომზადებაში გაწეული მეთოდოლოგიური და ორგანიზაციული დახმარებისა და წვლილისთვის შემდეგ პიროვნებებს, უწყებებსა და ორგანიზაციებს:
ექსპერტებს:
აკაკი გამყრელიძეს, დაავადებათა კონტროლისა და საზოგადოებრივი ჯანმრთელობის ეროვნული ცენტრის გენერალური დირექტორის მოადგილეს, ნარკოლოგს;
დავით ზურაბაშვილს, ფსიქიატრიის ინსტიტუტის დირექტორთა საბჭოს თავმჯდომარეს;
დავით ოთიაშვილს, საქართველოს ზიანის შემცირების ქსელის გამგეობის თავმჯდომარეს, ნარკოლოგს;
თამარ სირბილაძეს, სახელმწიფო ნარკოპოლიტიკის საბჭოს თამჯდომარეს, ნარკოლოგს;
კონსტანტინე ფრუიძეს, შრომის, ჯანმრთელობისა და სოციალური დაცვის მინისტრის მოადგილეს;
დარეჯან ჯავახიშვილს, სამხრეთ კავკასიის ანტინარკოტიკული პროგრამის (SCAD) ექსპერტს ინფორმაციისა და პრევენციის დარგში;
კონსტანტინე ლაბარტყავას, მომხმარებელთა თვითორგანიზაციის „ახალი ვექტორი”
ხელმძღვანელს, პროექტის კონსულტანტს;
გვანცა ფირალიშვილს, ექიმ-ნარკოლოგს, პროექტის კონსულტანტს.
ასევე:
„ღია საზოგადოების“ ინსტიტუტის ზიანის შემცირების განვითარების საერთაშორისო პროგრამას (IHRD), ფონდს „ღია საზოგადოება-საქართველო“; საქართველოში მოქმედი კლინიკების ს/ს „ნარკოლოგიის ს/კ ინსტიტუტი“, „ურანტი“, „თანადგომა“, „ბემონი“, ბათუმის შპს „ნარკოლოგიის ცენტრი“ და შიდა ქართლის სამხარეო ნარკოლოგიური ცენტრის ხელმძღვანელებსა და ნარკოლოგებს. ასევე ფსიქო-სოციალური სარეაბილიტაციო ცენტრების ,,თაბორი“-ს, ,,ატლანტისი“-სა და წმ. გაბრიელ (ქიქოძე) ეპისკოპოსის სახელობის სარეაბილიტაციო ცენტრის ხელმძღვანელებსა და პერსონალს. კვლევაში ჩართულ წამალდამოკიდებულ პირებსა და მათ ოჯახებს
 |
2.2 რეზიუმე |
▲back to top |
წინამდებარე კვლევის მიზანი გახლდათ წამალდამოკიდებულების მკურნალობაში არსებული პრაქტიკის შეფასება საქართველოში
კვლევა განახორციელა ზიანის შემცირების საქართველოს ქსელში შემავალი არასამთავრობო ორგანიზაციების: ფსიქო-სოციალური კონსულტაციის და ინფორმაციის ცენტრ „ახალი გზის“, კავშირ „იმედი“-სა და კავშირ „ნაბიჯი მომავლისკენ“ თანამშრომლების მიერ, რომელთაც ჰქონდათ სოციალურ კვლევებში მონაწილეობის გამოცდილება.
კვლევა ჩატარდა საქართველოს 3 ქალაქში: თბილისში, ბათუმსა და გორში.
ანგარიშში წარმოდგენილი ინფორმაცია საშუალებას გვაძლევს გამოვიტანოთ შემდეგი დასკვნები:
წამალდამოკიდებულების მკურნალობა ქვეყანაში არასაკმარისად არის განვითარებული და არადამაკმაყოფილებელია. განუვითარებელია მკურნალობის შემადგენელი კომპონენტები; მწირია დამოკიდებულების სამკურნალოდ გამოყენებული მეთოდები; კლინიკები ძირითადად სთავაზობენ უნარკოტიკო ცხოვრებაზე ორიენტირებულ მკურნალობას; მხოლოდ ორი წელია, რაც ფუნქციონირებს მეთადონით ჩანაცვლებითი თერაპიის პროგრამა, რომელიც ვერ აკმაყოფილებს მასში მონაწილეობის მსურველთა რიცხვს; მცირედ არის განვითარებული სამედიცინო რეაბილიტაცია და ფსიქო-სოციალური რეაბილიტაცია. საერთოდ არ მოქმედებს რეაბილიტაციის შემდგომი დასაქმების კომპონენტი.
პროფესიული საზოგადოების წევრები და სახელმწიფო აქტიურად არ თანამშრომლობენ დარგის განვითარების ეფექტური გზების მოძიებისა და განხორცილების პროცესში.
წამალდამოკიდებულთა დიდი ნაწილისთვის მკურნალობისთვის დაწესებული გადასახადი ხელმიუწვდომელია.
ნარკოლოგიური კლინიკები პრაქტიკულად არ ახდენენ მკურნალობის ეფექტურობის შეფასებას. მათ მიერ ამისათვის გამოყოფილი ინდიკატორები არასაკმარისი და დასახვეწია, მონიტორინგისა და შეფასების მექანიზმები შესამუშავებელია.
სახელმწიფოს მიერ არ არის შემუშავებული ოფიციალური, წერილობით გაფორმებული სტანდარტები და მოთხოვნები ნარკოლოგიის დარგში მომუშავე პირველი (ნარკოლოგები) და მეორე (ფსიქოლოგები, ფსიქოთერაპევტები, სოციალური მუშაკები, ექთნები) რგოლების პერსონალის მიმართ. ასევე არ არსებობს სტანდარტები იმ არანარკოლოგიური პროფილის მქონე სამსახურების პერსონალის (სასწრაფო დახმარების ექიმები, ოჯახის ექიმები, ინფექციონისტები) მომზადების მიმართ, რომელთაც ხშირად უხდებათ კონტაქტი წამალდამოკიდებულ პირებთან. ნარკოლოგთა მომზადება-გადამზადებისათვის საჭირო ინფრასტრუქტურა არ არის ეფექტური და მოითხოვს სრულყოფას. ამისათვის კი აუცილებელია ტარდებოდეს კვლევები, კონფერენციები და სემინარები; მუდმივად ახლდებოდეს დარგში მომუშავე პერსონალისათვის შესაბამისი სატრენინგო, სალექციო და პრაქტიკული კურსები.
განსაკუთრებით ცუდი მდგომარეობაა რეგიონებში. დღემდე შემორჩენილი ადამიანური თუ მატერიალური რესურსი სახელმწიფოს მხრიდან უყურადღებობის გამო, შესაძლოა სულ მალე განადგურდეს და დაიკარგოს.
საქართველოში ნარკოლოგიურ კლინიკებსა და სხვადასხვა არანარკოლოგიური პროფილის კლინიკებს შორის, რომელთაც ხშირად მიმართავენ ნარკოტიკების მომხმარებლები, რეფერირების სისტემა განუვითარებელია და კოორდინაცია არასაკმარისია. ნარკოლოგიურ კლინიკებს უმეტესად კავშირი აქვთ ინფექციური კლინიკის ჰეპატოლოგიურ განყოფილებასთან და ინფექციური პათოლოგიის, შიდსის და კლინიკური იმუნოლოგიის ცენტრთან. განუვითარებელია კავშირი ფსიქიატრიული, ანგიოლოგიური და ნევროლოგიური პროფილის კლინიკებთანაც. საერთოდ არ არსებობს კავშირი სასწრაფო გადაუდებელი სამედიცინო დახმარების სამსახურებთან და ოჯახის ექიმებთან.
ქალებს, გენდერული ნიშნით, მკურნალობის საკითხში არ ექმნებათ რაიმე დამატებითი ბარიერები ნარკოლოგიური კლინიკის პერსონალის მხრივ. სამკურნალო დაწესებულებებში შექმნილია შესაბამისი პირობები, როგორიცაა იზოლირებული პალატები, ჰიგიენური თუ სხვა აუცილებელი მოთხოვნების დასაკმაყოფილებელი გარემო. პრობლემას წარმოადგენს საზოგადოების დამოკიდებულება წამალდამოკიდებული პირების და განსაკუთრებით ქალი-წამალდამოკიდებულის მიმართ, რაც ქალებში იწვევს თვითსტიგმატიზაციის მაღალ ხარისხს.
 |
2.3 შესავალი |
▲back to top |
წინამდებარე კვლევა განხორციელდა ზიანის შემცირების განვითარების საერთაშორისო პროგრამის და კანადის საერთაშორისო განვითარების სააგენტოს ერთობლივი ინიციატივის ფარგლებში, რომლის მიზანია წამალდამოკიდებულ პირთა უფლებებისა ზოგადად და კერძოდ, მკურნალობის უფლების დაცვა. კვლევა ჩატარდა საქართველოს 3 ქალაქში: თბილისში, ბათუმსა და გორში. მკვლევართა ჯგუფის წევრები იყვნენ ფსიქო-სოციალური კონსულტაციისა და ინფორმაციის ცენტრ „ახალი გზისა“ და ზიანის შემცირების საქართველოს ქსელის თანამშრომლები. ფსიქო-სოციალური კონსულტაციისა და ინფორმაციის ცენტრიდან „ახალი გზა” კვლევაში მონაწილეობდნენ თეა პეტრიაშვილი, დალი უშარიძე და ნატალია ჩირიკაშვილი; კავშირიდან „იმედი” ზორია წურწუმია, ხოლო კავშირიდან „ნაბიჯი მომავლისაკენ” ქეთევან ბიძინაშვილი.
 |
2.4 კვლევის მიზანი და ამოცანები |
▲back to top |
კვლევის მიზანი გახლდათ წამალდამოკიდებულების მკურნალობის არსებული პრაქტიკის შეფასება საქართველოში.
კვლევის ამოცანებს წარმოადგენდა შემდეგი საკითების შესწავლა: საქართველოში არსებული წამალდამოკიდებულების მკურნალობის ტიპები, სახელმძღვანელო პრინციპები და პროტოკოლები; დეტოქსიკაციის დროს გამოყენებული მედიკამენტების ტიპები და რაოდენობა; მკურნალობის ხელმისაწვდომობის თვალსაზრისით არსებული ბარიერები; მკურნალობის ღირებულება და დაფინანსების მექანიზმები; ფსიქოლგიური და სოციალური დახმარების ხარისხი დეტოქსიკაციის პროცესში და მის შემდგომ; სავალდებულო და ნებაყოფლობითი მკურნალობა; მკურნალობის ეფექტურობის შეფასების მექანიზმები; ნარკოლოგების, წამალდამოკიდებული პირებისა და მათი ოჯახის წევრების თვალსაზრისი მკურნალობის გაუმჯობესებასთან დაკავშირებით; ნარკოლოგების პროფესიული მომზადება, სერტიფიცირება და ტრეინინგები; რეფერირების არსებული სისტემა და მექანიზმები, ნარკოლოგიური და იმ სამსახურების კავშირები, რომელთაც ხშირად მიმართავენ ხოლმე ნარკოლოგიური პაციენტები; გენდერული განსხვავებები მკურნალობის ხელმისაწვდომობის თვალსაზრისით.
კვლევაში ჩართული პირები
კვლევაში ჩართული იყვნენ შემდეგი პირები:
ა. ნარკოლოგიური კლინიკების ხელმძღვანელები და ნარკოლოგები: თბილისში გამოკითხულ იქნა 4 ნარკოლოგიური კლინიკის, „ბემონის“, „თანადგომის“, ცენტრ „ურანტის“, ს/ს „ნარკოლოგიის ს/კ ინსტიტუტის“ პერსონალი (4 ხელმძღვანელი და 16 ნარკოლოგი). ბათუმში შპს „ნარკოლოგიური ცენტრის“ ხელმძღანელი და 4 ნარკოლოგი, გორის „შიდა ქართლის სამხარეო ნარკოლოგიური ცენტრის“ ხელმძღვანელი და 2 ნარკოლოგი.
ბ. ექსპერტები: თამარ სირბილაძე, სახელმწიფო ნარკოპოლიტიკის საბჭოს თამჯდომარე, ნარკოლოგი; აკაკი გამყრელიძე, დაავადებათა კონტროლისა და საზოგადოებრივი ჯანმრთელობის ეროვნული ცენტრის გენერალური დირექტორის მოადგილე, ნარკოლოგი; დავით ოთიაშვილი, საქართველოს ზიანის შემცირების ქსელის გამგეობის თავმჯდომარე, ნარკოლოგი; დავით ზურაბაშვილი, ფსიქიატრიის ინსტიტუტის დირექტორთა საბჭოს თავმჯდომარე, ფსიქიატრი; კონსტანტინე ფრუიძე, შრომის, ჯანმრთელობისა და სოციალური დაცვის მინისტრის მოადგილე.
გ. წამალდამოკიდებული პირები და მათი ოჯახის წევრები
გამოვკითხეთ სულ 200 წამალდამოკიდებული - 100 თბილისში და 50-50 გორსა და ბათუმში. მათგან 100 რესპონდენტს საქართველოს ნარკოლოგიურ კლინიკებში სხვადასხვა წლებში გავლილი ჰქონდა აბსტინენციაზე ორიენტირებული მკურნალობის კურსი. რაოდენობრივ კვლევაში მონაწილეობა მიიღო 198 კაცმა და 2 ქალმა. რესპოდენტთა საშუალო ასაკი იყო 30-32 წწ. მათგან გამოკვლევის მომენტში 5,5%25 სწავლობდა, 28%25 მუშაობდა და 66,5%25 უმუშევარი იყო.
თბილისში გამოკითხვაში მონაწილეობა მიიღო წამალდამოკიდებულთა ოჯახის 50-მა წევრმა.
კვლევის მეთოდოლოგია
კვლევისას გამოვიყენეთ როგორც თვისობრივი, ასევე რაოდენობრივი მეთოდები.
კვლევის დაწყებამდე კვლევის ინსტრუმენტების ტესტირება მოხდა სპეციალურ ფოკუს ჯგუფებსა და ჩაღრმავებულ ინტერვიუებში, რის შემდეგაც შედგა კითხვარების საბოლოო ვარიანტები.
კვლევის თვისობრივი მეთოდები
1. ჩაღრმავებული ინტერვიუს მეთოდი გამოყენებულ იქნა წამალდამოკიდებული რესპონდენტების და საექსპერტო მოსაზრებების საკვლევად.
წამალდამოკიდებული პირების საკვლევად შემუშავდა ჩაღრმავებული ინტერვიუს სქემა, რომელიც მოიცავდა შემდეგ კომპონენტებს: მკურნალობის გავრცელებული ფორმების დადგენა წამალდამოკიდებულ პირთა შორის; ნარკოლოგიურ კლინიკებში მკურნალობის ხელმისაწვდომობის ხელისშემშლელი ფაქტორებისა და მკურნალობის ღირებულების დადგენა; მკურნალობის ხელმისაწვდომობა გენდერული თვალსაზრისით; რესპოდენტების მოსაზრებების დადგენა მკურნალობის პროცესის გაუმჯობესებისა და ფსიქო-სოციალური დახმარების ხარისხის შესახებ; რესპოდენტების მოსაზრება სავალდებულო მკურნალობის შესახებ; მათი დამოკიდებულების შესწავლა კლინიკებში პაციენტების მდგომარეობისა და სამართალდამცავ ორგანოებში აღრიცხვაზე აყვანასთან დაკავშირებით.
ჩაღრმავებული ინტერვიუს სქემა ცოტათი მოდიფიცირებული იყო კლინიკებში მკურნალობა გავლილ და მკურნალობა არგავლილ რესპოდენტებთან.
თბილისში გამოკითხული იყო წამალდამოკიდებული 4 პირი, ბათუმსა და გორში ორ-ორი. სულ ჩაღრმავებული ინტერვიუ ჩაუტარდა 8 რესპოდენტს. აქედან ოთხს გავლილი ჰქონდა მკურნალობა საქართველოს ამა თუ იმ ნარკოლოგიურ კლინიკაში, ხოლო დანარჩენ ოთხს არა.
ჩაღრმავებული ინტერვიუს მეთოდი გამოვიყენეთ ასევე ექსპერტების გამოკითხვისას. ამისათვის შევიმუშავეთ სპეცილური სქემა, რომელიც შეიცავდა შემდეგი კომპონენტების კვლევას: წამალდამოკიდებულების სამკურნალო კლინიკების დაფინანსების მექანიზმები, მკურნალობის ეფექტურობის შეფასების მექანიზმები, ნარკოლოგთა მომზადება-გადამზადება, პაციენტების აღრიცხვაზე აყვანის პრაქტიკა ჯანდაცვის სამინისტროსა და სამართალდამცავი ორგანოების მიერ, ორმაგი დიაგნოზების საკითხი, მკურნალობის გაუმჯობესება; ნარკოლოგიური კლინიკებისა და არანარკოლოგიური პროფილის მქონე სამსახურების კავშირი.
2. ფოკუს ჯგუფების გამოკითხვა
მკურნალობის ხელმისაწვდომობის ხელშემშლელი პირობების და მკურნალობის ღირებულების, მკურნალობის გაუმჯობესების, წამალდამოკიდებულ პირთა შორის მკურნალობის გავრცელებული ფორმების, ნარკოლოგიური კლინიკებისა და მომსახურების ფორმების შესახებ მათი გათვითცნობიერებულობის, სავალდებულო მკურნალობის, წამალდამოკიდებულთა აღრიცხვაზე აყვანისადმი დამოკიდებულების საკვლევად შემუშავებულ იქნა ფოკუს ჯგუფის გამოკვლევის სქემა - შეკითხვები. შემუშავებული სქემის მიხედვით ჩატარებულ იქნა 2 ჯგუფი თბილისში, 2 ბათუმში და 2 გორში. ფოკუს ჯგუფებში მონაწილეთა რაოდენობა შეადგენს 48 პირს. აქედან 24-ს საქართველოს ამა თუ იმ ნარკოლოგიურ კლინიკაში გავლილი ჰქონდა მკურნალობა, ხოლო 24-ს არა. თითო ჯგუფში მონაწილეობდა 8 რესპონდენტი.
კვლევის რაოდენობრივი მეთოდები
რაოდენობრივი მეთოდით ვიკვლიეთ წამალდამოკიდებული პირები და მათი ოჯახის წევრები.
წამალდამოკიდებულ პირთა შორის გამოვიკვლიეთ ნარკოლოგიურ კლინიკებში მიმართვიანობა და ე.წ. „შინ მკურნალობის“1 გამოყენების სიხშირე და რესპოდენტების დამოკიდებულება მათ მიმართ; მკურნალობის ხელმისაწვდომობის ხელშემშლელი ფაქტორები, მათ შორის გენდერული ნიშნით გამოწვეულ ბარიერები; შეხედულებები მკურნალობის გაუმჯობესების შესახებ; დამოკიდებულება სამართალდამცავთა და კლინიკების მიერ აღრიცხვაზე აყვანის პრაქტიკის მიმართ.
წამალდამოკიდებულ პირთა ოჯახის წევრებთან ვიკვლიეთ რესპოდენტების შეხედულებები მკურნალობის ხელმისაწვდომობის ბარიერებისა და მკურნალობის გაუმჯობესების შესახებ; მათი დამოკიდებულება „შინ მკურნალობასა“ და ნარკოლოგიურ კლინიკაში მკურნალობის შესახებ და შეხედულება სამართალდამცავი ორგანოებისა და კლინიკების მიერ წამალდამოკიდებული პირების აღრიცხვაზე აყვანის შესახებ.
ამისათვის შემუშავდა ორი განსხვავებული კითხვარი, ცალკე წამალდამოკიდებულებისათვის და ცალკე - მათი ოჯაის წევრებისათვის, რესპოდენტების ჯგუფების სპეციფიკურობის გათვალისწინებით.
ასევე კვლევის დროს მოვახდინეთ საქართველოში მოქმედი 5 ნარკოლოგიური კლინიკის და ერთი ნარკოლოგიური ცენტრის შესწავლა. ესენია; თბილისში ს/ს „ნარკოლოგიის ს/კ ინსტიტუტი“, ცენტრი „ურანტი“, კლინიკები „ბემონი“ და „თანადგომა“, ბათუმში შპს „ნარკოლოგიური ცენტრი“ და გორში „შიდა ქართლის სამხარეო ნარკოლოგიური ცენტრი“. შესწავლა ხდებოდა ამ მიზნით სპეციალურად შემუშავებული სტრუქტურებული კითხვარით. კითხვარმა საშუალება მოგვცა დაგვეხასიათებინა თითოეული კლინიკა შემდეგი პარამეტრების მიხედვით: მკურნალობის ღირებულება; გამტარუნარიანობა; მკურნალობის სახელმძღვანელო პრინციპები და სტანდარტები; აღრიცხვიანობის სისტემა; ანონიმურობისა და კონფიდენციალობის დაცვის უზრუნველყოფა; დაფინანსების მექანიზმები; მკურნალობის ეფექტურობის ინდიკატორები. ამ შეკითხვებზე პასუხი კლინიკების ხელმძღვანელებმა გასცეს.
ნარკოლოგებთან გამოვიკვლიეთ, თუ რა ტიპის მკურნალობას ახორციელებენ კლინიკები, რა მომსახურებას სთავაზობენ ისინი პაციენტებს და რა პერიოდის განმავლობაში; როგორი დიაგნოზის მქონე პაციენტებს ემსახურებიან; რა ბარიერები ხვდებათ პაციენტებს კლინიკებში; როგორია პაციენტების რეფერირების სისტემა სხვა არანარკოლოგიური პროფილის კლინიკებში; რას ფიქრობენ ნარკოლოგები მკურნალობის გაუმჯობესების, ფსიქო-სოციალური დახმარების ხარისხის შესახებ, ასევე პროფესიული კვალიფიკაციის ამაღლების შესახებ.
რაოდენობრივი კვლევის მონაცემები დამუშავებულია სტატისტიკური პროგრამის SPSS - 10-ის გამოყენებით.
კვლევაში აღწერილია 2007 წლის ივლის - ნოემბერში საქართველოში წამალდამოკიდებულების მკურნალობაში არსებული მდგომარეობა.
--------------
1. ექიმის კერძო ვიზიტით მისვლა პაციენტთან დაშვებულია სახელმწიფოს მიერ იმ შემთხვევაში, თუ ექიმს გააჩნია სპეციალური ლიცენზია და ასევე იგი დარეგისტირებულია, როგორც ინდმეწარმე.
 |
2.5 თავი 1. წამალდამოკიდებულების სამკურნალო დაწესებულებები |
▲back to top |
1.1. კლინიკები
საქართველოში, ამჟამად ფუნქციონირებს 6 ნარკოლოგიური კლინიკა, მათგან 5 თბილისში და ერთი ბათუმში. ამ კლინიკებიდან 3 კლინიკა, ს/ს „ნარკოლოგიის ს/კ ინსტიტუტი“, კლინიკა „ბემონი“ და ცენტრი „ურანტი“ სტაბილურად მუშაობს თბილისში, დანარჩენები პერიოდულად იხსნებიან და რამოდენიმე ხნის შემდეგ, სხვადასხვა მიზეზით იხურებიან. ხოლო რეგიონებში ფუნქციონირებენ მხოლოდ ნარკოლოგიური ცენტრები და კაბინეტები.
ჩვენ მიერ გამოკვლეულ ყველა კლინიკას ერთად აქვს საშუალება ერთდროულად მიიღოს 50 პაციენტი. თბილისის კლინიკებიდან ს/ს „ნარკოლოგიის ს/კ ინსტიტუტს“ საშუალება აქვს ერთდროულად მიიღოს 25 პაციენტი; ცენტრ „ურანტს“ - 6; კლინიკა „ბემონს“ - 5; ცენტრ „თანადგომას“ - 7; ხოლო ბათუმის კლინიკას - 7.
1.2 ფსიქო-სოციალური რეაბილიტაციის ცენტრები
ჩანასახოვან მდგომარეობაშია დეტოქსიკაციის შემდგომი ფსიქო-სოციალური რეაბილიტაცია. სულ არსებობს სამი ცენტრი, რომელიც დეტოქსიკაციის შემდგომ ფსიქოლოგიურ რეაბილიტაციას უწევს ნარკოტიკებზე დამოკიდებულ ადამიანებს. ცენტრებმა სულ ცოტა ხნის წინ დაიწყეს ფუნქციონირება. ორივე სარეაბილიტაციო ცენტრი საქართველოს მართლმადიდებელ ეკლესიასთან არის დაკავშირებული და ფუნქციონირებს თბილისში.
ეს ცენტრებია:
ა. ნარკოლოგიური ფსიქო-სოციალური სარეაბილიტაციო ცენტრი „თაბორი“. ცენტრი მდებარეობს საქართველოს მართლმადიდებელი ეკლესიის „თაბორის“ მონასტერში. 2005 წლიდან აქ არასამთავრობო ორგანიზაცია ქალთა კლუბი ,,პეონი“ ახორციელებს ნარკოტიკებზე და ალკოჰოლზე დამოკიდებული პირების ფსიქო-სოციალურ რეაბილიტაციის პროგრამას „12 ნაბიჯის“ მეთოდის მიხედვით. ცენტრში მკურნალობა გრძელდება 6-დან 8 თვემდე. სარეაბილიტაციო ცენტრს 2 წლის მანძილზე მიმართა 947 პაციენტმა.
ბ. სარეაბილიტაციო ცენტრი „ატლანტისი“ მოქმედებს საქართველოს პენიტენციალური სისტემის 3 დაწესებულებაში: ქუთაისის №2-ე საერთო და მკაცრი რეჟიმის დაწესებულებაში, რუსთავის №6-ე საპყრობილეში და თბილისის ქალთა და არასრულწლოვანთა №5-ე საპყრობილისა და საერთო რეჟიმის დაწესებულებაში. ქართული არასამთავრობო ორგანიზაცია „ძალადობისაგან დაცვის ეროვნული ქსელი“ ახორციელებს ნარკოტიკებზე და ალკოჰოლზე დამოკიდებული პირების ფსიქო-სოციალურ რეაბილიტაციას ასევე „12 ნაბიჯის“ მიდგომის მიხედვით.
გ. წმ. გაბრიელ (ქიქოძე) ეპისკოპოსის სახელობის სარეაბილიტაციო ცენტრმა ფუნქციონირება დაიწყო 2007 წლის იანვარში. სარეაბილიტაციო კურსის ხანგრძლივობაა 2 თვე. პაციენტის მხრიდან სურვილის შემთხვევაში, მას შეუძლია გააგრძელოს სარეაბილიტაციო ცენტრის მომსახურებით სარგებლობა.
პაციენტები ცენტრში დადიან ყოველდღე შაბათ-კვირის გარდა. ცენტრში ემსახურებიან ყველა ტიპის ნარკოტიკის მომხმარებელს, რომელსაც მოხსნილი აქვს აბსტინენციის სინდრომი.
ფუნქციონირების დაწყებიდან დღემდე ცენტრი მოემსახურა 20 პაციენტს.
სარეაბილიტაციო ცენტრი თანამშრომლობს ეკლესიასთან, ნარკოლოგიურ კლინიკებთან, ზიანის შემცირების პროგრამის განმახორციელებელ ორგანიზაციებთან
 |
2.6 თავი 2. მკურნალობის მეთოდები |
▲back to top |
ნარკოლოგიურ კლინიკებში მკურნალობა წარმოებს შემდეგი მეთოდებით: მეთადონით ჩანაცვლებითი თერაპიის მეთოდით და დეტოქსიკაციური მეთოდით.
2.1 ნარკოტიკული ნივთიერებით (მეთადონით) ჩანაცვლებითი თერაპია
მეთადონით ჩანაცვლებითი თერაპიის პროგრამის განხორციელება დაიწყო 2005 წელს. ამ პროგრამის ძირითადი მიზანია აივ/შიდსისა და სხვა სისხლის გზით გადამდები ინფექციური დაავადებების გავრცელების პრევენცია, ოპიოიდებზე დამოკიდებულ პირთა დეკრიმინალიზაცია და სამედიცინო და ფსიქო-სოციალური რეაბილიტაცია. პროგრამას ახორციელებენ: თბილისში ს/ს „ნარკოლოგიის ს/კ ინსტიტუტი“ და ცენტრი „ურანტი“, ხოლო ბათუმში შპს „ნარკოლოგიური ცენტრი“. ამჟამად სამივე კლინიკაში ემსახურებიან 230 პაციენტს. პაციენტები კლინიკებს აკითხავენ ყოველ დღე შაბათ-კვირის ჩათვლით, დღეში ერთხელ, იშვიათ შემთხვევაში - ორჯერ, მედიკამენტის მისაღებად. პერიოდულად, მათ, გაუფრთხილებლად უტარდებათ ურინოტესტირება, არალეგალური ნარკოტიკული ნივთიერების მიღების მოხმარების ფაქტის დადგენის მიზნით. ამ პროგრამაში ჩართული პაციენტებს უტარდებათ ინდივიდუალური და ჯგუფური ფსიქოთერაპია.
2.2 უნარკოტიკო ცხოვრებაზე ორიენტირებული მკურნალობა
მკურნალობის აღნიშნულ ფორმას იყენებენ ჩვენს მიერ გამოკითხული ყველა კლინიკები. კლინიკებში გამოიყენება მკურნალობის როგორც მედიკამენტური, ისე არამედიკამენტური მეთოდები.
2.2.1. მედიკამენტური მკურნალობა
ჩვენ მიერ გამოკითხული კლინიკები, დეტოქსიკაციის დროს, ძირითადად იყენებენ მედიკამენტების ერთნაირ ჯგუფებს. მათგან გვინდა გამოვყოთ ნარკოტიკული პრეპარატები. ამ ჯგუფის ნაკლებად ძლიერ ნარკოტიკებს იყენებენ კლინიკაში ,,თანადგომა”. კლინიკების მიერ გამოყენებული მედიკამენტების ჯგუფები წარმოდგენილია ცხრილში № 1
ცხრილი № 1 დეტოქსიკაციის დროს გამოყენებული მედიკამენტების სახეები
|
ცენტრი |
კლინიკა |
კლინიკა |
ბათუმის |
ნარკოტიკული |
|
|
X |
|
ფსიქოაქტიური |
X |
X |
X |
X |
ნოოტროპები |
X |
X |
X |
X |
არასტეროიდული |
X |
X |
X |
X |
ვიტამინები |
X |
X |
X |
X |
ანტიოქსიდანტები, |
X |
X |
X |
X |
კლონიდინი |
X |
X |
|
X |
ნარკოტიკების |
X |
X |
X |
X |
საინფუზიო ხსნარები |
X |
X |
X |
|
2.2.2 არამედიკამენტური მკურნალობა
ცხრილში №2 წარმოდგენილია არამედიკამენტური მკურნალობის ის სახეები, რომელსაც სთავაზობენ პაციენტებს ჩვენ მიერ გამოკითხული კლინიკები.
ცხრილი № 2 არამედიკამენტური მკურნალობის სახეები
|
ნარკოლოგიის |
ცენტრი |
კლინიკა |
კლინიკა |
ბათუმის |
ლაზეროთერაპია |
X |
X |
|
|
|
ელექტროსტი- |
X |
|
|
X |
X |
მაგნიტური |
X |
|
|
|
|
ოქსიგენო- |
|
|
|
|
|
სამკურნალო |
X |
X |
X |
X |
|
წყლის |
|
|
|
X |
|
ელექტრო |
|
|
|
X |
|
პლაზმოფე- |
|
X |
|
|
|
სულიერების |
|
X |
|
|
|
არტ |
|
X |
|
|
|
ფსიქოთე- |
X |
X |
X |
X |
X |
ფსიქოთე- |
X |
X |
X |
|
X |
ფსიქოთერაპიულ მომსახურებაში გამოიყენება ეკლექტური ფსიქოთერაპიული მიდგომა.
2.2.3. დეტოქსიკაციის შემდგომი სამედიცინო რეაბილიტაცია, კონსულტაციები, ფსიქოთერაპია.
დეტოქსიკაციის დამთავრების შემდეგ კლინიკები პაციენტებს სთავაზობენ მოკლევადიან სამედიცინო რეაბილიტაციას ფსიქოთერაპიით, ასევე საკონსულტაციო მომსახურებას.
ცხრილი №3 კონსულტაციების ჩამონათვალი, რომელთა გავლა შესაძლებელია დეტოქსიკაციის კურსის დასრულების შემდეგ
|
ნარკოლოგიის |
ცენტრი |
კლინიკა |
კლინიკა |
ბათუმის |
ნარკო- |
X |
X |
X |
X |
X |
ფსიქო- |
X |
X |
X |
X |
X |
ჰეპატო- |
X |
X |
|
X |
|
ზოგად- |
|
X |
|
X |
|
ენდოკრი- |
|
X |
|
|
|
ნევროპა- |
X |
X |
|
|
|
კარდიო- |
|
X |
|
|
|
ფსიქია- |
|
X |
|
|
|
კლინიკაში „ბემონი“ - პაციენტებს შეუძლიათ გაიარონ აღნიშნული კონსულტაციები 1,5-2 თვის განმავლობაში, ცენტრში „ურანტი“ - 1-3 თვის განმავლობაში, ს/ს-ში „ნარკოლოგიის ს/კ ინსტიტუტი“ - 1-2 თვის მანილზე, კლინიკაში „თანადგომა“ - 3 თვის მანძილზე,
2.3 ფსიქო-სოციალურ სარეაბილიტაციო ცენტრებში გამოყენებული მკურნალობის ფორმები
ფსიქო-სოციალური სარეაბილიტაციო ცენტრები მკურნალობისას იყენებენ რეაბილიტაციის სხვადასხვა სახეებს.
ნარკოლოგიურ ფსიქო-სოციალურ სარეაბილიტაციო ცენტრში „თაბორი“ ნარკოტიკებზე და ალკოჰოლზე დამოკიდებული პირები გადიან ფსიქო-სოციალურ რეაბილიტაციის პროგრამას „12 ნაბიჯის“ მეთოდის მიხედვით. ცენტრი „თაბორი“ პაციენტებს სთავაზობს:
საერთო შეკრებებზე მონაწილეობას კვირაში ერთხელ. ეს შეკრებები არის ღია ტიპის, სადაც ნებისმიერ მსურველეს შეუძლია მონაწილეობის მიღება. საერთო შეკრებებზე განიხილება სხვადასხვა ტიპის საკითხები.
გარკვეული ხნით ამ თუ იმ მოქმედ მონასტერში ცხოვრებას. მონასტერში გაგზავნილი პაციენტები ემორჩილებიან სამონასტრო ცხოვრების წესს. ესწრებიან წირვა-ლოცვებს, ჰყავთ მოძღვარი და ფიზიკურად შრომობენ.
სარეაბილიტაციო ვადის ამოწურვის შემდეგ პაციენტი ვალდებულებას იღებს ჩაერთოს „12 ნაბიჯის“ პრინციპით მომუშავე თვითდახმარების ჯგუფში და ერთი წლის განმავლობაში ჰქონდეს ინდივიდუალური გამოჯანმრთელების გეგმით რეგულარული კავშირი თერაპიის წამყვან ინსტრუქტორთან. „12 ნაბიჯის“ პრინციპით მომუშავე ჯგუფში ამჟამად ჩართულია 12 პირი. პროგრამაში ჩართულია ასევე 18 პრობაციონერი, რომელთაგან ხუთი 2007 წლის დეკემბრისთვის ცხოვრობს მონასტერში.
სარეაბილიტაციო ცენტრში „ატლანტისი“, რომელიც მოქმედებს საქართველოს პენიტენციალური სისტემის 3 დაწესებულებაში, ნარკოტიკებზე და ალკოჰოლზე დამოკიდებული პირებს საშუალება აქვთ გაიარონ ფსიქო-სოციალურ რეაბილიტაცია „12 ნაბიჯის“ მიდგომის მიხედვით.
წმ. გაბრიელ (ქიქოძე) ეპისკოპოსის სახელობის სარეაბილიტაციო ცენტრი ამბულატორიული ტიპისაა. აქ პაციენტებს შესაძლებლობა აქვთ მიიღონ ჯგუფური და ინდივიდუალური ფსიქოლოგიური დახმარება; ისაუბრონ სულიერ საკითხებზე მოძღვართან და ცენტრის სპეციალისტებთან; მოილოცონ წმინდა ადგილები და გაეცნონ სამონასტრო ცხოვრებას; ჩაერთონ შრომით თერაპიაში.
ცენტრის სარეაბილიტაციო ღონისძიებების ნუსხაა:
სულიერების საათი; ჯგუფური ფსიქოთერაპია; ინდივიდუალური ფსიქოთერაპია; მხატვრული და დოკუმენტური ფილმების ჩვენება და განხილვა; ბიბლიოთერაპია; არტ-თერაპია; წმინდა ადგილების მოლოცვა.
წამალდამოკიდებული პირების პარალელურად ცენტრში მუშაობენ მათი ოჯახის წევრებთან. კონკრეტულად, მათ აცნობენ ცენტრში არსებულ სიტუაციას, წესებს; უხსნიან წამალდამოკიდებულთა ფსიქოლოგიურ თავისებურებას და რჩევებს აძლევენ, თუ როგორ ეურთიერთონ მას, რათა რეაბილიტაციის პროცესი სწორად წარიმართოს. ასევე, საჭიროების შემთხვევაში, ეხმარებიან კონფლიქტების მოგვარებაში.
2.4. მკურნალობის სახელმძღვანელო პრინციპები და პროტოკოლები
ნარკოლოგიური კლინიკების გამოკითხვისას დავადგინეთ, რომ თითეული მათგანი ხელმძღვანელობს მკურნალობის შიდა სტანდარტებით, რომლებიც მათ მიერვე არის შემუშავებულ-დამტკიცებული. შიდა სტანდარტები წარმოადგენენ კერძო კლინიკების კომერციულ საიდუმლოებას.
აქვე უნდა აღინიშნოს, რომ სახელმწიფოს დღემდე არ აქვს ჩამოყალიბებული ნარკოლოგიური მკურნალობის სახელმძღვანელო პრინციპები, შესაბამისი მოთხოვნები და სტანდარტები, ასევე მკურნალობის პროტოკოლები სამკურნალო დაწესებულებებისათვის. თუმცა ამჟამად მკურნალობის სახელმძღვანელო პრინციპებისა და პროტოკოლების შემუშავება დღის წესრიგში დგას.
რაც შეეხება ჩანაცვლებითი თერაპიის პროგრამებს, ისინი ხელმძღვანელობენ ნორმატიული აქტებით, რომელებიც დამტკიცდა ს/ს „ნარკოლოგიის ინსტიტუტში“.
 |
2.7 თავი 3. ნარკოლოგიური დაწესებულებების დაფინანსების მექანიზმები და მკურნალობის ღირებულება |
▲back to top |
საქართველოში არსებული ნარკოლოგიური დაწესებულებების დაფინანსება ხდება ძირითადად 3 გზით: სახელმწიფოს მიერ გამოყოფილი თანხებით, პაციენტის მიერ მკურნალობისთვის გადახდილი თანხებით და სხვადასხვა დონორი ორგანიზაციების მიერ.
3.1 სახელმწიფო დაფინანსება
შრომის, ჯანმრთელობისა და სოციალური დაცვის სამინისტროს დარგის განვითარებისათვის სხვადასხვა წელს სხვადასხვა თანხა ჰქონდა გამოყოფილი. ცხრილ №4-ში ჩანს, რომ დაგეგმილმა ბიუჯეტმა კლება დაიწყო 2003 წლიდან 2007 წლამდე და 2006 წელს შეადგინა 50 000 ლარი.
ცხრილი №4. ჯანდაცვის სამინისტროს მიერ ნარკოლოგიურ მკურნალობაზე დაგეგმილი ბიუჯეტი 1997-2006წწ
წელი |
საბიუჯეტო |
1997 |
430 000 |
1998 |
500 000 |
1999 |
320 000 |
2000 |
350 000 |
2001 |
500 000 |
2002 |
551 000 |
2003 |
500 000 |
2004 |
348 000 |
2005 |
150 000 |
2006 |
50 000 |
2007 წელს სახელმწიფოს დაგეგმილი ჰქონდა გამოეყო ნარკოლოგიური მკურნალობისათვის 750 000 ლარი. ამ თანხის ათვისება რეალურ სინამდვილეში არ განხორციელდა (ათვისებულ იქნა მხოლოდ 150 000 ლარი რეგიონული ნარკოლოგიური ცენტრების ფუნქციონირებაზე და 350 000 - ჩანაცვლებითი თერაპიის პროგრამისთვის წამლის შესასყიდად.)
წამალი შესყიდულ იქნა 2007 წლის ნოემბრის ბოლოსთვის. 200 000 ლარი განისაზღვრა 100 ავადმყოფის მკურნალობისთვის, საიდანაც 100 000 ლარი განსაზღვრული იყო დეტოქსიკაციისთვის, ხოლო 100000 ლარი რეაბილიტაციისთვის.
დარჩენილი თანხა, 150 000 ლარი, გამოყოფილი იყო და ათვისებულ იქნა 9 რეგიონული ცენტრის მიერ პროფილაქტიკურ სამუშაოებზე, როგორიცაა ლექცია-საუბრები, აღრიცხვიანობა და ა.შ. (ა. გამყრელიძე, დაავადებათა კონტროლის და საზოგადოებრივი ჯანმრთელობის ეროვნული ცენტრის გენერალური დირექტორის მოადგილე, თამარ სირბილაძე, სახელმწიფო ნარკოპოლიტიკის საბჭოს თამჯდომარე).
2007 წელს ბათუმის „ნარკოლოგიურ ცენტრს“ ოთხი თვის მანძილზე ჰქონდა ფედერალური დაფინანსება (სულ 1 000ლარი).
3.2 პაციენტების მიერ მკურნალობისათვის გადახდილი თანხები
ჩვენ მიერ გამოკითხული კლინიკები, რომლებიც აბსტინენციაზე ორიენტირებულ მკურნალობას სთავაზობენ პაციენტებს, ფინანსდებიან მხოლოდ პაციენტის მიერ მკურნალობაში გადახდილი თანხებით. გამოკითხულ კლინიკებში მკურნალობის საფასური სხვადასხვაა და საშუალოდ შეადგენს 1000-დან 2000 ლარამდე. მაგალითად, კლინიკაში „ბემონი“ მკურნალობის ფასი მერყეობს 1000-2000 ლარამდე; ცენტრში „ურანტი“ 1200-1800 ლარამდე (ამ თანხაში შედის პირველადი სამედიცინო რეაბილიტაცია ფსიქოთერაპიით); კლინიკაში „თანადგომა“ 1700-2000ლარამდე (ამ თანხაში შედის პირველადი სამედიცინო რეაბილიტაცია-ფსიქოთერაპიით), „ნარკოლოგიის ს/კ ინსტიტუტში“ 1000-1500ლარამდე, ხოლო ბათუმის „ნარკოლოგიურ ცენტრში“ მკურნალობის გადასახადი 985 ლარია. ფასებს შორის ასეთ დიდ სხვაობას განაპირობებს ის, რომ კლინიკებში მკურნალობის ფასების გამოთვლისას ყურადღება ექცევა როგორც დაავადების ხანგრძლივობასა და სიმძიმეს, ასევე პაციენტის ოჯახის ფინანსურ შესაძლებლობებს.
როგორც წესი, ფსიქოთერაპიის მომსახურების საფასური შედის დეტოქსიკაციური მკურნალობისათვის გადახდილ თანხაში. იმ შემთხვევაში, თუ პაციენტს დასჭირდა დამატებითი ფსიქოთერაპიული სეანსი, ის სხვადასხვა კლინიკაში თითო სეანსში იხდის 6-დან 20 ლარამდე.
კლინიკები გარკვეულ შეღავათებს სთავაზობენ პაციენტებს მკურნალობის პროცესში. მაგ. ცენტრში „ურანტი“ პაციენტების 3-4%25-ს ეწევა შეღავათები (ფასდაკლება მკურნალობაზე, უფასო მკურნალობა, სხვადასხვა სერვისის უფასოდ შეთავაზება), პაციენტებს ასევე შეუძლიათ აიღონ ვაუჩერები;
კლინიკაში „ბემონი“ შვეიცარიიდან დეპორტირებული პაციენტები გადიან უფასო მკურნალობასა (დეტოქსიკაცია) და კონსულტაციებს. მკურნალობის ყველა ხარჯს ფარავს შვეიცარიის მიგრაციის დეპარტამენტი.
ჩვენ მიერ გამოკითხულ 3 კლინიკას ავადმყოფებიდან მიღებული თანხის ძალიან დიდი ნაწილი ეხარჯება ფართის დაქირავებაზე. ვინაიდან კლინიკები მატერიალურად დამოკიდებულნი არიან პაციენტების მიერ მკურნალობისთვის გადახდილ თანხებზე, ეს ხელს უშლის კლინიკების მუშაობის ხარისხისა და ეფექტურობის ზრდას.
ჩვენ შევეცადეთ გამოგვეკვლია, თუ თანხის რამდენი პროცენტი ეხარჯებათ კლინიკებს პერსონალის ხელფასებზე, შენობის იჯარაზე, მატერიალურ-ტექნიკურ აღჭურვილობასა და სამედიცინო აპარატურით აღჭურვაზე. ოთხი კლინიკის ხელმძღვანელობამ თავი შეიკავა აღნიშნული ინფორმაციის მოწოდებაზე.
ამდენად, ჩვენ ხელთ გვაქვს ს/ს „ნარკოლოგიის ს/კ ინსტიტუტის“ და ბათუმის „ნარკოლოგიური ცენტრის“ მონაცემები ამ პარამეტრის მიხედვით.
გამოირკვა, რომ ს/ს „ნარკოლოგიის ს/კ ინსტიტუტი“ პერსონალის ხელფასზე მთლიანად ხარჯავს პაციენტების მიერ მკურნალობისთვის გადახდილი თანხის 35%25-ს; კომუნალურ ხარჯებზე მოდის 37%25; მედიკამენტებზე დაახლოებით 15-20%25; ხოლო მატერიალურ-ტექნიკურ აღჭურვილობასა და სამედიცინო აპარატურით აღჭურვაზე იხარჯება მოგების 10%25; კლინიკა შენობის იჯარის თანხას არ იხდის.
ბათუმის „ნარკოლოგიური ცენტრი“ პერსონალის ხელფასზე ხარჯავს მთლიანად პაციენტების მიერ მკურნალობისთვის გადახდილი თანხის 60%25-ს; კომუნალურ ხარჯებზე მიდის 16%25; მედიკამენტებზე დაახლოებით 20%25. ბათუმის კლინიკა შენობის იჯარის თანხას არ იხდის.
ამგვარად, კლინიკებს პაციენტებიდან შემოსული თანხის მნიშვნელოვანი ნაწილი ეხარჯებათ პერსონალის ხელფასებსა (თბილისი 37%25, ბათუმი 60%25) და კომუნალურ (თბილისი 37%25 და ბათუმი 16%25) ხარჯებზე.
„შინ მკურნალობა“
წამალდამოკიდებულ პირთა შორის გავრცელებულია ე.წ „შინ მკურნალობის“ მეთოდი. ეს ის შემთხვევაა, როდესაც ექიმი პაციენტის სახლში მოდის და იქ უტარებს დეტოქსიკაციას (ექიმის კერძოდ მისვლა პაციენტთან დაშვებულია სახელმწიფოს მიერ იმ შემთხვევაში, თუ ექიმს აქვს აღებული ლიცენზია და დარეგისტირებულია როგორც ინდმეწარმე). არის შემთხვევები, როდესაც არალიცენზირებული ან სხვა სპეციალობის ექიმები აწარმოებენ შინ მკურნალობას, რაც ერთი მხრივ კანონის დარღვევაა და მეორე მხრივ, ხშირად უხარისხოა. ასეთი მკურნალობა ჯდება უფრო იაფი და ამიტომ ფართოდ გამოიყენება, მაგრამ ხარისხი დამაკმაყოფილებელი არ არის. მკურნალობის ეს ტიპი ჯდება 160 ლარიდან 700 ლარამდე.
ხშირად პაციენტები უსახსრობის თუ საკუთარი ავადმყოფობის გამჟღავნების შიშის გამო როგორც საკუთარი ოჯახის, ასევე საზოგადოებისა და პოლიციისათვის, თვითმკურნალობას მიმართავენ. ამ დროს პაციენტები თვითონ უნიშნავენ საკუთარ თავს მედიკამენტებს (ძირითადად მეგობარი წამალდამოკიდებული პირის რჩევით) და თვითონ საზღვრავენ მათ დოზებს. რიგ შემთხვევებში ისინი ნაცნობი ექიმის, ან თავისი გადაწყვეტილებით ინიშნავენ გადასხმებსაც. თითო გადასხმა 10-დან 30 ლარამდე ჯდება (ფოკუს ჯგუფი, თბილისი, მამაკაცები, 28-35წწ.). მათი აზრით, სასურველია, რომ გაკეთდეს 5 გადასხმა მაინც. ამას ემატება დასალევი წამლების ფასიც და შესაბამისად, მკურნალობის ღირებულება 200-300 ლარამდე იზრდება. თუ ექთანი (ამ შემთხვევაში ექთანი კანონგარეშე მოქმედებს) გადასხმებს ფასდაკლებით ან უფასოდ აკეთებს, „თვითმკურნალობის“ ხარჯები გაცილებით ნაკლებია და მხოლოდ წამლის ფასის ტოლია, მაგრამ მაღალი რისკის შემცველია, რადგან პროფესიონალური მეთვალყურეობის გარეშე ხორციელდება. მიუხედავად მაღალი რისკისა, ყველაზე ხშირად ნარკოტიკების მომხმარებლები სწორედ მას ანიჭებს უპირატესობას მისი შედარებითი სიიაფის გამო.
ჩვენს მიერ ნაკვლევი 200 რესპონდენტიდან 21,5%25-მა ერთხელ მიმართა „შინ მკურნალობას“, 16%25-მა ორჯერ, ხოლო 49,5%25 - ბევრჯერ. „შინ მკურნალობისთვის“ არც ერთხელ არ მიუმართავს გამოკითხულთა 13%25-ს. გამოკითხულთა 82,5%25 უპირატესობას ანიჭებს ნარკოლოგიურ კლინიკებში მკურნალობას, 16%25 „შინ მკურნალობას“ და 1,5%25-ს არ აქვს ჩამოყალიბებული პასუხი. „შინ მკურნალობას“ წამალდამოკიდებული პირები ძირითადად მიმართავენ ანონიმურობის დაცვის გამო „რომ არ გაიგონ, თან ნათესავებმაც ან კიდევ უბანშიც, რომ გამოხვალ... აუ, ეს მორფინისტია, ეს იქ იწვა, მკურნალობდა და ყველა გარიდებს ან ბავშვს ან ყველას და გარიყული ხარ ამ ქვეყნიდან, რა... როცა გინდა, რომ მოხვიდე აზრზე და ჩვეულებრივად დაიწყო ჯანმრთელი ცხოვრება. ყველა გერიდება, რა...“. „შინ მკურნალობას“ ასევე მიმართავენ კლინიკაში მკურნალობის სიძვირის გამო: „ფული არ მქონდა იმდენი, 1500 ლარებს თხოულობენ და სად არის“ (ფოკუს ჯგუფი, თბილისი, მამაკაცები, 28-35წწ.), „სახლში მკურნალობა რომ არ იყოს, აქამდე ბევრს გაძვრებოდა სული... შინ მკურნალობა წელიწადში ორჯერ მაინც მიწევს, ყოველთვის რომ საავადმყოფოში დავწვე მაგის ფული სად არის?“ (ფოკუს ჯგუფი, გორი, მამაკაცები, 27-31 წწ).
3.3 დაფინანსება დონორი ორანიზაციების მიერ
დონორი ორგანიზაციების მიერ საქართველოში ძირითადად ფინანსდება მეთადონით ჩანაცვლებითი თერაპიის პროგრამები და სარეაბილიტაციო ცენტრები.
3.3.1 მეთადონით ჩანაცვლებითი თერაპია
მეთადონით ჩანაცვლებითი თერაპია საქართველოში დაიწყო 2005 წლის ბოლოს „შიდსთან, ტუბერკულოზთან და მალარიასთან ბრძოლის გლობალური ფონდის“ ინიციატივითა და ფინანსური მხარდაჭერით. ამ პერიოდიდან მოყოლებული დღემდე, ჩანაცვლებით თერაპიაში მკურნალობის კურსი მასში ჩართული პაციენტებისათვის უფასოა, პროგრამის ხარჯებს დღეს მთლიანად უზრუნველყოფს გლობალური ფონდი; სახელმწიფოს დაგეგმილი აქვს გააფართოოს ეს პროგრამა 2008 წელს და გახსნას დამატებითი სამკურნალო ცენტრები ჩანაცვლებით თერაპიაში თანადაფინანსების პრინციპით.
3.3.2 ფსიქო-სოციალური რეაბილიტაცია
წმ. გაბრიელ ქიქოძის სახელობის სარეაბილიტაციო ცენტრში რეაბილიტაციის კურსის გავლა პაციენტების მიერ უფასოა. ცენტრი ახორციელებს პირველადი რეაბილიტაციის კომპონენტს გლობალური ფონდის პროექტში „აივ/შიდსის პრევენციისა და კონტროლის ეფექტური განხორციელების მიზნით არსებული ეროვნული რეაგირების გაძლიერება საქართველოში 2003-2007 წლებში“.
ნარკოლოგიური ფსიქო-სოციალური სარეაბილიტაციო ცენტრში „თაბორი“, რომელიც ახორციელებს „მხარდაჭერის პროგრამას სიფხიზლეში“ და რომელიც ფინასდება მცირე გრანტებით, მომსახურება უფასოა. მხოლოდ იმ შემთხვევაში, თუ პაციენტი ჩართულია მონასტერში მკურნალობის პროგრამაში, მან უნდა გადაიხადოს კვირაში 37 ლარი, რომელიც ხმარდება მის კვებას და ჰიგიენური საშუალებების შეძენას (პაციენტების უმრავლესობა ვერ ახერხებს ამ თანხის გადახდას).
ცენტრი „ატლანტისი“ მოქმედებს ნორვეგიის „ციხის საერთაშორისო რეფორმის“ და ფონდ „ღია საზოგადოება-საქართველოს“ ფინანსური მხარდაჭერით.
3.4. ექსპერტების და კლინიკების ხელმძღვანელების მოსაზრება ნარკოლოგიური დაწესებულების დაფინანსების შესახებ.
ექსპერტების აზრით, ნარკოლოგიურ დაწესებულებებში მკურნალობა უმეტესწილად უნდა იყოს უფასო. უფასო სერვისების დაფინანსება შესაძლებელია სხვადასხვა გზით: სახელმწიფო ბიუჯეტი, პირდაპირ ჯანდაცვის სამინისტროდან გამოყოფილი თანხები წამალდამოკიდებულების მკურნალობისთვის (1); მუნიციპალური თანხები, პროგრამები, კონკრეტულ ქალაქში, კონკრეტულ რეგიონში (2); სადაზღვევო სისტემა (3) და საერთაშორისო ფონდები (4).
 |
2.8 თავი 4. მკურნალობის ხელმისაწვდომობის ბარიერები |
▲back to top |
4.1 მკურნალობის ხელმისაწვდომობის ბარიერების ხედვა ექსპერტთა და ნარკოლოგთა მიერ
4.1.1 არსებული კლინიკები
მკურნალობის შესაძლებლობები ქვეყანაში უკიდურესად შეზღუდულია, არ არსებობს საკმარისი რაოდენობით კლინიკები, სარეაბილიტაციო ცენტრები. „არის მხოლოდ რამოდენიმე თითებზე ჩამოსათვლელი დეტოქსიკაციური კლინიკა, ისინიც ძირითადად თბილისშია თავმოყრილი, ბათუმში კლინიკა ხან ფუნქციონირებს ხან არა და რეგიონებში არ გვაქვს“. (თ. სირბილაძე, სახელმწიფო ნარკოპოლიტიკის საბჭოს თამჯდომარე). ამ კლინიკებიდან 3 კლინიკა, ს/ს „ნარკოლოგიის ს/კ ინსტიტუტი“, კლინიკა „ბემონი“ და ცენტრი „ურანტი“ სტაბილურად მუშაობს თბილისში, დანარჩენები პერიოდულად იხსნებიან და რამოდენიმე ხნის შემდეგ, სხვადასხვა მიზეზით იხურებიან. ხოლო რეგიონებში ფუნქციონირებენ მხოლოდ ნარკოლოგიური ცენტრები და კაბინეტები.
განსაკუთრებით ცუდი მგომარეობაა დღეს რეგიონალურ ნარკოლოგიურ ცენტრებში. მათ არა აქვთ საკმარისი ადამიანური რესურსი, საჭირო ინფრასტრუქტურა. წლების განმავლობაში რეგიონალური ნარკოლოგიური სამსახურების ფუნქციონირება ძირითადად ექსპერტიზის ჩატარებაზე იყო დაყვანილი, მკურნალობის მცირედ გამოხატული ელემენტებით. მას შემდეგ, რაც ნარკოლოგიური ექსპერტიზა გადავიდა იუსტიციის და შინაგან საქმეთა სამინისტროს დაქვემდებარებაში, რეგიონალური სამსახურების მდგომარეობა გაცილებით დამძიმდა. მათ ჩამოერთვათ კუთვნილი ტერიტორიის ნაწილი, ხოლო ექიმების ნაწილი გადავიდა იმ უწყებაში, სადაც ტარდება ნარკოლოგიური ექსპერტიზა. ამის საილუსტრაციოდ გამოდგება შემდეგი შემთხვევა:
ჩვენს მიერ გორში ჩატარებული კვლევის შედეგად აღმოჩნდა, რომ 2006 წლის დასაწყისამდე ქალაქში ფუნქციონირებდა შიდა ქართლის სამხარეო ნარკოლოგიური სამსახური და ნარკოლოგიური ცენტრი. ნარკოლოგიურ სამსახურს ჰქონდა 2 საწოლიანი, ხოლო ცენტრს კი 4 საწოლიანი სტაციონარი. ამ კლინიკებში ძირითადად ალკოჰოლზე დამოკიდებულ პაციენტებს მკურნალობდნენ. დღევანდელი დღის მონაცემებით, შიდა ქართლის ნარკოლოგიური სამსახური აღარ ფუნქციონირებს, ხოლო ნარკოლოგიურ ცენტრს კი აღარ აქვს შენობა და ის პირობები, რაც აუცილებელა სტაციონარული მომსახურებისთვის. შიდა ქართლის ნარკოლოგიურ ცენტრში მუშაობს ორი ნარკოლოგი, რომელებთაც პრაქტიკულად არ ჰყავთ პაციენტები. მათი საქმინობა შემოიფარგლება სკოლებში სახელმწიფო პრევენციულ პროგრამებში მონაწილეობით. ისინი მოზარდებს ლექცია-საუბრებს უტარებენ ნარკომანიის პრევენციასთან დაკავშირებით. ცენტრის თანამშრომლების პროფესიული საქმიანობა ამჟამად დაყვანილია ცნობების გაცემაზე: შიდა ქართლის ნარკოლოგიური ექსპერტიზიდან გადმოცემულ მონაცემებზე დაყრდნობით ისინი გასცემენ ცნობებს მოქალაქეებზე არიან თუ არა ისინი აღრიცხვაზე აყვანილი სამართალდამცავი ორგანოების მიერ ნარკოტიკების მოხმარების გამო.
4.1.2 შეთავაზებული მკურნალობის სპექტრი
მოქმედი ნარკოლოგიური კლინიკების მეთოდოლოგიური დიაპაზონი შეზღუდულია ძირითადად დეტოქსიკაციით. ამას განაპირობებს, ერთის მხრივ, თვით წამალდამოკიდებულ პირთა შეკვეთა, რომელიც უმეტეს შემთხვევაში მხოლოდ ფიზიკური დამოკიდებულების მოხსნაზე მოდის, ხოლო მეორეს მხრივ კი მკურნალობის სიძვირე. ხანგრძლივი მკურნალობა დაკავშირებულია მნიშვნელოვანი თანხების გადახდასთან, ამიტომ პაციენტები, გამომდინარე მათი შეზღუდული გადახდისუნარიანობიდან, ცდილობენ გაიარონ მკურნალობის მხოლოდ 2 კვირიანი კურსი, რაც შესაბამისად უფრო იაფი უჯდებათ.
რამდენადაც საქართველოში წამალდამოკიდებულთა მკურნალობის სპექტრი ძირითადად წარმოდგენილია მხოლოდ დეტოქსიკაციის და ნაწილობრივ, სამედიცინო რეაბილიტაციის - ფსიქოთერაპიის, და სხვა არამედიკამენტური მეთოდებით მკურნალობის (იხ. ცხრილი #2) ხანმოკლე კურსით, ხოლო ფსიქო-სოციალური რეაბილიტაციის ინფრასტრუქტურა პრაქტიკულად არ არსებობს, ხშირია რეციდივები. „იმის გამო, რომ არ გვაქვს ფსიქო-სოციალური რეაბილიტაციის ცენტრები, ძალიან ხშირად ექიმებისა და ფსიქოლოგების მუშაობა წყალში იყრება და მერე კვლავ ყველაფერი თავიდან დასაწყები ხდება ხოლმე. აი ეს არის ძალიან დიდი პრობლემა ამ მკურნალობის პროცესში და ასეთი მაღალი რეციდივების ძალიან დიდი წილი მოდის ზუსტად ამაზე“ (თ. სირბილაძე, სახელმწიფო ნარკოპოლიტიკის საბჭოს თამჯდომარე).
4.1.3 მეთადონით ჩანაცვლების თერაპია
მეთადონის პროგრამაში ჩართულ პირთა რაოდენობა (230 პირი) ნაკლებია ამ ტიპის მკურნალობაზე არსებულ მოთხოვნასთან შედარებით. დღეისათვის (2007 წლის დეკემბერი) ამ პროგრამაში ჩართვას ელოდება 42 წამალდამოკიდებული პირი (ამჟამად მომლოდინეთა სიაში ირიცხება 250 პირი, რომელთაგან მხოლოდ 42 აკმაყოფილებს პროგრამაში ჩართვის კრიტერიუმებს)
4.1.4 ორმაგი დიაგნოზის მქონე პაციენტთა მკურნალობა
დღემდე ნარკოლოგებსა და ფსიქიატრებს შორის სადავო საკითხია ორმაგი დიაგნოზების მქონე პაციენტების მკურნალობის საკითხი. „თუმცა ეს პრობლემა მხოლოდ საქართველოსთვის არაა ტიპიური, მაგრამ ის განსაკუთრებულად დგას საქართველოში“ (თ. სირბილაძე, სახელმწიფო ნარკოპოლიტიკის საბჭოს თამჯდომარე). ფსიქიატრები თავს იკავებენ იმ ფსიქიატრიული პრობლემის მქონე ადამიანების მკურნალობისაგან, რომელთაც დიაგნოზში ასევე ნარკომანია აქვთ, ხოლო ნარკოლოგიურ კლინიკებს კი შესაბამისი პირობები არ აქვთ ფსიქიატრიული პრობლემის მქონე პაციენტების მოსავლელად ს/ს „ნარკოლოგიის ს/კ ინსტიტუტის“ გარდა. რეფერირების პრინციპებისა და საზოგადოდ სისტემის განუვითარებლობის გამო ამგვარი პაციენტები ვერ ღებულობენ ადეკვატურ დახმარებას.
პრობლემების წინაშე დგანან პაციენტები მწვავე ინტოქსიკაციური ფსიქოზის შემთხვევისას. ვინაიდან, ფსიქიატრიულ სამკურნალო დაწესებულებებში მხოლოდ არანარკოტიკული, არაალკოჰოლურ ფსიქოზებს მკურნალობაა უფასო, ინტოქსიკაციური ფსიქოზის დიაგნოზის მქონე პაციენტები არ ხვდებიან უფასო მკურნალობის სახელმწიფო პროგრამაში (დ. ზურაბაშვილი, ფსიქიატრიის ინსტიტუტის დირექტორთა საბჭოს თავმჯდომარე).
4.1.5 შრომის, ჯანმრთელობისა და სოციალური დაცვის სამინისტროს მიერ ნარკოლოგიის დარგის დაფინანსება
დროულად არ ხდება ჯანდაცვის სამინისტროს მიერ ნარკოლოგიისათვის გამოყოფილი თანხების ათვისება, მიუხედავად იმისა, რომ 2007 წელს, 2006 წელთან შედარებით 10-ჯერ მეტი თანხა გამოიყო ნარკოლოგის დარგისთვის, რაც უდავოდ წინ გადადგმულ ნაბიჯად იყო აღქმული პროფესიული საზოგადოების მიერ. ამ თანხის ათვისება დაიწყო მხოლოდ 2007 წლის ბოლო კვარტალში, რის გამოც მისი მხოლოდ უმნიშვნელო ნაწილი, რომელიც გამოყოფილი იყო პრევენციული პროგრამების განხორციელებაზე იქნა დახარჯული რეალურად პრობლემის დაძლევაზე. ჩანაცვლებითი თერაპიის პროგრამით გათვალისწინებული წამლის შესყიდვა დასრულდა მხოლოდ ნოემბრის ბოლოს. ასევე ამ პერიოდისთვის გამოცხადდა ტენდერი 100 ავადმყოფის მკურნალობა-რეაბილიტაციის ჩასატარებლად (რაც გულისხმობს 2 კვირიან დეტოქსიკაციის კურსს სტაციონარში და დეტოქსიკაციის შემდგომ თვე-თვენახევრიან სამედიცინო რეაბილიტაციას) და ჩანაცვლებითი თერაპიის სახელმწიფო პროგრამის განსახორციელებლად. ოფიციალური ინფორმაციით, ეს თანხები არ იქნა ათვისებული. (ექსპერტები ა. გამყრელიძე, დაავადებათა კონტროლის და საზოგადოებრივი ჯანმრთელობის ეროვნული ცენტრის გენერალური დირექტორის მოადგილე; თ. სირბილაძე, სახელმწიფო ნარკოპოლიტიკის საბჭოს თამჯდომარე).
4.1.6 მკურნალობის საფასური
მკურნალობის (დეტოქსიკაციის) გადასახადი არის ძალიან მაღალი მოქალაქეთა საშუალო შემოსავალთან შედარებით - მკურნალობის საშუალო ღირებულება როგორც აღინიშნა 1000-1500 ლარია, ხოლო 2006 წელს ერთი ოჯახის ხაშუალო შემოსავალი იყო 385,4 ლარი. ყველა გამოკითხული ნარკოლოგი აღნიშნავს, რომ მკურნალობის გადასახადი მაღალია და მასზე მოსახლეობის იმ ჯგუფს, რომელთანაც ისინი მუშაობენ, ხელი ნაკლებად მიუწვდება. ზოგიერთი ექსპერტის აზრით, მკურნალობა საერთოდ უფასო უნდა იყოს, „წამალდამოკიდებული პირები არ არიან გადამხდელუნარიანი. და თუ არიან, შესაძლოა დიდი ხარჯის გაწევის სურვილი არ ჰქონდეთ...უფასო პროგრამები მიმზიდველს გახდის მკურნალობას“ (დ. ოთიაშვილი, საქართველოს ზიანის შემცირების ქსელის გამგეობის თავმჯდომარე).
4.1.7 რეფერირების სისტემა
არ არის დარეგულირებული და განვითარებული ნარკოლოგიურ კლინიკებსა და ინფექციურ საავადმყოფოს, ფსიქიატრიულ, ნევროლოგიურ კლინიკებს შორის პაციენტების რეფერირების სისტემა (ეს საკითხი დაწვრილებით აღწერილია თავში 8, კავშირი ნარკოლოგიურ და სხვა სამსახურებს შორის, რომელთაც ხშირად მიმართავენ ხოლმე ნარკოტიკების მომხმარებლები). ასევე არ არის კოორდინაცია თავად ნარკოლოგიური პროფილის კლინიკებსა და სამსახურებს შორის. მაგალითად კლინიკაში „ბემონი“, პაციენტებს კლინიკაში მიღების წინ აწვდიან ინფორმაციას სხვადასხვა კლინიკების ფუნქციონირების შესახებ. ამით კლინიკა პაციენტს არჩევანის შესაძლებლობას აძლევს, მაგრამ პერსონალს არ შეუძლია უფრო კონკრეტული რჩევა მისცეს პაციენტებს სხვა კლინიკების მომსახურების შესახებ, ვინაიდან არ იციან სხვა კლინიკებში არსებული მომსახურების პირობები. „ამიტომ სასურველია გაკეთდეს კლინიკების სერვისების შესახებ საინფორმაციო ბაზა, სადაც ჩამოწერილი იქნება ის ძირითადი მიმართულებები, რასაც სთავაზობს თითოეული კლინიკა. ეს ძალიან ხშირად გვჭირდება და არ გვაქვს“ (თ. სირბილაძე, სახელმწიფო ნარკოპოლიტიკის საბჭოს თამჯდომარე). განვითარებას საჭიროებს ასევე პაციენტების რეფერირების საკითხი კლინიკებსა და სარეაბილიტაციო ცენტრებს შორის.
4..2 მკურნალობის ხელმისაწვდომობის ბარიერების ხედვა წამალდამოკიდებულთა და მათი ოჯახის წევრთა მიერ
წამალდამოკიდებულთა შორის ჩატარებული კვლევის მონაცემების მიხედვით, გამოიკვეთა მკურნალობის ხელმისაწვდომობის შემდეგი ბარიერები:
1) მკურნალობის მაღალი გადასახადი - ამას აღნიშნავს მკურნალობაგავლილ რესპოდენტთა 68,3%25 და მკურნალობა არ გავლილ რესპოდენტთა 68,7%25;
2) მკურნალობის მეთოდების არმოწონება - ამას აღნიშნავს ნამკურნალევ პაციენტების 19,2%25 და არანამკურნალევი რესპოდენტების 5,1%25. მკურნალობის მეთოდის არ მოწონებაში რესპოდენტები გულისხმობენ დეტოქსიკაციის დროს მძიმე ფიზიკურ მდგომარეობას, რომელიც გამოწვეულია დეტოქსიკაციის დროს მიღებული მედიკამენტებით: „იმ წამლებმა, ვერაფერი ვერ მიქნა. ეგეთივე წარმატებით მე იმ წამლებით თვითონ დავიდებილებდი თავს“ (ჩაღრმავებული ინტერვიუს რესპონდენტი, თბილისი. ფოკუს ჯგუფი, მამაკაცი, 35წ.);
3) სამკურნალო დაწესებულებებში მკურნალობის სრული კურსისთვის აუცილებელი კომპონენტების არარსებობა - ამას აღნიშნავს მკურნალობა გავლილი რესპოდენტების 8,9%25 და არანამკურნალევი პირების 3%25;
4) პოლიციის შიში - დასახელდა არანამკურნალევ რესპოდენტთა 12,1%25 და ნამკურნალევ რესპოდენტთა 3%25-ის მიერ;
5) საზოგადოებრივი აზრის მიმართ შიში - დასახელდა არანამკურნალევთა 11,1%25 და ნამკურნალევ რესპოდენტთა 2%25-ის მიერ.
ერთ-ერთ მნიშვნელოვან ბარიერს წარმოადგენს მომხმარებელთა არაინფორმირებულობა ნარკოსამკურნალო დაწესებულებების მიერ შეთავაზებული სერვისების შესახებ. როგორც წესი, ის პირები, რომელთაც ესაჭიროებათ ნარკოლოგიურ დაწესებულებებში მკურნალობა, ამ დაწესებულებების შესახებ ინფორმაციას იგებენ ერთმანეთისგან ან უკეთეს შემთხვევაში, იმ პირებისაგან, რომელთაც გავლილი აქვთ მკურნალობა ამა თუ იმ კლინიკაში. უარეს შემთხვევაში მათ ინფორმაცია მიეწოდებათ გადმოცემით, მეორე ან მესამე პირისგან. ამის შედეგია ის, რომ მათ ექმნებათ არასწორი წარმოდგენა ნარკოსამკურნალო კლინიკების მიერ შეთავაზებული მომსახურების ფორმებისა და პირობების შესახებ.
გაიზარდა სოციალურად დაბალ საფეხურზე მდგომი წამალდამოკიდებული პირების რიცხვი, რომლებიც ძირითადად ეფედრონისა და პერვიტინის („ვინტისა“ და „ჯეფის“), ინტრავენური მომხმარებლები არიან. ეკონომიკური სიდუხჭირის გამო, მათ ფაქტიურად არანაირი შესაძებლობა არა აქვთ ისარგებლონ ქვეყანაში არსებული ძვირი დეტოქსიკაციური კლინიკების მომსახურებით. ამის შედეგია ის, რომ გაიზარდა მათ შორის სიკვდილიანობის რიცხვი: ,,ნეტა ცოტა იაფი იყოს, რომ ხალხმა შეძლოს. აქტიფედისტებიც მიიღონ, თორემ ბიჭები პანტაპუნტით იხოცებიან. არადა რა ვქნათ ყველაზე იაფი ეგაა და მე კიდე ფხიზელი თვალით ამ ცხოვრებას ვერ ვუყურებ” (არანამკურნალებ პირთა ფოკუს ჯგუფის მონაწილე, გორი., მამაკაცი, 34 წ.).
ნარკოლოგიურ კლინიკებში მკურნალობა გავლილ პაციენტთა ოჯახის წევრთა აზრით
მკურნალობის ხელმისაწვდომობას შემზღუდველ ძირითად ფაქტორად ასევე არის მიჩნეული მკურნალობის მაღალი გადასახადი: 50 რესპონდენტიდან 42-მა ანუ 84%25-მა აღნიშნა, რომ მკურნალობა ძვირია; 26%25-ს ხელშემშლელად მიაჩნია, რომ არ არის მკურნალობის სრული კურსისთვის საკმარისი კომპონენტები; 14%25-მა უკმაყოფილება გამოთქვა მკურნალობის მეთოდებით (იხ. ზემოთ) და 14%25 მიუთითებდა პოლიციის მიმართ შიშზე; 12%25 საზოგადოების მიმართ შიშს ასახელებს, როგორც მკურნალობის ხელისშემშლელ ფაქტორს, 8%25-მა უკმაყოფილება გამოთქვა პაციენტის მიმართ მედპერსონალის არაგულისხმიერი და უყურადღებო დამოკიდებულების გამო.
 |
2.9 თავი 5. დეტოქსიკაციის დროს და მის შემდეგ ფსიქოლოგიური და სოციალური დახმარების ხარისხი |
▲back to top |
დეტოქსიკაციის დროს და მის შემდეგ ფსიქოლოგიური და სოციალური დახმარების ხარისხის საკვლევად ვიკვლიეთ კლინიკების ნარკოლოგებისა და კლინიკებში მკურნალობაგავლილ წამალდამოკიდებული პირების მოსაზრებები.
5.1 ნარკოლოგების ხედვა:
ვინაიდან უშუალოდ დეტოქსიკაციის პერიოდში, აბსტინენციის მოხსნამდე, ძნელია პაციენტთან ფსიქოლოგური მუშაობა, ფსიქოლოგი ძირითადად მხოლოდ კონტაქტს ამყარებს მასთან, ამ პერიოდში ვერ იწყებს უშუალო დახმარებას;
უშუალო დახმარება ფაქტობრივად იწყება აბსტინენციის მოხსნის შემდეგ. მაგრამ ამ პერიოდში ფსიქოლოგი/ფსიქოთერაპევტი არის დროში შეზღუდული (დეტოქსიკაციის შემდეგ პაციენტების 90-80%25 კლინიკებს აკითხავს 2-3 თვის, ხოლო 3-4%25 - 6 თვემდე პერიოდის განმავლობაში), რის გამოც ვერ ასწრებს სრულფასოვანი დახმარების აღმოჩენას;
სრულფასოვანი დახმარების ვერ გაწევის კიდევ ერთი მნიშვნელოვანი მიზეზია დარგში მოღვაწე ფსიქოლოგთა და ფსიქოთერაპევტთა მომზადება-გადამზადებისათვის აუცილებელი ინფრასტრუქტურის არარსებობა, ხოლო ესა თუ ის ტრეინინგი ფრაგმენტულად ტარდება და არ არის საკმარისი (იხ. თავი 8. ნარკოლოგების პროფესიული მომზადება);
ვინაიდან საქართველოში სოცმუშაკის ინსტიტუტი დაარსების პროცესშია, სახელმწიფოს სოციალური სფეროს არც ერთ დარგში პროფესიონალი სოცმუშაკი არ ჰყავს. ანალოგიური მდგომარეობაა ნარკოლოგიაში. სოცმუშაკის სამსახური პრაქტიკულად არ არის განვითარებული არც ერთ კლინიკაში.
5.2 წამალდამოკიდებული პირების ხედვა
წამალდამოკიდებულ პირთა კვლევისას დადგინდა, რომ მათ კარგად არ იციან ფსიქოლოგის თუ სოცმუშაკის როლი ნარკომკურნალობის პროცესში: „ვთვლი, უნდა გაუმჯობესდეს, კონკრეტულად არ ვიცი, არ ვარ დარწმუნებული, რომ დამეხმარება“ (ჩაღრმავებული ინტერვიუ, ბათუმი, მკურნალობა გავლილი პირი, მამაკაცი. 35 წ.). თუმცა წამალდამოკიდებულთა ნაწილი ფიქრობს, რომ საჭიროა გარკვეული ასპექტით ამ სამსახურის გაუმჯობესება. მათი პასუხები ნათელყოფს, რომ ჯერ კიდევ ბევრია გასაკეთებელი, რათა მათ დაინახონ ფსიქოლოგიური დახმარების კომპონენტის აუცილებლობა მათი მკურნალობის პროცესში (იხ. თავი ექიმებისა და პაციენტების მოსაზრება მკურნალობის გაუმჯობესების საკითხთან დაკავშირებით).
 |
2.10 თავი 6. სავალდებულო და ნებაყოფლობითი მკურნალობა |
▲back to top |
კვლევის შედეგად დავადგინეთ, რომ:
საქართველოში სავალდებულო მკურნალობა კანონით არის გათვალისწინებული, თუმცა ამისათვის საჭირო ინფრასტრუქტურის შექმნა და აღსრულების მექანიზმების შემუშავება ვერ მოხერხდა ამჟამად მოქმედი კანონმდებლობის ძალაში შესვლიდან (2003 წელი) დღემდე. ამჟამად მომზადების პროცესშია ახალი ნარკოკანონმდებლობა, რომელშიაც გაუქმებული იქნება სავალდებულო მკურნალობა (კ. ფრუიძე, ჯანმრთელობის მინისტრის პირველი მოადგილე).
წამალდამოკიდებული პირები დადებითად არიან განწყობილი სავალდებულო მკურნალობის, როგორც სასამართლოთი მისჯილი სასჯელის (პატიმრობა ან ფულადი ჯარიმა) ალტერნატივის მიმართ, თუმცა არ მიაჩნიათ ეფექტურად: „სავალდებულო მკურნალობა კი არა, ყოფილა ბიჭებს თვითონ მოუნდომებიათ და არ გამოსვლიათ, ვისაც ჰგონია სავალდებულო მკურნალობა რამე სიკეთის მომტანია, იმან ნარკომანია რა დაავადებაა საერთოდ არ იცის“ (გორი, არანამკურნალევ პირთა ფოკუს ჯგუფი, მამაკაცი, 34წ.).
გამოკვლევამ აგრეთვე გამოავლინა, რომ ხშირ შემთხვევაში წამალდამოკიდებულ პირებს არა აქვთ წარმოდგენა „სავალდებულო მკურნალობის“, როგორც იურიდიული ცნების შესახებ. პაციენტების მკურნალობის მოტივაცია შესაძლოა განსხვავებული იყოს: ხშირია შემთხვევები, როცა მათ მკურნალობის სურვილი არა აქვთ, მაგრამ ოჯახის იძულებით აკითხავენ კლინიკებს. მაგრამ რამდენადაც ამ შემთხვევაში მოტივაცია შინაგანი არ არის, იგი პაციენტების მიერ, როგორც „იძულებითი“ ღონისძიება აღიქმება: „...მკურნალობას ხშირად მშობლები გვაძალებენ“ (ფოკუს ჯგუფი, ბათუმი, მამაკაცი, 36 წ.), რის შედეგადაც რეციდივის ძალიან მაღალი პროცენტი გვაქვს.
 |
2.11 თავი 7. მკურნალობის ეფექტურობის შეფასების მექანიზმები |
▲back to top |
7.1 აბსტინენციაზე ორიენტირებული დეტოქსიკაციური მკურნალობის ეფექტურობის შეფასება
ჩვენ მიერ გამოკვლეული კლინიკები მკურნალობის ეფექტურობის დასადგენად სარგებლობენ შემდეგი ინდიკატორებით:
კლინიკიდან გაწერის შემდეგ რემისიის ხანგრძლივობით.
პაციენტის მიერ მკურნალობის სტაციონარული კურსის გავლის შემდგომ რეგულარული კონტაქტის შენარჩუნება ფსიქოთერაპევტთან, თუ სხვა შესაბამისი პროფილის სპეციალისტთან, რემისიის შენარჩუნების მიზნით.
კლინიკაში „თანადგომა“ 3 თვის განმავლობაში მკურნალობა გავლილ პაციენტთა 80%25 ინარჩუნებს სიფხიზლეს. ისინი ამ ხნის განმავლობაში გადიან სამედიცინო რეაბილიტაციის კურსს.
კლინიკაში „ბემონი“ დეტოქსიკაციის კურსის დასრულების შემდეგ 1,5-2 თვის მანძილზე პაციენტების 99%25 აგრძელებს კლინიკასთან ურთიერთობას და შესაბამისად, სიფხიზლეს, ხოლო 2-დან 6 თვემდე კლინიკასთან აგრძელებს ურთიერთობას პაციენტთა დაახლოებით 3-4%25.
ცენტრ „ურანტში“ მკურნალობაგავლილ პაციენტთა 20%25 აგრძელებს ურთიერთობას ფსიქოთერაპევტთან 6 თვის მანძილზე.
ბათუმის კლინიკაში მკურნალობის ეფექტურობას არ ზომავენ, ვინაიდან ეს დამატებით სახსრებს მოითხოვს.
პაციენტთა ძალიან მცირე რიცხვი (1-2%25), წლების განმავლობაში არ წყვეტს ნარკოლოგებთან კონტაქტაქტს მათთვის კრიტიკული პერიოდების დროს. ეს კონტაქტი ზოგ შემთხვევაში 5-10 წლის მანძილზეც გრძელდება.
7.2 მეთადონით ჩანაცვლებითი თერაპიის მეთოდით მკურნალობის ეფექტურობის შეფასება
ჩანაცვლებითი თერაპიის პილოტურმა პროგრამებმა აჩვენა, რომ ეს პროგრამები კარგად და ეფექტურად მუშაობს. ცენტრი „ურანტი”-ის ბაზაზე, სადაც მიმდინარეობს ჩანაცვლებითი თერაპიის ერთ-ერთი პროგრამა, 2006 წლის სექტემბრიდან 2007 წლის თებერვლის ჩათვლით ფონდ „ღია საზოგადოება-საქართველოს“ დაფინანსებით პროექტის - „საქართველოში შიდსთან, ტუბერკულოზთან და მალარიასთან ბრძოლის გლობალური ფონდის მიერ დაფინანსებული ჩანაცვლებითი თერაპიის პროგრამების ტექნიკური მხარდაჭერა“ - ფარგლებში, განხორციელდა შიდა მონიტორინგი. ამ მონიტორინგის შედეგებმა აჩვენა, რომ პაციენტებს შორის მკვეთრად შემცირდა არალეგალური ნარკოტიკებისა და ფსიქოტროპული ნივთიერებების მოხმარება, გაიზარდა დასაქმებულ პაციენტთა რიცხვი, ხოლო პაციენტთა დიდ ნაწილს პროგრამაში მონაწილეობის მე-2-მე-3 თვიდან აქვს მუშაობის დაწყების სურვილი, მკვეთრად შემცირდა სარისკო ქცევები და სხვა (მეთადონით ჩანაცვლებითი თერაპია საქართველოში - მეთოდოლოგიური რეკომენდაციების კრებული, თბილისი, 2007 წ.).
7.3 ფსიქო-სოციალური რეაბილიტაციის ეფექტურობა
გამოკვლევამ გვიჩვენა, რომ თბილისში მოქმედ ფსიქო-სოციალური რეაბილიტაციის ცენტრებს აქვთ ეფექტურობის განსხვავებული საზომი.
წმ. გაბრიელ (ქიქოძის) სახელობის სარეაბილიტაციო ცენტრის მუშაობის ეფექტურობის საზომი ინდიკატორებია: ოჯახის წევრებთან ურთიერთობის დარეგულირება; კრიმინალის შემცირება; ეკლესიური ცხოვრების დაწყება.
ვინაიდან ფსიქო-სოციალური რეაბილიტაციის ცენტრს მუშაობა ახალი დაწყებული აქვს მისი მუშაობის ეფექტურობაზე საუბარი ნაადრევია.
ცენტრი „თაბორის“ (ცენტრი ახორციელებს ნარკოტიკებზე და ალკოჰოლზე დამოკიდებულ პირთა ფსიქო-სოციალურ რეაბილიტაციას „12 ნაბიჯის“ მეთოდიკის მიხედვით. ცენტრის მუშაობის დაწვრილებითი აღწერა იხ. თავში „მკურნალობის ტიპები“), მუშაობის ეფექტურობის შესაფასებელი ინდიკატორებია პაციენტთა, შეკრებების წამყვანი დატრენინგებული კონსულტანტების და იმ პირთა რაოდენობა, რომლებიც სიფხიზლეს ინარჩუნებენ. ცენტრს 2 წლის განმავლობაში მიმართა 947 პაციენტმა (03.12.2007). მონასტერში გაიგზავნა 419 პირი. სიფხიზლეს ინარჩუნებს ამჟამად პროგრამაში ჩართულ პაციენტთა 40%25 და იმ პირთა 4%25, რომლებმაც ცენტრს მიმართა ამ 2 წლის განმავლობაში. „12 ნაბიჯის“ ჯგუფში ჩართულია საშუალოდ 12 პირი, დატრეინინგებულია 5 კონსულტანტი.
 |
2.12 თავი 8. ნარკოლოგების პროფესიული მომზადება |
▲back to top |
8.1 ნარკოლოგიური განათლების სისტემა
ექიმთა სერტიფიცირების არსებული სისტემა არ არის დამაკმაყოფილებელი თავისი სირთულისა და მოუქნელობის გამო. ამიტომ ჯანდაცვის სამინისტროს მიერ არის მომზადებული სერტიფიცირების და რესერტიფიცირების ახალი სიტემა, რომელსაც უახლოეს მომავალში წარუდგენს პარლამენტს დასამტკიცებლად (კ. ფრუიძე, შრომის, ჯანმრთელობისა და სოციალური დაცვის მინისტრის მოადგილე).
საქართველოში ექიმების და შესაბამისად, ნარკოლოგთა უწყვეტი განათლების სისტემა, არის შემდეგი: სამედიცინო უნივერსიტეტის დამთავრების შემდეგ სტუდენტი გადის რეზიდენტურას - მოდულების სისტემას და აბარებს სასერტიფიკაციო გამოცდას სამედიცინო აკადემიაში. სერტიფიცირებული ექიმი, სერტიფიკაციის შემდეგი 5 წლის განმავლობაში ესწრება შესაბამის ტრეინინგებს. ტრეინინგის წარმატებით გავლის შემთხვევაში მას აძლევენ კრედიტქულებს. პირველი სერტიფიკაციიდან 5 წლის შემდეგ პირი კვლავ აბარებს გამოცდას. ამის საფუძველზე ხდება მისი რესერტიფიცირება.
კრედიტქულების ასაღებად, ბოლო ერთი წლის განმავლობაში, ნარკოლოგებს ჰქონდათ შესაძლებლობა გაევლოთ ტრეინინგები ნევროლოგიაში, იმუნოლოგიაში, ტოქსიკოლოგიაში, ფსიქიატრიასა და ფსიქიკურ ჯანმრთელობაში, ჩანაცვლებით თერაპიაში, ნარკოლოგიაში (ნარკოლოგია და ალკოჰოლიზმი). ნარკოლოგების მოსაზრებით, საჭიროა ტრეინინგების გავლა ფსიქოთერაპიაში (კონკრეტულად, ფსიქოთერაპიული მუშაობა წამალდამოკიდებულ პირებთან), ფსიქოლოგიაში, ფარმაკოლოგიაში (ახალ მედიკამენტებთან მიმართებაში). უფრო მეტი ტრეინინგებია საჭირო ნარკოლოგიაში, სოციოლოგიაში, ჯანდაცვის მენეჯმენტში, სახელმწიფოს მოთხოვნებში და კანონებში კლინიკების მიმართ, სადაზღვევო სისტემის მისადაგების საკითხებში ნარკოლოგიურ კლინიკებთან, სტიმულატორების მომხმარებლების, მათი ქცევითი პათოლოგიისა და რეაბილიტაციის შესახებ; ჩანაცვლებით თერაპიაში სხვა მედიკამენტებთან მიმართებაში, რეანიმაციასა და ინტენსიური თერაპიაში, ჰეპატოლოგიასა და სხვა. ნარკოლოგებმა გამოთქვეს სურვილი, რომ ეს ტრეინინგები უფრო ეფექტური და ხარისხიანი იყოს.
ნარკოლოგების სერტიფიცირებასა და რესერტიფიცირებას ზედამხედველობას უწევს სამედიცინო საქმიანობის რეგულირების სააგენტოს ლიცენზირების განყოფილების ნარკოლოგიის დარგობრივი კომისია.
ნარკოლოგთა მომზადებისა და გადამზადების პროცესი სამედიცინო სამედიცინო უნივერსიტეტის ნევროლოგიის კათედრაზე და ნარკოლოგიის ს/კ ინსტიტუტის ბაზაზე წლების განმავლობაში მიმდინარეობს.
სახელმწიფო 1995 წლიდან არ აფინანსებს სამეცნიერო კვლევებს ნარკოლოგიაში და ამ წლების მანძილზე სამეცნიერო მუშაობა დარგში პრაქტიკულად შეჩერებულია. აქედან გამომდინარე, არ ეწყობა სამეცნიერო კონფერენციები და სემინარები. შესაბამისად, არ ახლდება სალექციო და ტრეინინგ-კურსები; არ არის ნარკოლოგების მოსამზადებლად საჭირო ლექციების საკმარისი რაოდენობა.
სირთულეებია ნარკოლოგებისათვის აუცილებელი ლიტერატურის მოძიებისა და სამეცნიერო კონტაქტების დამყარების თვალსაზრისით; შესაბამისად, საქართველოში მომუშავე ნარკოლოგები ნაკლებად იცნობენ უცხოელი კოლეგების გამოცდილებას. ქართულ ენაზე არსებობს ნარკოლოგიის მხოლოდ ერთი სახელმძღვანელო - ნარკოლოგიის ს/კ ინსტიტუტის მიერ მომზადებული და 7 წლის წინ გამოცემული, რომელიც საჭიროებს განახლებულ გამოცემას.
ნარკოლოგიაში მომუშავე ექსპერტთა და პროფესიონალთა საზოგადოებაში სხვადასხვა ხედვა არსებობს ნარკოლოგების მოსამზადებელი ეფექტური ინფრასტრუქტურის შესახებ. ერთ-ერთია, მაგალითად, საუნივერსიტეტო კათედრის შექმნა. „იმისათვის, რომ მომზადდეს საჭირო კვალიფიციური კადრი ნარკოლოგიაში სამუშაოდ, აუცილებელია რომელიმე უნივერსიტეტის ბაზაზე არსებობდეს ნარკოლოგიის კათედრა, რაც, დღეს არ გვაქვს. და სწორედ ამ კათედრამ უნდა იზრუნოს ნარკოლოგთა მომზადება-გადამზადების საკითხზე. დღეს რაც გვაქვს, ეს არის ნევროლოგიის კათედრაზე არსებული ფსიქიატრია-ნარკოლოგიის კურსი“ (დ. ოთიაშვილი, საქართველოს ზიანის შემცირების ქსელის გამგეობის თავმჯდომარე). შესაძლებელია, რომ ნარკოლოგთა უწყვეტი განათლება დაკავშირებული იყოს სხვადასხვა სამეცნიერო კონფერენციასა თუ სემინარებში მონაწილეობასთან.
ზოგიერთი ექსპერტის აზრით, ნარკოლოგიის ყველა კომპონენტის ეფექტურად ფუნქციონირებისათვის მნიშვნელოვანია ქვეყანაში არსებობდეს ერთიანი ორგანო, რომელიც ასევე გააკონტროლებდა ნარკოლოგთა პროფესიულ გადამზადებასა და მომზადებასაც: „ქვეყანაში უნდა შეიქმნას ერთიანი ორგანო, რომელიც გააკონტროლებს ნარკოლოგიაში არსებულ ყველა მიმართულებას - ექსპერტიზას, მკურნალობას, პრევენციას, განათლებას და ა.შ.“ (ა. გამყრელიძე, დაავადებათა კონტროლისა და საზოგადოებრივი ჯანმრთელობის ეროვნული ცენტრის გენერალური დირექტორის მოადგილე).
8.2 პროფესიული სტანდარტები
საქართველოში ჯერ არ არის ჩამოყალიბებული ის მოთხოვნები და სტანდარტები, რის საფუძველზეც მოხდება ნარკოლოგების სერტიფიცირება, ნარკოლოგთა უწყვეტი განათლების სისტემაში ტრეინინგ-კურსების მომზადება და ექიმებისთვის ამ კურსების მიწოდება.
ნარკომანიის პრობლემის დაძლევის სტრატეგიული მიმართულებების შედგენისას კადრების მომზადების საკითხები სახელმწიფო ნარკოპოლიტიკის განმსაზღვრელმა საბჭომ შეიყვანა სტრატეგიის 8 ძირითად მიმართულებაში (სტრატეგიული მიმართულებებია: ნარკოტიკების მოხმარების პირველადი პრევენცია; წამალდამოკიდებულ პირთა მკურნალობა და რეაბილიტაცია; ნარკოტიკის მოხმარებით გამოწვეული ზიანის შემცირება; ნარკოტიკების მოწოდების შემცირება; პროფესიული კადრების მომზადება; საზოგადოებასთან ეფექტური კომუნიკაცია ნარკომანიის სამედიცინო, სოციალური, იურიდიული, ეკონომიური ასპექტების შესახებ კვალიფიციური ინფორმაციის მიწოდების გზით; საერთაშორისო თანამშრომლობა; მონიტორინგი და კვლევა, ხოლო კადრების მომზადების საკითხში მნიშვნელოვანი ყურადღება ეთმობა სტანდარტებისა და სახელმძღვანელო პრინციპების შემუშავებას).
„მე ვთვლი, რომ სახელმწიფო, ჯანდაცვის სამინისტრო, ვალდებულია, ჰქონდეს დეტალურად ჩამოყალიბებული, წერილობით ფორმაში გამზადებული სტანდარტები, მკურნალობის პროტოკოლები, რათა ექიმმა იცოდეს რა გააკეთოს, როგორ გააკეთოს და მაშინ შეიძლება უკვე მოვთხოვოთ მას კვალიფიკაცია. ამიტომ, დღეს მე ვთვლი რომ არანაირი უფლება არა აქვს სახელმწიფოს რაიმე მოსთხოვოს ნარკოლოგებს“ (თ.სირბილაძე, სახელმწიფო ნარკოპოლიტიკის საბჭოს თამჯდომარე).
ნარკოლოგიის დარგში სტანდარტები უნდა შემუშავდეს როგორც ნარკოლოგიური პროფილით მომუშავე ექიმებისათვის, ასევე იმ არანარკოლოგიური პროფილის ექიმებისათვის, რომელთაც ყველაზე ხშირად აქვთ კავშირი წამალდამოკიდებულ ავადმყოფებთან. ასეთებია: სასწრაფო გადაუდებელი დახმარებისა და ოჯახის ექიმები, ასევე ინფექციონისტები. ამ სტანდარტებზე დაყრდნობით უნდა მოხდეს მათთვის სპეციალური ტრეინინგ-კურსების მომზადება.
ასევე უნდა შემუშავდეს სტანდარტები და სახელმძღვანელოები ნარკოლოგიის დარგში მომუშავე ფსიქოთერაპევტების, ფსიქოლოგების, მედდებისა და სოციალური მუშაკებისათვის.
8.3 რეგიონალურ ნარკოლოგიურ ცენტრებში მომუშავე ნარკოლოგთა მომზადება-გადამზადება
ექსპერტების მოსაზრებით, სირთულეებია რეგიონებში მომუშავე ნარკოლოგთა კვალიფიკაციის ამაღლების საკითხში. დღეს ნარკოლოგიის დარგში თანამედროვე ინფორმაციის მოპოვება, ძირითადად, მხოლოდ ინტერნეტის მეშვეობით და მხოლოდ უცხო ენაზეა შესაძლებელი. რეგიონში მომუშავე ნარკოლოგს კი არა აქვს ინტერნეტში მუშაობის, ასევე უცხო ენაზე წაკითხვის ან თარგმნის შესაძლებლობა.
შესაბამისად, რეგიონში მომუშავე ნარკოლოგების კვალიფიკაციის ამაღლების საკითხი ცალკე ყურადღებას და მიმართულების განსაზღვრას მოითხოვს. ეს მიმართულებები შეიძლება იყოს ტრეინინგები რეციდივების პროფილაქტიკაში, პაციენტის მოვლაში, კონსულტაციების ჩატარების პრინციპებში, მოტივაციურ ინტერვიუირებასა და ა.შ. (თ. სირბილაძე, სახელმწიფო ნარკოპოლიტიკის საბჭოს თამჯდომარე).
8.4 ნარკოლოგიის დარგში მომუშავე ექთნების, ფსიქოლოგების, ფსიქოთერაპევტებისა და სოციალური მუშაკების გადამზადება
ნარკოლოგების პარალელურად უნდა გადამზადდეს და მომზადდეს ნარკოლოგიაში მომუშავე მეორე რგოლის პერსონალი - ექთნები, ფსიქოთერაპევტები, ფსიქოლოგები, სოციალური მუშაკები. ექსპერტებს მიაჩნიათ, რომ ამ რგოლს ყველაზე მეტად სჭირდება დღეს სათანადო მომზადება (ა. გამყრელიძე, დაავადებათა კონტროლისა და საზოგადოებრივი ჯანმრთელობის ეროვნული ცენტრის გენერალური დირექტორის მოადგილე).
8.5 კლინიკებში არსებული შიდა რესურსების გამოყენება პერსონალის კვალიფიკაციის ამაღლების მიზნით
პერსონალის კვალიფიკაციის ამაღლება და პროფესიული ზრდა შესაძლოა თავად კლინიკის მენეჯმენტის ყურადღების საგანი გახდეს. ეს გულისხმობს პაციენტის მომსახურების თანამედროვე ორგანიზაციული ფორმების დანერგვას (მაგალითად, პაციენტის მკურნალობა მულტიდისციპლინარული გუნდის მიერ), უწყვეტი შიდა ტრეინინგების ჩატარებას მეორე რგოლის პერსონალისათვის (ეს უკანასკნელი დანერგილია ცენტრში „ურანტი”) და სხვა.
 |
2.13 თავი 9. კავშირი ნარკოლოგიურ და სხვა სამსახურებს შორის, რომელთაც ხშირად მიმართავენ ხოლმე ნარკოტიკების მომხმარებლები |
▲back to top |
საქართველოში ნარკოლოგიური კლინიკების ურთიერთობა სხვადასხვა არანარკოლოგიური პროფილის დაწესებულებასთან, რომელსაც ხშირად აკითხავენ წამალდამოკიდებული პირები მოუწესრიგებელი და დაურეგულირებელია. რეფერირების სისტემა განუვითარებელია, კოორდინაცია არასაკმარისი. ჩვენ მიერ ნაკვლევი კლინიკები უმეტეს შემთხვევაში თანამშრომლობენ ჰეპატოლოგიური, ანგიოლოგიური, ნევროლოგიური, ფსიქიატრიული პროფილის კლინიკებთან, ინფექციური პათოლოგიის, შიდსის და კლინიკური იმუნოგიის ცენტრთან. ეს თანამშრომლობა გამოიხატება იმაში, რომ აუცილებლობის შემთხვევაში, ნარკოლოგიური კლინიკები პაციენტებს მკურნალობისთვის აგზავნიან შესაბამის კლინიკებში. ეს კავშირები არ არის დარეგულირებული, კოორდინირებული და ატარებს არაფორმალურ ხასიათს.
ნარკოლოგიურ კლინიკაში დეტოქსიკაციური კურსის გასავლელად ან ნარკოლოგიური კონსულტაციების მისაღებად პაციენტებს აგზავნიან ჰეპატოლოგთან და იმუნოლოგთან.
არ არსებობს კავშირები ნარკოლოგიურ კლინიკებსა და სასწრაფო გადაუდებელი დახმარების, მრავალპროფილიანი კლინიკების მიმღებ განყოფილებებს შორის. ამ კავშირების არსებობა აუცილებელია, რათა იმ პაციენტთათვის პირველადი დახმარების აღმოჩენის შემდგომ, რომელთა ჯანმრთელობის მდგომარეობის გაუარესება გამოწვეულია ნარკოტიკული ინტოსიკაციით, ისინი შემდგომი მკურნალობისთვის გადაიგზავნონ შესაბამის ნარკოლოგიურ კლინიკაში (დ. ოთიაშვილი საქართველოს ზიანის შემცირების ქსელის გამგეობის თავმჯდომარე). იგივე შეიძლება ითქვას ოჯახის ექიმებთან დაკავშირებით.
შპრიცების გაცვლისა და ნებაყოფლობითი კონსულტაციისა და ტესტირების პროგრამების განმახორციელებელ ორგანიზაციებს კავშირი აქვთ ინფექციური პათოლოგიის, შიდსის და კლინიკური იმუნოგიის ცენტრსა და კანისა და ვენერიულ სნეულებათა ინსტიტუტთან არსებულ ჯანმრთელობის კაბინეტთან, სადაც, საჭიროების შემთხვევებში, აგზავნიან თავიანთ კლიენტებს. არის შემთხვევები, როდესაც ეს ორგანიზაციები შუამდგომლობას უწევენ ნარკოტიკების მომხმარებლებს ნარკოლოგიურ კლინიკებთან, აკავშირებენ მათ ადვოკატებთან, იურისტებთან და სხვა.
 |
2.14 თავი 10. გენდერული ნიშნით სხვაობა მკურნალობის ხელმისაწვდომობაში |
▲back to top |
გამოკვლევის შედეგად დავადგინეთ, რომ:
ა. საქართველოში ნარკოტიკების ქალ მომხმარებლებს არც ერთ ნარკოლოგიურ კლინიკაში არ ექმნებათ მკურნალობისთვის ბარიერები: „ექიმების მხრიდან არანარი ბარიერი არ არსებობს... არავითარი პრობლემა არ შეექმნება, თანხა გადაიხადე და ცალკე იქნები და როგორც ყველას, ისევე მოგემსახურებიან...“ (მკურნალობა გავლილი რესპოდენტების ფოკუს ჯგუფი, თბილისი, მამაკაცი, 35წ.).
დიაგრამაში №1 წარმოდგენილია წამალდამოკიდებულ პირთა რაოდენობრივი გამოკითხვის შედეგები.
ბ. ჩვენს მიერ გამოკვლეულ კლინიკებს (ს/ს „ნარკოლოგიის ს/კ ინსტიტუტი“, ცენტრი „ურანტი“, კლინიკა „ბემონი“, კლინიკა „თანადგომა“ და ბათუმის შპს „ნარკოლოგიური ცენტრი“) ქალების სამკურნალოდ აქვთ საჭირო პირობები, სადაც მათ აქვთ ჰიგიენური თუ სხვა აუცილებელი მოთხოვნების დაკმაყოფილების საშუალება. „ბარიერი არ მგონია იყოს, მე რომ ვიწექი, მაშინ ამბობდნენ, რომ ერთი გოგო იყო, ისე მე თვალით არ მინახია“ (ნამკურნალებ რესპოდენტთა ფოკუს ჯგუფი, გორი, მამაკაცი, 27წ.).
გ. ქალი მომხმარებლების სიმცირე ნარკოლოგიურ დაწესებულებებში, განპირობებულია საზოგადოების დამოკიდებულებით ქალი მომხმარებლების მიმართ, რის გამოც ქალებს ერიდებათ ნარკოლოგიურ სამკურნალო დაწესებულებებში მისვლა (წმ. გაბრიელ (ქიქოძე) ეპისკოპოსის სახელობის სარეაბილიტაციო ცენტრის ფსიქოთერაპევტი). „...ბარიერი შეხვდება… ჩვენი ქართული მენტალიტეტი, რომ სხვამ არაფერი არ თქვას და სირცხვილის გრძნობა და მორიდების გრძნობა, ეხლა ჩვენ გვერიდება კაცებს და....“ (თბილისი მკურნალობა გავლილთა ფოკუს ჯგუფი, მამაკაცები). „მათ უფრო ეშინიათ აღრიცხვაზე აყვანის, მათ უფრო კიცხავს საზოგადოება, მე კი მეცოდება, მაგრამ მაინც სხვაა ქალი, ქალი ნარკომანი ტეხავს...“ (არანამკურნალევ მამაკაცთა ფოკუს ჯგუფი, ბათუმი, 30-36წწ). „ქალი რომ წამალს იკეთებს, იმას რა მკურნალობა უნდა? უნდა აიღო და მოკლა....“ (მკურნალობა გავლილ რესპოდენტთა ფოკუს ჯგუფი, გორი, მამაკაცი, 47წ.).
დ. რაც შეეხება ახლადგახსნილ ფსიქო-სოციალური რეაბილიტაციის ცენტრებს, ისინი მზად არიან მიიღონ ქალები, მაგრამ დღეისათვის მიმართვიანობა ქალების მხრიდან დაბალია. ამავე დროს, ქალები ჩართულნი არიან თავისუფლების აღკვეთის დაწესებულებაში მიმდინარე სარეაბილიტაციო პროგრამაში (ფსიქო-სოციალური რეაბილიტაცია „12 ნაბიჯის“ მეთოდით), რომელსაც არასამთავრობო ორგანიზაცია „ძალადობისგან დაცვის ეროვნული ქსელი“ ახორციელებს თბილისის ქალთა და არასრულწლოვანთა №5-ე საპყრობილისა და საერთო რეჟიმის დაწესებულებაში.
დიაგრამა №1 არის თუ არა გენდერული ნიშნით სხვაობა მკურნალობის ხელმისაწვდომობაში
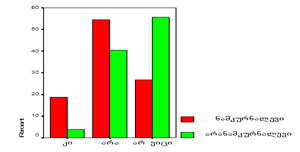
 |
2.15 თავი 11. ექიმებისა და პაციენტების მოსაზრება მკურნალობის გაუმჯობესების საკითხთან დაკავშირებით |
▲back to top |
11.1 ნარკოლოგთა თვალსაზრისი
ნარკოლოგთა მოსაზრება ნარკოლოგიური მკურნალობის გაუმჯობესების შესახებ მოყვანილია ცხრილ №5-ში.
ცხრილი №5 ნარკოლოგთა მოსაზრებები მკურნალობის გაუმჯობესების თაობაზე
პასუხების ჩამონათვალი |
გამოკითხულთა %25 |
სამედიცინო და |
50 |
კლინიკების |
18 |
პაციენტის პიროვნული |
18 |
სპეციალური ფსიქო- |
18 |
დასაქმების პროგრამების |
18 |
მკურნალობის დროს |
4,5 |
11..2 პაციენტების აზრი
პაციენტთა მოსაზრებები ნარკოლოგიური მკურნალობის ეფექტურობის გაზრდის შესახებ მოცემულია ცხრილ №6-ში.
ცხრილი №6 პაციენტთა მოსაზრებები მკურნალობის ეფექტურობის გაზრდის თაობაზე
პასუხების |
მკურნალობა |
რესპოდენტები, |
რეაბილიტაციის |
35%25 |
30%25 |
მკურნალობის |
32%25 |
25%25 |
ფსიქოთერაპიული |
17%25 |
5%25 |
სოციალური |
7%25 |
1%25 |
ოჯახის წევრების |
0%25 |
1%25 |
წამალდამოკი- |
1%25 |
0%25 |
წამალდამოკი- |
0%25 |
3%25 |
არ ვიცი |
0%25 |
36%25 |
ცხრილიდან ჩანს, რომ რესპოდენტების გათვითცნობიერების დონე მკურნალობის საერთაშორისო სტანდარტებზე და შესაძლებლობებზე ძალიან დაბალია და ამიტომ ისინი ვერ ხედავენ ამ შესაძლებლობათა დეფიციტს.
11.3 წამალდამოკიდებულთა ოჯახის წევრების აზრი
წამალდამოკიდებულთა ოჯახის წევრების აზრი მოცემულია ცხრილ №7-ში.
ცხრილი №7 წამალდამოკიდებულთა ოჯახის წევრების აზრი
მოსაზრებები |
გამოკითხულთა %25 |
მკურნალობის |
76 |
წამალდამოკიდებული |
26 |
წამალდამოკიდებული |
24 |
ფსიქოლოგიური |
22 |
სოციალური დახმარების |
14 |
ხელოვნებით თერაპიის |
14 |
ოჯახის წევრთა |
12 |
 |
2.16 რეკომენდაციები |
▲back to top |
გადაწყვეტილების მიმღები პირებისთვის
აუცილებელია ყურადღება მიექცეს დარგის განვითარებას. ეს გულისხმობს: ხელი შეეწყოს კვლევების ჩატარებას ნარკოლოგიაში და მოეწყოს შესაბამისი კონფერენცია-სემინარები; ამოქმედეს სოციალური მუშაკის ინსტიტუტი.
აუცილებელია შეიქმნას ოფიციალური, სტანდარტები და მოთხოვნები, როგორც ნარკოლოგური პროფილის, ისე არანარკოლოგიური პროფილის დაწესებულებების მიმართ.
აუცილებელია ხელი შეეწყოს დარგში მომუშავე პროფესიონალთა მოსამზადებელი ინფრასტრუქტურის შემდგომ განვითარებასა და სრულყოფას.
აუცილებელია დარგისთვის მეტი თანხების გამოყოფა.
ნარკოლოგიური კლინიკების და სარეაბილიტაციო ცენტრების ხელმძღვანელებისათვის
აუცილებელია შემუშავდეს დაწესებულების მუშაობის შიდა მონიტორინგის მექანიზმები. აუცილებელია დაიხვეწოს და გამრავალფეროვნდეს მკურნალობის ეფექტურობის შესაფასებელი ინდიკატორები. საჭიროა წამალდამოკიდებული პირებისა და მათი ოჯახის წევრების კმაყოფილების ხარისხის შესწავლაც.
აუცილებელია მოწესრიგდეს პაციენტებისთვის დეტოქსიკაციის კურსის ჩატარების შემდეგ დინამიური მეთვალყურეობის გაწევისა და კატამნეზიური მონაცემების შეგროვების სისტემა.
აუცილებელია, არსებობდეს დარეგულირებული ურთიერთობა, როგორც ნარკოლოგიური პროფილის, ასევე არანარკოლოგიური პროფილის იმ სამედიცინო დაწესებულებებს შორის, რომელთაც ხშირად აკითხავენ ხოლმე მომხმარებლები.
აუცილებელია რეფერირების სისტემის არსებობა ნარკოლოგიურ კლინიკებს, სარეაბილიტაციო ცენტრებსა და ზიანის შემცირების პროგრამებს შორის, რათა უზრუნველყოფილ იყოს წამალდამოკიდებულთა დახმარება
წამალდამოკიდებულ პირთათვის
აუცილებელია მოსთხოვონ კლინიკის პერსონალს, რომ მიეწოდოთ სრულყოფილი ინფორმაცია დაავადების ბუნებისა და მიმდინარეობის შესახებ.
აუცილებელია, რომ მოსთხოვონ კლინიკებსა და დარგში მოღვაწე არასამთავრობო ორგანიზაციებს ინფორმაცია მკურნალობის თანამედროვე მეთოდების შესახებ
აუცილებელია, რომ არსებობდეს უკუკავშირი კლინიკის პერსონალთან (მკურნალობის პროცესის მიმდინარეობის და მკურნალობის პროცესში არსებული პრობლემებისა და წარმატებების თაობაზე).
წამალდამოკიდებულებთან მომუშავე არასამთავრობო ორგანიზაციებისათვის
აუცილებელია განმტკიცდეს ურთიერთობა ნარკოტიკების მომხმარებლებთან უშუალოდ მომუშავე ზიანის შემცირების პროგრამებს, მომხმარებელთა თვითორგანიზაციებს და სხვა საზოგადოებრივ ორგანიზაციებს შორის, რათა მათ ერთობლივად მოახდინონ ადვოკატირება წამალდამოკიდებულთათვის ხარისხიანი ნარკოლოგიური მკურნალობის ხელმისაწვდომობისათვის.
აუცილებელია იზრუნონ პერსონალის კვალიფიკაციის ამაღლებაზე. ეს შესაძლებელია შიდა ტრეინინგებისა და შიდა რესურსების გამოყენების მეშვეობით.
პაციენტთა მიზიდვის მიზნით, აუცილებელია, რომ მათ დაამყარონ მჭიდრო ურთიერთობა ნარკოლოგიური პროფილის კლინიკებთან.
შეიმუშაონ ეფექტურობის შეფასების მექანიზმები და დახვეწონ მუშაობის მონიტორინგის სისტემა.
ხარისხიანი ფსიქოლოგიური/ფსიქოთერაპიული დახმარების უზრუნველსაყოფად
უნდა არსებობდეს მკურნალობისთვის შესაბამისი ინფრასტრუქტურა, სადაც უზრუნველყოფილი იქნება მკურნალობის უწყვეტი ჯაჭვი: დეტოქსიკაცია, ფსიქოთერაპია, ფსიქო-სოციალური რეაბილიტაცია;
უნდა შეიქმნას დარგში მოღვაწე ფსიქოლოგი-ფსიქოთერაპევტების მომზადება-გადამზადებისათვის აუცილებელი ინფრასტრუქტურა;
მკურნალობის პროცესში ფსიქოლოგიური-ფსიქოთერაპიული დახმარების აღმოჩენას საჭიროა დაეთმოს სათანადო დრო;
ფსიქოლოგიური-ფსიქოთერაპიული დახმარება საჭიროა ეფუძნებოდეს პაციენტზე ცენტრირებულ მიდგომას;
უნდა განვითარდეს სოციალური მუშაკის ინსტიტუტი.
 |
2.17 გამოყენებული ლიტერატურის სია |
▲back to top |
1) ნარკოლოგია, საქართველოს ნარკოლოგიის ს/კ ინსტიტუტის თანამშრომელთა ერთობლივი სახელმძღვანელო, თბილისი, 2001.
2)სტატისტიკური მეთოდების გამოყენება ფსიქოლოგიაში, ჯ. ყვავილაშვილი, თბილისი, 1974.
3) ანგარიში საქართველოში ნარკოვითარების შესახებ, ევროკავშირის მიერ დაფინანსებული გაეროს განვითარების პროგრამის მიერ განხორციელებული სამხრეთ კავკასიის ანტინარკოტიკული პროგრამა, 2003, 2004, 2005 და 2006 წწ.
4) მეთადონით ჩანაცვლებითი თერაპია საქართველოში, მეთოდოლოგიური რეკომენდაციების კრებული, თბილისი, 2007.
5) საქართველოს ანტინარკოტიკული სტრატეგია, კონცეფციური დოკუმენტის პროექტი, საქართველოს შრომის, ჯანმრთელობისა და სოციალური დაცვის სამინისტრო, თბილისი, 2006.
6) Ричард А. Крюгер, Мери Энн Кейси, Фокус группы: практическое руководство, 3-е издание, Москва • Санкт-Ретербург • Киев, 2003.